ลักษณะทั่วไป
เบาหวานชนิดที่ 1 เป็นความผิดปกติของการเผาผลาญที่เกิดจากการขาดอินซูลิน (หรือไม่เพียงพออย่างรุนแรง) ซึ่งเป็นฮอร์โมนที่ผลิตโดยตับอ่อน
อาการแบบคลาสสิกส่วนใหญ่เกี่ยวข้องกับการปัสสาวะที่เพิ่มขึ้น กระหายน้ำ และความอยากอาหาร และการลดน้ำหนัก

สาเหตุพื้นฐานของปฏิกิริยาภูมิต้านตนเองนี้ไม่ค่อยเข้าใจ สันนิษฐานว่าอาจเป็นประเภททางพันธุกรรมหรือความเครียดจากภายนอกหรือจากภายนอก
การทดสอบหลักที่ช่วยในการวินิจฉัยโรคเบาหวานประเภท 1 และเพื่อแยกความแตกต่างจากโรคเบาหวานประเภท 2 นั้นขึ้นอยู่กับการค้นหา autoantibodies ที่เกี่ยวข้องกับปฏิกิริยาภูมิต้านตนเอง
ในการมีชีวิตอยู่ ผู้ป่วยเบาหวานชนิดที่ 1 ต้องใช้อินซูลินจากภายนอกซึ่งเป็นรูปแบบสังเคราะห์ของฮอร์โมนซึ่งคล้ายกับฮอร์โมนธรรมชาติ การบำบัดนี้ต้องดำเนินต่อไปอย่างไม่มีกำหนด และโดยทั่วไปแล้วจะไม่กระทบต่อกิจกรรมประจำวันตามปกติ ผู้ป่วยเบาหวานชนิดที่ 1 ทุกคนได้รับการศึกษาและฝึกอบรมในการจัดการตนเองด้วยยาอินซูลิน
หากไม่ได้รับการรักษา เบาหวานชนิดที่ 1 ทำให้เกิดโรคแทรกซ้อนร้ายแรงต่างๆ ทั้งแบบเฉียบพลันและเรื้อรัง ภาวะแทรกซ้อนอื่น ๆ ของโรคเบาหวานประเภท 1 เป็นหลักประกันโดยธรรมชาติและส่วนใหญ่ขึ้นอยู่กับภาวะน้ำตาลในเลือดที่เกิดจากการให้อินซูลินในปริมาณที่มากเกินไป
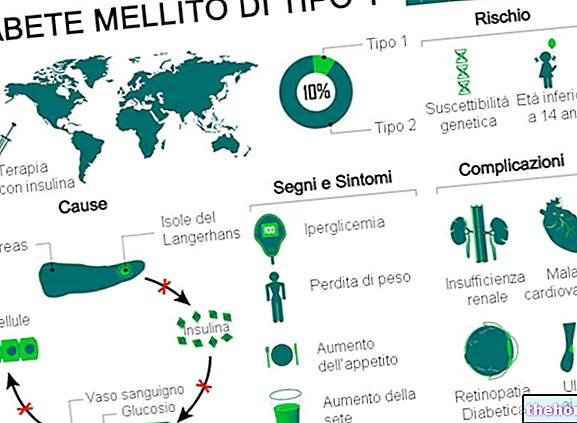
เบาหวานชนิดที่ 1 คิดเป็น 5-10% ของผู้ป่วยเบาหวานทั่วโลก
ตับอ่อนและเบาหวานชนิดที่ 1
Anatomo-Functional Recall . สั้นๆ
ตับอ่อนเป็นอวัยวะต่อมที่แทรกแซงโดยสนับสนุนระบบย่อยอาหารและระบบต่อมไร้ท่อของสัตว์มีกระดูกสันหลัง
ในมนุษย์จะพบในช่องท้องหลังท้อง
เป็นต่อมไร้ท่อที่ผลิตฮอร์โมนที่สำคัญหลายอย่าง รวมทั้งอินซูลิน กลูคากอน โซมาโตสแตติน และพอลิเปปไทด์ตับอ่อน
มันยังมีบทบาท exocrine เพราะมันหลั่งน้ำย่อยอาหารที่มีเอ็นไซม์จำเพาะสำหรับการย่อยคาร์โบไฮเดรต โปรตีน และไขมันในไคม์
ในโรคเบาหวานประเภท 1 มีเพียงการทำงานของต่อมไร้ท่อของอินซูลินเท่านั้นที่ถูกทำลาย
พยาธิสรีรวิทยา
Type 1 (หรือที่เรียกว่า T1D) เป็นรูปแบบของโรคเบาหวานที่เกิดจากแผลภูมิต้านตนเองของเซลล์เบต้าของตับอ่อน เมื่อได้รับความเสียหาย เซลล์เหล่านี้จะไม่ผลิตอินซูลินอีกต่อไป ไม่ว่าปัจจัยเสี่ยงและปัจจัยที่เป็นสาเหตุจะเป็นอย่างไร
ในอดีต เบาหวานชนิดที่ 1 ยังถูกเรียกว่าเป็นเบาหวานขึ้นอยู่กับอินซูลินหรือเด็กและเยาวชน แต่วันนี้คำจำกัดความเหล่านี้ถือว่าไม่ถูกต้องโดยพื้นฐานหรือไม่สมบูรณ์
สาเหตุแต่ละอย่างของเบาหวานชนิดที่ 1 อาจเกี่ยวข้องกับกระบวนการทางพยาธิสรีรวิทยาต่างๆ ซึ่งในทางกลับกัน จะทำลายเซลล์เบต้าของตับอ่อน กระบวนการนี้เกิดขึ้นผ่านขั้นตอนเหล่านี้:
- การจัดหาทีเซลล์ตัวช่วย CD4 ที่ทำปฏิกิริยาอัตโนมัติและเซลล์ CD8 T ที่เป็นพิษต่อเซลล์
- การสรรหา autoantibodies B
- การกระตุ้นระบบภูมิคุ้มกันโดยธรรมชาติ

สาเหตุ
ไม่ทราบสาเหตุของโรคเบาหวานประเภท 1
มีหลายทฤษฎีที่อธิบายได้ก้าวหน้า และสาเหตุอาจมาจากสาเหตุหนึ่งหรือมากกว่านั้นที่เราจะกล่าวถึง:
- ความบกพร่องทางพันธุกรรม
- การปรากฏตัวของสารกระตุ้นเบาหวาน (ปัจจัยภูมิคุ้มกัน)
- การสัมผัสกับแอนติเจน (เช่น ไวรัส)
พันธุศาสตร์และการสืบทอด
เบาหวานชนิดที่ 1 เป็นโรคที่เกี่ยวข้องกับยีนมากกว่า 50 ตัว
ขึ้นอยู่กับสถานที่หรือการรวมกันของ loci โรคนี้สามารถ: เด่น, ถอยหรือปานกลาง
ยีนที่แข็งแรงที่สุดคือ IDDM1 และพบได้ในโครโมโซม 6 ซึ่งแม่นยำกว่าในบริเวณการย้อมสี 6p21 (MHC class II) ยีนบางสายพันธุ์นี้เพิ่มความเสี่ยงต่อการลดลักษณะความเข้ากันได้ของ histocompatibility ประเภท 1 ซึ่งรวมถึง: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 และ DQB1 0201 ซึ่งพบได้บ่อยในประชากรยุโรปและอเมริกาเหนือ น่าแปลกที่บางคนดูเหมือนมีส่วนป้องกัน.
ความเสี่ยงของเด็กที่จะเป็นเบาหวานชนิดที่ 1 คือ:
- 10% ถ้าพ่อได้รับผลกระทบ
- 10% ถ้าน้องได้รับผลกระทบ
- 4% หากมารดาได้รับผลกระทบและอายุ 25 ปีหรือน้อยกว่า ณ เวลาที่คลอด
- 1% หากมารดาได้รับผลกระทบและอายุเกิน 25 ปี ณ เวลาที่คลอดบุตร
ปัจจัยด้านสิ่งแวดล้อม
ปัจจัยด้านสิ่งแวดล้อมมีอิทธิพลต่อการแสดงออกของเบาหวานชนิดที่ 1
สำหรับฝาแฝด monozygotic (ที่มีมรดกทางพันธุกรรมเหมือนกัน) เมื่อหนึ่งในสองคนได้รับผลกระทบจากโรคอื่น ๆ มีโอกาสเพียง 30-50% ที่จะแสดงออกมา ซึ่งหมายความว่าใน 50-70% ของกรณีโรคโจมตี มีฝาแฝดที่เหมือนกันเพียงหนึ่งในสองเท่านั้น ดัชนี concordance ที่เรียกว่าน้อยกว่า 50% ชี้ให้เห็นถึง "อิทธิพลของสิ่งแวดล้อม" ที่สำคัญมาก
ปัจจัยแวดล้อมอื่น ๆ อ้างอิงถึงพื้นที่ที่อยู่อาศัย พื้นที่ในยุโรปบางแห่งซึ่งมีประชากรคอเคเซียนอาศัยอยู่ มีความเสี่ยงที่จะเกิดโรคมากกว่าพื้นที่อื่นๆ ถึง 10 เท่า ในกรณีที่มีการย้ายถิ่นฐาน อันตรายดูเหมือนจะเพิ่มขึ้นหรือลดลงตามประเทศปลายทาง
บทบาทของไวรัส
ทฤษฎีเกี่ยวกับสาเหตุของการเริ่มเป็นเบาหวานชนิดที่ 1 มีพื้นฐานมาจากการแทรกแซงของไวรัส สิ่งนี้จะกระตุ้นระบบภูมิคุ้มกันซึ่งยังคงโจมตีเซลล์เบต้าของตับอ่อนด้วยเหตุผลที่ยังคงลึกลับอยู่
ครอบครัวไวรัส คอกซากีซึ่งเป็นไวรัสหัดเยอรมัน ดูเหมือนจะเกี่ยวข้องกับกลไกนี้ แต่หลักฐานยังไม่เพียงพอที่จะพิสูจน์ได้ ในความเป็นจริง ความอ่อนแอนี้ไม่ส่งผลกระทบต่อประชากรทั้งหมด และมีเพียงบางคนที่เป็นโรคหัดเยอรมันเท่านั้นที่จะพัฒนาเป็นเบาหวานชนิดที่ 1
สิ่งนี้ชี้ให้เห็นถึงความเปราะบางทางพันธุกรรมและไม่น่าแปลกใจที่มีการระบุแนวโน้มทางพันธุกรรมของจีโนไทป์ HLA โดยเฉพาะ อย่างไรก็ตาม ความสัมพันธ์และกลไกภูมิต้านทานผิดปกติของพวกมันยังคงถูกเข้าใจผิด
เคมีภัณฑ์และยา
สารเคมีและยาบางชนิดเลือกทำลายเซลล์ตับอ่อน
NS ไพรินูโรนซึ่งเป็นยาฆ่าหนูที่ปล่อยออกมาในปี 1976 โดยคัดเลือกทำลายเซลล์เบต้าของตับอ่อนที่ก่อให้เกิดโรคเบาหวานประเภท 1 ผลิตภัณฑ์นี้ถูกถอนออกจากตลาดส่วนใหญ่ในช่วงปลายทศวรรษ 1970 แต่ไม่ใช่ทุกที่
ที่นั่น สเตรปโตโซโตซินซึ่งเป็นยาปฏิชีวนะและสารต้านมะเร็งที่ใช้ในเคมีบำบัดสำหรับมะเร็งตับอ่อน ฆ่าเซลล์เบต้าของอวัยวะโดยกีดกันความสามารถของต่อมไร้ท่อสำหรับอินซูลิน
อาการ
อาการคลาสสิกของโรคเบาหวานประเภท 1 ได้แก่ :
- Polyuria: ปัสสาวะมากเกินไป
- Polydipsia: เพิ่มความกระหาย
- Xerostomia: ปากแห้ง
- Polyphagia: ความอยากอาหารเพิ่มขึ้น
- ความเหนื่อยล้าเรื้อรัง
- การลดน้ำหนักที่ไม่ยุติธรรม.
ภาวะแทรกซ้อนเฉียบพลัน
ผู้ป่วยโรคเบาหวานประเภท 1 จำนวนมากได้รับการวินิจฉัยเมื่อเริ่มมีอาการแทรกซ้อนตามแบบฉบับของโรค เช่น
- เบาหวาน ketoacidosis
- อาการโคม่า hyperosmolar-hyperglycemic ที่ไม่ใช่คีโตติก
โรคเบาหวาน Ketoacidosis: เกิดขึ้นได้อย่างไร?
ภาวะกรดในเลือดสูงของเบาหวานชนิดที่ 1 เกิดขึ้นเนื่องจากการสะสมของคีโตนในร่างกาย
สิ่งเหล่านี้คือของเสียจากการเผาผลาญที่เกิดจากการบริโภคไขมันและกรดอะมิโนเพื่อวัตถุประสงค์ด้านพลังงาน เหตุการณ์นี้แสดงออกโดยการขาดอินซูลินและการขาดกลูโคสในเนื้อเยื่อ
อาการและอาการแสดงของโรคเบาหวาน ketoacidosis ได้แก่ :
- Xeroderma: ผิวแห้ง
- Hyperventilation และ tachypnea: หายใจลึกและเร็ว
- อาการง่วงนอน
- อาการปวดท้อง
- เขาย้อน
อาการโคม่า Hyperosmolar-Hyperglycemic
มักถูกกระตุ้นโดย "การติดเชื้อหรือโดยการใช้ยาในที่ที่มีโรคเบาหวานประเภท 1 จึงมีอัตราการเสียชีวิตสูงถึง 50%
กลไกทางพยาธิวิทยาให้:
- ความเข้มข้นของน้ำตาลในเลือดที่มากเกินไป
- การกรองไตอย่างเข้มข้นสำหรับการขับกลูโคส
- ขาดน้ำ
มักมีอาการชักแบบโฟกัสชัดหรือแบบทั่วไป
ภาวะแทรกซ้อนเรื้อรัง
ภาวะแทรกซ้อนในระยะยาวของโรคเบาหวานประเภท 1 ส่วนใหญ่เกี่ยวข้องกับโรคหลอดเลือดหัวใจตีบแบบมาโครและจุลภาค (ภาวะแทรกซ้อนของหลอดเลือด)
ภาวะแทรกซ้อนของโรคเบาหวานประเภท 1 ที่ได้รับการจัดการไม่ดีอาจรวมถึง:
- โรคหลอดเลือดของ macrocirculation (macroangiopathies): โรคหลอดเลือดสมอง, กล้ามเนื้อหัวใจตาย
- โรคหลอดเลือดของจุลภาค (microangiopathies): retinopathies, nephropathies และ neuropathies
- อื่นๆ ที่เกี่ยวข้องหรือไม่เกี่ยวข้องกับเนื้อหาข้างต้น: ไตวายจากเบาหวาน, ความไวต่อการติดเชื้อ, การตัดเท้าจากเบาหวาน, ต้อกระจก, การติดเชื้อทางเดินปัสสาวะ, ความผิดปกติทางเพศ ฯลฯ
- ภาวะซึมเศร้าทางคลินิก: ใน 12% ของกรณี
พื้นฐานทางพยาธิวิทยาของ macroangiopathies คือภาวะหลอดเลือด
อย่างไรก็ตาม โรคหัวใจและหลอดเลือดและเส้นประสาทส่วนปลายสามารถมีภูมิต้านทานผิดปกติได้เช่นกัน สำหรับภาวะแทรกซ้อนประเภทนี้ ผู้หญิงมีความเสี่ยงที่จะเสียชีวิตสูงกว่าผู้ชายถึง 40%
การติดเชื้อทางเดินปัสสาวะ
ผู้ที่เป็นเบาหวานชนิดที่ 1 มีอัตราการติดเชื้อทางเดินปัสสาวะเพิ่มขึ้น
สาเหตุมาจากความผิดปกติของกระเพาะปัสสาวะที่เกี่ยวข้องกับโรคไตจากเบาหวาน ซึ่งอาจทำให้ความไวลดลง ซึ่งส่งผลให้การเก็บปัสสาวะเพิ่มขึ้น (ปัจจัยเสี่ยงในการติดเชื้อ)
หย่อนสมรรถภาพทางเพศ
ความผิดปกติทางเพศมักเกิดจากปัจจัยทางกายภาพ (เช่น ความเสียหายของเส้นประสาทและ/หรือการไหลเวียนไม่ดี) และปัจจัยทางจิตวิทยา (เช่น ความเครียดและ/หรือภาวะซึมเศร้าที่เกิดจากความต้องการของโรค)
- เพศชาย: ปัญหาทางเพศที่พบบ่อยที่สุดในเพศชายคือการแข็งตัวและการหลั่งยาก (ภาวะแทรกซ้อนถอยหลังเข้าคลอง)
- ผู้หญิง: การศึกษาทางสถิติแสดงให้เห็นว่ามีความสัมพันธ์กันอย่างมีนัยสำคัญระหว่างโรคเบาหวานประเภท 1 กับปัญหาทางเพศในสตรี (แม้ว่ากลไกจะไม่ชัดเจน)ความผิดปกติที่พบบ่อยที่สุด ได้แก่ ความไวลดลง ความแห้งกร้าน ความยากลำบาก / ไม่สามารถถึงจุดสุดยอดได้ ความเจ็บปวดระหว่างมีเพศสัมพันธ์ และความใคร่ลดลง
การวินิจฉัย
เบาหวานชนิดที่ 1 มีลักษณะเฉพาะโดยภาวะน้ำตาลในเลือดสูงที่เกิดซ้ำและต่อเนื่อง ซึ่งสามารถวินิจฉัยได้ว่ามีข้อกำหนดต่อไปนี้อย่างน้อยหนึ่งข้อ:
- ระดับน้ำตาลในเลือดขณะอดอาหารเท่ากับหรือมากกว่า 126 มก. / ดล. (7.0 มม. / ล.)
- ระดับน้ำตาลในเลือดเท่ากับหรือมากกว่า 200 มก. / ดล. (11.1 มิลลิโมล / ล.) 2 ชั่วโมงหลังการให้สารทางปากทางปากเท่ากับ 75 กรัมของกลูโคส (การทดสอบความทนทานต่อกลูโคส)
- อาการน้ำตาลในเลือดสูงและการยืนยันการวินิจฉัย (200mg / dL หรือ 11.1mmol / L)
- Glycated hemoglobin (ชนิด A1c) เท่ากับหรือมากกว่า 48mmol / mol
หมายเหตุ เกณฑ์เหล่านี้ได้รับการแนะนำโดยองค์การอนามัยโลก (WHO)
เดบิวต์
ประมาณ ¼ ของผู้ป่วยเบาหวานชนิดที่ 1 เริ่มต้นจากภาวะกรดซิโตนจากเบาหวาน สิ่งนี้ถูกกำหนดให้เป็น "กรดเมตาบอลิซึมที่เกิดจาก" การเพิ่มขึ้นของคีโตนในร่างกายในเลือด การเพิ่มขึ้นนี้เป็นผลมาจากการใช้พลังงานเฉพาะของกรดไขมันและกรดอะมิโน
ไม่ค่อยบ่อยนัก โรคเบาหวานประเภท 1 อาจเริ่มต้นด้วยการล่มสลายของภาวะน้ำตาลในเลือดต่ำ (หรือโคม่า) นี่เป็นเพราะการผลิตอินซูลินมากเกินไปในช่วงก่อนการหยุดชะงักครั้งสุดท้ายซึ่งเป็นสถานการณ์ที่ค่อนข้างอันตราย
การวินิจฉัยแยกโรค
การวินิจฉัยโรคเบาหวานประเภทอื่นเกิดขึ้นภายใต้สถานการณ์ที่แตกต่างกัน
ตัวอย่างเช่น การตรวจคัดกรองภาวะน้ำตาลในเลือดปกติ โดยสุ่มตรวจหาน้ำตาลในเลือดสูงและโดยการรับรู้อาการทุติยภูมิ (ความเหนื่อยล้าและการรบกวนทางสายตา)
โรคเบาหวานประเภท 2 มักตรวจพบได้ช้าเนื่องจากเริ่มมีอาการแทรกซ้อนในระยะยาว เช่น โรคหลอดเลือดสมอง กล้ามเนื้อหัวใจตาย เส้นประสาทส่วนปลาย แผลที่เท้า หรือความยากลำบากในการรักษาบาดแผล ปัญหาสายตา การติดเชื้อรา และการคลอดบุตรที่ทุกข์ทรมานจากภาวะน้ำตาลในเลือดสูงหรือภาวะน้ำตาลในเลือดต่ำ
ผลลัพธ์ที่เป็นบวกในกรณีที่ไม่มีภาวะน้ำตาลในเลือดสูงอย่างชัดเจนต้องได้รับการยืนยันจากการทำซ้ำของผลลัพธ์ที่เป็นบวกในทุกกรณี
การวินิจฉัยแยกโรคระหว่างเบาหวานชนิดที่ 1 และชนิดที่ 2 ซึ่งทั้งสองมีลักษณะเป็นภาวะน้ำตาลในเลือดสูง ส่วนใหญ่เกี่ยวข้องกับสาเหตุของความบกพร่องทางเมตาบอลิซึม
ในขณะที่ชนิดที่ 1 มีอินซูลินลดลงอย่างมีนัยสำคัญเนื่องจากการทำลายเซลล์เบต้าตับอ่อน ในชนิดที่ 2 มีการดื้อต่ออินซูลิน (ไม่มีในชนิดที่ 1)
ปัจจัยอีกประการหนึ่งที่เป็นลักษณะของโรคเบาหวานประเภท 1 คือการมีแอนติบอดีที่มุ่งทำลายเซลล์เบต้าตับอ่อน
การตรวจหาแอนติบอดีอัตโนมัติ
การปรากฏในเลือดของ autoantibodies ที่เชื่อมโยงกับโรคเบาหวานประเภท 1 แสดงให้เห็นว่าสามารถทำนายการเริ่มมีอาการของโรคได้แม้กระทั่งก่อนภาวะน้ำตาลในเลือดสูง
autoantibodies หลักคือ:
- ออโตแอนติบอดีของเซลล์ Islet
- แอนติบอดีต่ออินซูลิน
- ออโตแอนติบอดีที่กำหนดเป้าหมายไอโซฟอร์ม 65 kDa ของกรดกลูตามิกดีคาร์บอกซิเลส (GAD)
- Tyrosine-phosphatase anti-IA-2 autoantibodies
- ตัวขนส่งสังกะสี 8 autoantibodies (ZnT8)
ตามคำนิยาม การวินิจฉัยโรคเบาหวานประเภท 1 ไม่สามารถทำได้ก่อนเริ่มมีอาการและอาการแสดงทางคลินิก อย่างไรก็ตาม การปรากฏตัวของ autoantibodies ยังคงสามารถระบุสภาวะของ "เบาหวาน autoimmune แฝง" ได้
ไม่ใช่ทุกวิชาที่แสดง autoantibodies เหล่านี้อย่างใดอย่างหนึ่งหรือบางส่วนพัฒนาโรคเบาหวานประเภท 1 ความเสี่ยงเพิ่มขึ้นเมื่อพวกเขาเพิ่มขึ้น ตัวอย่างเช่น กับสามหรือสี่ชนิดของแอนติบอดีที่แตกต่างกันถึงระดับความเสี่ยง 60- 100%
ช่วงเวลาระหว่างการปรากฏตัวของ autoantibodies ในเลือดและการเริ่มต้นของโรคเบาหวานประเภท 1 ที่สามารถวินิจฉัยทางคลินิกได้อาจใช้เวลาสองสามเดือน (ทารกและเด็กเล็ก); ในทางกลับกัน ในบางคนอาจใช้เวลาหลายปี
เฉพาะการทดสอบ autoantibodies ของเซลล์ต้านเกาะเท่านั้นที่จำเป็นต้องมีการตรวจจับอิมมูโนฟลูออเรสเซนซ์แบบทั่วไป ในขณะที่การทดสอบอื่นๆ จะถูกวัดด้วยการทดสอบการผูกมัดด้วยคลื่นวิทยุจำเพาะ
การป้องกันและบำบัด
เบาหวานชนิดที่ 1 ไม่สามารถป้องกันได้ในขณะนี้
นักวิจัยบางคนโต้แย้งว่าสามารถหลีกเลี่ยงได้หากได้รับการรักษาอย่างถูกต้องในระยะแพ้ภูมิตัวเอง ก่อนที่ระบบภูมิคุ้มกันจะกระตุ้นการทำงานของเซลล์เบต้าตับอ่อน
ยากดภูมิคุ้มกัน
ดูเหมือนว่า ไซโคลสปอริน Aซึ่งเป็นสารกดภูมิคุ้มกัน สามารถป้องกันการทำลายเซลล์เบต้าได้ อย่างไรก็ตาม ความเป็นพิษต่อไตและผลข้างเคียงอื่นๆ ทำให้ไม่เหมาะอย่างยิ่งสำหรับการใช้งานในระยะยาว
แอนติบอดีต้าน CD3 รวมถึง เทพลิซูมาบ และ "otelixizumabปรากฏเพื่อรักษาการผลิตอินซูลิน กลไกของผลกระทบนี้น่าจะมาจากการอนุรักษ์เซลล์ทีควบคุม ผู้ไกล่เกลี่ยเหล่านี้ยับยั้งการกระตุ้นระบบภูมิคุ้มกัน รักษาสภาวะสมดุล และความทนทานต่อแอนติเจนในตัวเอง ยังไม่ทราบระยะเวลาของเอฟเฟกต์เหล่านี้
แอนติบอดีต่อต้าน CD20 ของ ริตูซิแมบ พวกมันยับยั้งเซลล์ B แต่ไม่ทราบผลกระทบระยะยาว
อาหาร
งานวิจัยบางชิ้นแนะนำว่าการเลี้ยงลูกด้วยนมแม่ช่วยลดความเสี่ยงในการเกิดโรคเบาหวานประเภท 1
ปริมาณวิตามินดี 2000 IU ในปีแรกของชีวิตได้รับการพิสูจน์แล้วว่าสามารถป้องกันได้ แต่ความสัมพันธ์เชิงสาเหตุระหว่างสารอาหารและโรคยังไม่ชัดเจน
เด็กที่มีแอนติบอดีต่อต้านโปรตีนเบต้าเซลล์เมื่อรักษาด้วยวิตามินบี 3 (PP หรือไนอาซิน) พบว่าอุบัติการณ์ลดลงอย่างมากในช่วงเจ็ดปีแรกของชีวิต
ความเครียดและภาวะซึมเศร้า
ความเครียดทางจิตใจที่เชื่อมโยงกับวิถีชีวิตของผู้ป่วยเบาหวานชนิดที่ 1 นั้นมีความสำคัญมาก ไม่น่าแปลกใจที่ภาวะแทรกซ้อนของพยาธิวิทยานี้ยังรวมถึงอาการซึมเศร้าและภาวะซึมเศร้าที่สำคัญ
เพื่อหลีกเลี่ยงปัญหานี้ จึงมีมาตรการป้องกัน ได้แก่ การออกกำลังกาย งานอดิเรก และการมีส่วนร่วมในการกุศล
อินซูลิน
ตรงกันข้ามกับโรคเบาหวานประเภท 2 การควบคุมอาหารและการออกกำลังกายไม่ใช่วิธีรักษา
สำหรับภาวะต่อมไร้ท่อไม่เพียงพอ ผู้ป่วยโรคเบาหวานประเภท 1 จะถูกบังคับให้ฉีดอินซูลินใต้ผิวหนังหรือผ่านการสูบฉีด
ทุกวันนี้ อินซูลินเป็นสารสังเคราะห์ในธรรมชาติ ในอดีต มีการใช้ฮอร์โมนจากสัตว์ (วัว ม้า ปลา ฯลฯ)
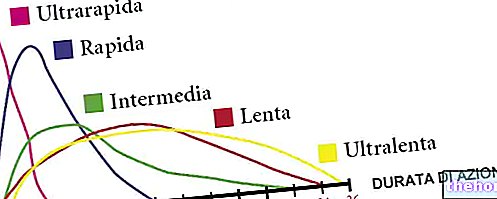
อินซูลินมีสี่ประเภทหลัก:
- ออกฤทธิ์เร็ว: "เอฟเฟกต์จะกำหนดใน 15" นาที จุดสูงสุดระหว่าง 30 ถึง 90 "
- การแสดงสั้น: "เอฟเฟกต์จะเสร็จสิ้นใน 30" นาที จุดสูงสุดระหว่าง 2 ถึง 4 ชั่วโมง
- การดำเนินการขั้นกลาง: ผลจะเกิดขึ้นใน 1-2 ชั่วโมง โดยสูงสุดระหว่าง 4 ถึง 10 ชั่วโมง
- ออกฤทธิ์นาน : ฉีดวันละครั้งจะเห็นผลใน 1-2 ชั่วโมง โดย "ออกฤทธิ์นานจนหมด 24"
ความสนใจ! อินซูลินที่มากเกินไปสามารถทำให้เกิดภาวะน้ำตาลในเลือดต่ำ (
การจัดการอาหารและการตรวจหาระดับน้ำตาลในเลือดเป็นปัจจัยสำคัญสองประการที่ช่วยหลีกเลี่ยงส่วนเกินและข้อบกพร่องของอินซูลินจากภายนอก
เกี่ยวกับอาหาร สิ่งสำคัญประการหนึ่งคือการนับคาร์โบไฮเดรต สำหรับสิ่งที่เกี่ยวข้องกับการประมาณค่าระดับน้ำตาลในเลือดก็เพียงพอแล้วที่จะใช้อุปกรณ์อิเล็กทรอนิกส์ (glucometer)
ดูเพิ่มเติม: อาหารเบาหวานชนิดที่ 1
เป้าหมายของการควบคุมอาหาร/ฮอร์โมนคือการรักษาระดับน้ำตาลในเลือดให้อยู่ที่ 80-140 มก. / ดล. ในระยะสั้นและฮีโมโกลบินที่มีระดับน้ำตาลในเลือดต่ำกว่า 7% เพื่อหลีกเลี่ยงภาวะแทรกซ้อนในระยะยาว
สำหรับข้อมูลเพิ่มเติม: ยาสำหรับรักษาโรคเบาหวานประเภท 1 "
การปลูกถ่ายตับอ่อน
ในผู้ป่วยเบาหวานชนิดที่ 1 โดยเฉพาะอย่างยิ่งในกรณีที่การรักษาด้วยอินซูลินทำได้ยากขึ้น ก็เป็นไปได้ที่จะทำการปลูกถ่ายเซลล์เบต้าในตับอ่อน
ความยากลำบากเกี่ยวข้องกับการจัดหาผู้บริจาคที่เข้ากันได้และผลข้างเคียงในการใช้ยาต่อต้านการปฏิเสธ
อัตราความสำเร็จใน 3 ปีแรก (หมายถึงความเป็นอิสระของอินซูลิน) อยู่ที่ประมาณ 44%
ระบาดวิทยา
โรคเบาหวานประเภท 1 คิดเป็น 5-10% ของผู้ป่วยเบาหวานทั้งหมด หรือ 11-22,000,000 คนทั่วโลก
ในปี 2549 โรคเบาหวานประเภท 1 ส่งผลกระทบต่อเด็กอายุต่ำกว่า 14 ปีจำนวน 440, 000 คนและเป็นสาเหตุหลักของโรคเบาหวานในผู้ที่มีอายุต่ำกว่า 10 ปี
การวินิจฉัยโรคเบาหวานประเภท 1 เพิ่มขึ้นประมาณ 3% ทุกปี
อัตราแตกต่างกันอย่างมากในแต่ละประเทศ:
- ในฟินแลนด์ 57 รายต่อ 100,000 ต่อปี
- ในยุโรปเหนือและสหรัฐอเมริกา 8-17 รายต่อ 100,000 ต่อปี
- ในญี่ปุ่นและจีน 1-3 รายต่อ 100,000 ต่อปี
ชาวอเมริกันเชื้อสายเอเชีย ชาวอเมริกันเชื้อสายสเปน และชาวอเมริกันเชื้อสายสเปน มีแนวโน้มที่จะเป็นเบาหวานชนิดที่ 1 มากกว่าคนผิวขาวที่ไม่ใช่ชาวฮิสแปนิก
การวิจัย
การวิจัยโรคเบาหวานประเภท 1 ได้รับทุนจากรัฐบาล อุตสาหกรรม (เช่น บริษัทยา) และองค์กรการกุศล
ขณะนี้ การทดลองกำลังเคลื่อนที่ไปในสองทิศทางที่แตกต่างกัน:
- เซลล์ต้นกำเนิด Pluripotent: เซลล์เหล่านี้สามารถใช้เพื่อสร้างเซลล์เบต้าที่เฉพาะเจาะจงเพิ่มเติมได้ ในปี 2014 การทดลองกับหนูให้ผลในเชิงบวก แต่ก่อนที่เทคนิคเหล่านี้จะถูกนำมาใช้ในมนุษย์ จำเป็นต้องมีการวิจัยเพิ่มเติม
- วัคซีน: วัคซีนสำหรับรักษาหรือป้องกันโรคเบาหวานประเภท 1 ได้รับการออกแบบมาเพื่อกระตุ้นความทนทานต่อภูมิคุ้มกันในเซลล์เบต้าตับอ่อนและอินซูลิน หลังจากผลลัพธ์ที่ไม่ประสบความสำเร็จบางประการ ขณะนี้ยังไม่มีวัคซีนที่ใช้งานได้ โปรโตคอลใหม่ได้เริ่มดำเนินการมาตั้งแต่ปี 2014