" ดาวน์ซินโดรม
ฟีโนไทป์ทางคลินิก
ข้อมูลเพิ่มเติม : อาการดาวน์ซินโดรม
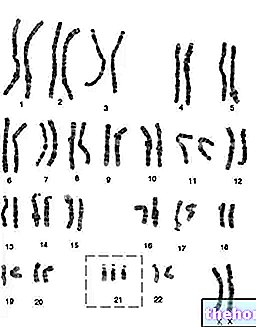
ความผิดปกติทางพันธุกรรมที่มาพร้อมกับดาวน์ซินโดรมเป็นตัวกำหนดลักษณะของกลุ่มอาการทั้งทางตรงและโดยมีอิทธิพลต่อการทำงานของยีนที่อยู่บนโครโมโซมอื่น ๆ ดังนั้นจึงมีความแปรปรวนเฉพาะบุคคลอย่างมากในอาการทางฟีโนไทป์และทางคลินิก นอกจากปัจจัยทางพันธุกรรมแล้ว หลายๆ ความแตกต่างขึ้นอยู่กับประเภทของการศึกษาที่ได้รับในครอบครัว ที่โรงเรียน และโดยทั่วไปในสภาพแวดล้อมที่ล้อมรอบคนเหล่านี้
ผู้ป่วยดาวน์ซินโดรมมีความผิดปกติทางจิตและกายภาพในระดับต่างๆ (ไม่รุนแรง ปานกลาง หรือรุนแรง) โดยมีภาวะปัญญาอ่อนและมีอุบัติการณ์โรคทางระบบบางอย่างสูงขึ้น
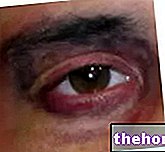
ลักษณะเฉพาะทางกายภาพ: มีลักษณะเฉพาะทางฟีโนไทป์มากมายที่บ่งบอกลักษณะของผู้ป่วยดาวน์ซินโดรม แม้จะมีความแปรปรวนของแต่ละบุคคล แต่ในความผิดปกติที่พบบ่อยที่สุดที่เราจำได้: กะโหลกศีรษะขนาดเล็กที่มีระดับท้ายทอย, ใบหน้ากลมที่มีรายละเอียดแบน, หูขนาดเล็กและกลมที่มีการแทรกต่ำ, จมูกสั้นที่มีรากแบน, เปลือกตาลาดเอียง (เฉียงจาก ด้านบนด้านล่างและจาก "ภายนอกสู่ภายใน") ปากเล็ก ฟันเล็กและไม่สม่ำเสมอ ลิ้นขนาดใหญ่ร่องด้วยรอยแยกลึก ฝ่ามือไขว้กันเป็นร่องตามขวางเดียว นิ้วสั้นมีคลิโนแดกทิลีของนิ้วที่ห้า กล้ามเนื้อขาดเลือดเมื่อแรกเกิดและเอ็นหย่อน .

ลักษณะทางจิต: ปัญญาอ่อนมีอยู่อย่างต่อเนื่องตั้งแต่ระดับปานกลางถึงไม่รุนแรงโดยมีแนวโน้มที่จะแย่ลงตามอายุ ผู้ป่วยดาวน์ซินโดรมจะมีอาการทางระบบประสาทของโรคอัลไซเมอร์ในวัยที่เร็วกว่าคนปกติมาก
อายุขัยของผู้ที่เป็นดาวน์ซินโดรมดีขึ้นอย่างมากในช่วง 50 ปีที่ผ่านมา ตามข้อมูลล่าสุด ในประเทศที่ก้าวหน้าทางเศรษฐกิจ ประมาณครึ่งศตวรรษ เทียบกับ 16 ปีใน "ต้นทศวรรษ 1950" และ 10 ปีในปี 1929
การตรวจคัดกรองการตั้งครรภ์
วิธีการตรวจคัดกรองไตรโซมี 21 แบบแรกเริ่มใช้ในช่วงต้นทศวรรษ 1970 อิงจากความสัมพันธ์กับอายุของมารดา แท้จริงแล้ว ความเสี่ยงของการมีลูกเป็นดาวน์ซินโดรมเพิ่มขึ้นตามอายุที่มากขึ้น มารดา ตามแนวโน้มที่แสดงไว้ใน รูป (ด้านล่าง) ระหว่างอายุยี่สิบถึงสามสิบปี ดังนั้น ความเสี่ยงที่เพิ่มขึ้นค่อนข้างน้อย ในขณะที่ความเสี่ยงจะมีความเกี่ยวข้องหลังจากอายุสามสิบห้าปี
ด้านล่างนี้ เรารายงานโมดูลการคำนวณอย่างง่ายเพื่อวัดความเสี่ยงทางทฤษฎีในการคลอดบุตรที่มีกลุ่มอาการดาวน์ ซึ่งสัมพันธ์กับอายุของมารดา
อายุของแม่
บรรณานุกรม: การประเมินความเสี่ยงของการตั้งครรภ์ที่เกี่ยวข้องกับกลุ่มอาการดาวน์ของผู้หญิงโดยใช้อายุของเธอ - Cuckle, H. , Wald, N & Thompson, S..
ความสัมพันธ์ระหว่างอายุของมารดากับความชุกของดาวน์ซินโดรมตั้งแต่แรกเกิดแทบจะทับซ้อนกันในส่วนต่างๆ ของโลก
แน่นอนว่าตอนนี้วิทยาศาสตร์มีเครื่องมือมากมายที่สามารถระบุลักษณะความเสี่ยงนี้ได้ ตัวอย่างเช่น ที่เรียกว่า "การทดสอบสามครั้ง" ขึ้นอยู่กับการทดสอบเครื่องหมายสามตัวในซีรัม: alpha-fetoprotein, gonadotropin chorionic ของมนุษย์และ estriol ที่ไม่มีการคอนจูเกต

ความเสี่ยงในการอุ้มเด็กที่เป็นดาวน์ซินโดรมถือว่าสูงเมื่อมารดามีระดับ inhibin A ในเลือดสูงและ gonadotropin จาก chorionic ของมนุษย์ ซึ่งสัมพันธ์กับการลดลงของ estriol และ alpha-fetoprotein
การทดสอบตามรายการจนถึงตอนนี้ดำเนินการในช่วงไตรมาสที่ 2 ของการตั้งครรภ์ โดยทั่วไประหว่างสัปดาห์ที่สิบห้าและยี่สิบของการตั้งครรภ์ แม้กระทั่งการทดสอบก่อนหน้านี้ ซึ่งดำเนินการในช่วงปลายไตรมาสแรก (สัปดาห์ที่ 11 - 13) รวมถึงการวัดโปรตีนพลาสม่าที่เกี่ยวข้องกับการตั้งครรภ์ A (PAPP-A) และส่วนที่ว่างของ β-subunit ของ hCG (free-βhCG ) ร่วมกับ “การตรวจอัลตราซาวนด์ความโปร่งแสง

การทดสอบการบุกรุกอื่น ๆ ที่ใช้สำหรับการวินิจฉัยดาวน์ซินโดรมในระยะแรกคือการสุ่มตัวอย่าง chorionic villus (villocentesis) ดำเนินการระหว่างสัปดาห์ที่ 9 ถึง 14 ของการตั้งครรภ์ (ความเสี่ยงของการทำแท้ง 1%) และการเก็บตัวอย่างเลือดจากสายสะดือโดยผ่านผิวหนัง (ความเสี่ยง ของการทำแท้งที่สูงกว่าวิธีอื่น) การเจาะน้ำคร่ำและการสุ่มตัวอย่าง chorionic villus โดยทั่วไปจะดำเนินการในกรณีที่การทดสอบสามหรือสี่ครั้งมีความเสี่ยงสูงที่จะถือทารกในครรภ์ที่มีกลุ่มอาการดาวน์ในครรภ์ แม้จะไม่มีความเสี่ยงเล็กน้อยจากการทำแท้ง อันที่จริง การทดสอบทั้งสองนี้มี "ความแม่นยำในการวินิจฉัยใกล้ถึง 99% ซึ่งหมายความว่าการใช้การทดสอบเหล่านี้โดยเฉลี่ยแล้วสามารถระบุกรณีของดาวน์ซินโดรมที่เกิดขึ้นจริง 98 ถึง 99 รายจากทั้งหมด 100 ราย
ข้อมูลเพิ่มเติม: nuchal translucency, PAPP-A, tri-test, การทดสอบการตั้งครรภ์รวม
การดูแลและการรักษา
ข้อมูลเพิ่มเติม ยารักษาโรคดาวน์ซินโดรม
การใช้กลยุทธ์การแทรกแซงที่เปิดใช้งานก่อนกำหนดเป็นพื้นฐานในการใช้ประโยชน์จากศักยภาพการพัฒนาทางจิตและกายภาพของเด็กดาวน์ซินโดรมอย่างเต็มที่ ดังนั้น การมีส่วนร่วมของสมาคมต่าง ๆ ที่มีอยู่ในพื้นที่จึงช่วยได้มากซึ่งไม่สามารถละเลยการมีส่วนร่วมอย่างลึกซึ้งของครอบครัว สมาชิก เด็กดาวน์ซินโดรมสามารถเรียนรู้ - แม้ว่าจะขึ้นกับความรุนแรงของอาการ - เพื่อดำเนินกิจกรรมตามปกติของเด็กคนอื่น ๆ เช่น การเล่น การพูด การสร้าง การฝึกกีฬา แม้ว่าสิ่งนี้จะต้องเรียนรู้ ครั้งอีกต่อไป
บทความอื่น ๆ เกี่ยวกับ "ดาวน์ซินโดรม: การคัดกรองและการทดสอบในการตั้งครรภ์"
- ดาวน์ซินโดรม
- ดาวน์ซินโดรม - สาเหตุและความเสี่ยงของการมีลูก
- อาหารและดาวน์ซินโดรม
- ยารักษาโรคดาวน์ซินโดรม