ลิงก์ไปยังบทความในไซต์ที่เกี่ยวข้องกับหัวข้อ "อัตราการเต้นของหัวใจ"
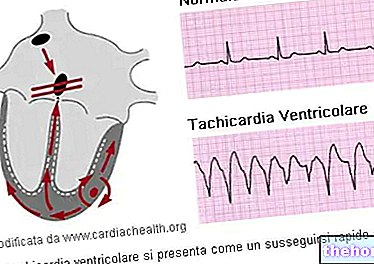
ตามที่ "สมาคมโรคหัวใจอเมริกัน" (AHA) ระบุว่า HR ปกติสำหรับผู้ใหญ่ที่พักผ่อนอยู่ระหว่าง 60-100 bpm เมื่ออัตราการเต้นของหัวใจเร็วเกินไป ดังนั้น ขณะพักเกิน 100 bpm เรียกว่า tachycardia ในทางกลับกัน หากเต้นช้าเกินไปหรือพักน้อยกว่า 60 bpm จะเรียกว่า bradycardia ในระหว่างการนอนหลับการเต้นของหัวใจช้าด้วยอัตรา 40-50 bpm ถือว่าเป็นเรื่องปกติ พูดถึง arrhythmia อัตราการเต้นของหัวใจผิดปกติได้ (แต่ไม่ใช่ จำเป็น) อาการที่แท้จริงของโรค
(สอดคล้องกับโหนด sinoatrial เสมอ) "เส้นประสาทเร่ง" (เส้นประสาทเร่ง) มีหน้าที่ในการแสดงความเห็นอกเห็นใจโดยปล่อย norepinephrine (noradrenaline) บนเซลล์ของโหนด sinoatrial ในทางกลับกันเส้นประสาท vagus ให้รายการกระซิกโดยการปล่อย acetylcholine ในบริเวณเดียวกัน ดังนั้นการกระตุ้นของเส้นประสาทความเร่งจะเพิ่มอัตราการเต้นของหัวใจในขณะที่การกระตุ้นเส้นประสาทวากัสจะลดลงอัตราการเต้นของหัวใจที่เพิ่มขึ้นในขณะที่รักษาปริมาตรของเลือดให้คงที่จะเพิ่มการไหลเวียนของเลือดรอบข้างและออกซิเจน อัตราการเต้นของหัวใจขณะพักปกติอยู่ในช่วง 60 ถึง 100 bpm หัวใจเต้นช้าถูกกำหนดให้เป็นอัตราพักต่ำกว่า 60 bpm อย่างไรก็ตามอัตรา 50 ถึง 60 bpm นั้นค่อนข้างธรรมดา ในหมู่คนที่มีสุขภาพดีและไม่จำเป็นต้องได้รับการดูแลจากแพทย์เป็นพิเศษ ในทางกลับกัน อิศวรถูกกำหนดให้เป็นอัตราการเต้นของหัวใจขณะพักสูงกว่า 100 bpm แม้ว่าอัตราคงที่ระหว่าง 80-100 bpm โดยเฉพาะอย่างยิ่งระหว่างการนอนหลับอาจเป็นอาการของ hyperthyroidism หรือ anemia
- สารกระตุ้นระบบประสาทส่วนกลางภายนอก เช่น "แอมเฟตามีนทดแทน" เพิ่มอัตราการเต้นของหัวใจ
- ยากล่อมประสาทหรือยากล่อมประสาทของระบบประสาทส่วนกลางช่วยลดอัตราการเต้นของหัวใจ (นอกเหนือจากยาบางชนิดเช่น ketamine ซึ่งอาจทำให้เกิดผลกระตุ้นเช่นอิศวรเป็นต้น)
มีเหตุผลและกลไกหลายประการที่ทำให้อัตราการเต้นของหัวใจเพิ่มขึ้นหรือช้าลง ส่วนใหญ่ต้องการสารกระตุ้น เช่น เอ็นดอร์ฟินและฮอร์โมนที่ปล่อยออกมาในสมอง ซึ่งส่วนมากจะเกิดจากยา
หมายเหตุ: ส่วนถัดไปจะกล่าวถึงอัตราการเต้นของหัวใจ "เป้าหมาย" สำหรับผู้ที่มีสุขภาพดีและไม่เพียงพอสำหรับคนส่วนใหญ่ที่เป็นโรคหลอดเลือดหัวใจ
อิทธิพลของระบบประสาทส่วนกลาง (CNS)
ศูนย์หัวใจและหลอดเลือด
อัตราการเต้นของหัวใจถูกสร้างขึ้นเป็นจังหวะโดยโหนด sinoatrial และยังได้รับอิทธิพลจากปัจจัยส่วนกลางผ่านทางเส้นประสาทขี้สงสารและกระซิก อิทธิพลทางประสาทต่อ CF นั้นรวมศูนย์ภายในศูนย์หัวใจและหลอดเลือดสองแห่งของไขกระดูก บริเวณเครื่องเร่งการเต้นของหัวใจจะกระตุ้นกิจกรรมผ่านการกระตุ้นด้วยความเห็นอกเห็นใจของเส้นประสาทที่เร่งการเต้นของหัวใจ ในขณะที่ศูนย์การยับยั้งหัวใจจะลดกิจกรรมของหัวใจผ่านการกระตุ้นด้วยกระซิกซึ่งเป็นส่วนประกอบของเส้นประสาทเวกัส ระหว่างพัก ศูนย์ทั้งสองจะกระตุ้นแสงที่หัวใจ ทำให้เกิดเสียงที่เป็นอิสระ คล้ายกับสิ่งที่เกิดขึ้นในการปรับสีของกล้ามเนื้อโครงร่าง โดยปกติการกระตุ้นทางช่องคลอดจะครอบงำ หากไม่ได้รับการควบคุม โหนด SA จะเริ่มจังหวะไซนัสประมาณ 100 ครั้งต่อนาที
สิ่งเร้าทั้งที่เห็นอกเห็นใจและกระซิกกระซิกไหลผ่านช่องท้องหัวใจที่เกี่ยวข้องใกล้กับฐานของหัวใจ ศูนย์หัวใจยังมาพร้อมกับเส้นใยเพิ่มเติม ซึ่งสร้างเส้นประสาทหัวใจผ่านปมประสาทซิมพาเทติก (ปมประสาทปากมดลูกบวกปมประสาททรวงอกบน T1-T4) ที่โหนด SA และ AV รวมถึงเส้นใยเพิ่มเติมสำหรับ atria สองอันและสอง ventricles . โพรงมี innervated อย่างมั่งคั่งโดยเส้นใยความเห็นอกเห็นใจมากกว่าเส้นใยกระซิก การกระตุ้นด้วยความเห็นอกเห็นใจทำให้สารสื่อประสาท norepinephrine (หรือที่เรียกว่า norepinephrine) ถูกปล่อยออกมาที่จุดเชื่อมต่อประสาทและกล้ามเนื้อของเส้นประสาทหัวใจ ซึ่งจะทำให้ระยะเวลาการรีโพลาไรเซชันสั้นลง ซึ่งส่งผลให้อัตราการเต้นของหัวใจเพิ่มขึ้นอย่างรวดเร็ว เปิดช่องเคมีหรือลิแกนด์ของโซเดียมและแคลเซียม ทำให้เกิดการไหลเข้าของไอออนที่มีประจุบวก
Norepinephrine จับกับตัวรับ beta-1 ไม่น่าแปลกใจเลยที่ยาความดันโลหิตสูงใช้เพื่อปิดกั้นตัวรับเหล่านี้โดยการลดอัตราการเต้นของหัวใจ
การกระตุ้นด้วยพาราซิมพาเทติกมาจากบริเวณการยับยั้งการทำงานของหัวใจ โดยมีแรงกระตุ้นที่เดินทางผ่านเส้นประสาทเวกัส (เส้นประสาทสมอง X) เส้นประสาทวากัสส่งกิ่งก้านไปยังทั้งโหนด SA และ AV และไปยังส่วนต่าง ๆ ของ atria และ ventricles การกระตุ้นพาราซิมพาเทติกจะปล่อยสารสื่อประสาทอะเซทิลโคลีน (ACh) ที่จุดเชื่อมต่อของกล้ามเนื้อและกล้ามเนื้อ ACh ทำให้ HR ช้าลงโดยการเปิดช่องลิแกนด์เคมีหรือลิแกนด์ของโพแทสเซียมไอออนเพื่อชะลออัตราการสลับขั้วที่เกิดขึ้นเองซึ่งช่วยยืดอายุการรีโพลาไรเซชันและเพิ่มเวลาก่อนที่จะเกิดการสลับขั้วที่เกิดขึ้นเองในครั้งต่อไป โหนด SA จะสร้างจังหวะไซนัสประมาณโดยปราศจากการกระตุ้นเส้นประสาท 100 bpm เนื่องจากอัตราการพักผ่อนต่ำกว่ามาก จึงเห็นได้ชัดว่าการกระตุ้นกระซิกโดยปกติจะทำให้อัตราการเต้นของหัวใจช้าลง
ให้ชัดเจน ขั้นตอนนี้จะคล้ายกับบุคคลที่ขับรถขณะเร่งความเร็วแต่ยังคงเหยียบแป้นเบรกไว้ข้างหนึ่ง เพื่อให้ได้ความเร็ว ให้ยกเท้าออกจากเบรกแล้วปล่อยให้เครื่องยนต์เพิ่มความเร็วปกติ ในกรณีของหัวใจ การลดการกระตุ้นกระซิกจะลดการปล่อย ACh ซึ่งจะทำให้ HR เพิ่มขึ้นถึงประมาณ 100 bpm การเพิ่มขึ้นเกินกว่าอัตรานี้จำเป็นต้องมีการกระตุ้นด้วยความเห็นอกเห็นใจ
การกระตุ้นศูนย์หัวใจและหลอดเลือด
ศูนย์หัวใจและหลอดเลือดถูกกระตุ้นโดยชุดของตัวรับอวัยวะภายในโดยใช้แรงกระตุ้นที่เดินทางผ่านเส้นใยประสาทสัมผัสภายในเส้นประสาท vagus และเส้นประสาทที่เห็นอกเห็นใจผ่าน cardiac plexus ในบรรดาตัวรับเหล่านี้ เรารู้จักตัวรับความรู้สึกหลายอย่าง ตัวรับความรู้สึกกดประสาท และตัวรับเคมี สิ่งเร้า ของระบบลิมบิก ซึ่งปกติอนุญาตให้ควบคุมการทำงานของหัวใจได้อย่างแม่นยำ ผ่านปฏิกิริยาตอบสนองของหัวใจ การออกกำลังกายที่เพิ่มขึ้นส่งผลให้อัตราการกระตุ้น (การยิง) เพิ่มขึ้นโดยตัวรับความรู้สึกต่างๆ ที่อยู่ในกล้ามเนื้อ ในแคปซูลข้อต่อ และใน ที่เส้นเอ็น ศูนย์หัวใจและหลอดเลือดจะเฝ้าสังเกตอัตราการกระตุ้นที่เพิ่มขึ้นเหล่านี้ไม่ว่าจะโดยการปราบปรามกิจกรรมกระซิกหรือโดยการเพิ่มการกระตุ้นความเห็นอกเห็นใจที่จำเป็นในการเพิ่มการไหลเวียนของเลือด
ในทำนองเดียวกัน บารอรีเซพเตอร์คือตัวรับแบบยืดหยุ่นที่อยู่ในเอออร์ติกไซนัส ร่างกายของหลอดเลือดแดง โพรงของหลอดเลือดดำ และตำแหน่งอื่นๆ รวมถึงหลอดเลือดปอดและด้านขวาของหัวใจด้วย อัตราการยิงจาก baroreceptors เป็นหน้าที่ของความดันโลหิต ระดับของการออกกำลังกาย และการกระจายของเลือดที่สัมพันธ์กัน ศูนย์หัวใจควบคุมการยิงของ baroreceptors เพื่อรักษาสภาวะสมดุลของหัวใจซึ่งเป็นกลไกที่เรียกว่า "baroreceptor reflex" เมื่อความดันและการขยายตัวเพิ่มขึ้นอัตราการกระตุ้นของ baroreceptors จะเพิ่มขึ้นและด้วยเหตุนี้การกระตุ้นหัวใจของศูนย์จึงลดการกระตุ้นด้วยความเห็นอกเห็นใจและเพิ่มการกระตุ้นด้วยพาราซิมพาเทติก เมื่อความดันและการยืดตัวลดลงความถี่ของการกระตุ้น baroreceptor จะลดลงและศูนย์หัวใจจะเพิ่มการกระตุ้นด้วยความเห็นอกเห็นใจและลดการกระตุ้นด้วยกระซิก
การสะท้อนที่คล้ายคลึงกันเรียกว่า atrial reflex (Bainbridge reflex) มีความสัมพันธ์กับอัตราการไหลเวียนของเลือดไปยัง atria ที่แตกต่างกัน การเพิ่มขึ้นของการกลับคืนของหลอดเลือดดำทำให้ผนังของ atria ยาวขึ้นซึ่งเป็นที่ตั้งของ baroreceptors เฉพาะ อย่างไรก็ตาม เนื่องจาก atrial baroreceptors เพิ่มจังหวะของการกระตุ้นและการยืดกล้ามเนื้อเนื่องจากความดันโลหิตที่เพิ่มขึ้น ศูนย์หัวใจตอบสนองโดยการเพิ่มการกระตุ้นด้วยความเห็นอกเห็นใจและยับยั้งการกระตุ้นด้วยพาราซิมพาเทติกเพื่อเพิ่ม HR การย้อนกลับก็เกิดขึ้นเช่นกัน
การเพิ่มขึ้นของผลพลอยได้จากการเผาผลาญที่เกี่ยวข้องกับกิจกรรมที่เพิ่มขึ้น เช่น คาร์บอนไดออกไซด์ (CO2) ไฮโดรเจนไอออน และกรดแลคติก และระดับออกซิเจนที่ลดลง จะถูกตรวจพบโดยชุดของตัวรับเคมีที่กระตุ้นโดยกลอสคอหอยและเส้นประสาท ตัวรับเคมีจะให้ข้อเสนอแนะแก่ศูนย์หัวใจและหลอดเลือดเกี่ยวกับความจำเป็นในการเพิ่มหรือลดการไหลเวียนของเลือด โดยพิจารณาจากระดับสัมพัทธ์ของสารเหล่านี้
ระบบลิมบิกยังส่งผลกระทบอย่างมีนัยสำคัญต่ออัตราการเต้นของหัวใจที่เกี่ยวข้องกับสภาวะทางอารมณ์ ในช่วงเวลาของความเครียด ไม่ใช่เรื่องแปลกที่จะระบุ HR ที่สูงกว่าปกติ ซึ่งมักมาพร้อมกับ cortisol (ฮอร์โมนความเครียด) ที่เพิ่มขึ้น บุคคลที่มีความวิตกกังวลอย่างรุนแรงอาจพบอาการแพนิคที่มีอาการคล้ายกับอาการหัวใจวาย เหตุการณ์เหล่านี้มักเกิดขึ้นชั่วคราวและรักษาได้ เทคนิคการทำสมาธิและการฝึกหายใจเข้าลึกๆ โดยหลับตา มักใช้เพื่อบรรเทาความวิตกกังวลและพบว่าสามารถลด HR ได้อย่างมีประสิทธิภาพ
ปัจจัยที่มีผลต่ออัตราการเต้นของหัวใจ
ปัจจัยหลักที่เพิ่มอัตราการเต้นของหัวใจและแรงหดตัว
ปัจจัยที่ลดอัตราการเต้นของหัวใจและแรงบีบตัว
ด้วยการรวม autorhythmicity และ innervation ศูนย์หัวใจและหลอดเลือดสามารถควบคุมอัตราการเต้นของหัวใจได้ค่อนข้างแม่นยำ อย่างไรก็ตาม ยังมีปัจจัยอื่นๆ อีกมากมายที่อาจส่งผลกระทบอย่างมีนัยสำคัญ ซึ่งรวมถึง:
- ฮอร์โมน โดยเฉพาะอะดรีนาลีน (อะดรีนาลีน) นอร์อิพิเนฟริน และไทรอยด์ฮอร์โมน
- ไอออนต่างๆ รวมทั้งแคลเซียม โพแทสเซียม และโซเดียม
- อุณหภูมิของร่างกาย
- ภาวะขาดออกซิเจน
- ค่า PH สมดุล
อะดรีนาลีนและนอเรพิเนฟริน
กลไก "สู้หรือหนี" ถูกกำหนดโดย catecholamines, adrenaline และ noradrenaline - หลั่งโดย adrenal medulla - และโดยการกระตุ้นด้วยความเห็นอกเห็นใจ อะดรีนาลีนและนอร์เอพิเนฟรินมีผลคล้ายกัน: พวกมันจับกับตัวรับ adrenergic beta-1 และไอออนหรือช่องลิแกนด์ที่ขึ้นกับโซเดียมและแคลเซียมแบบเปิด อัตราการสลับขั้วเพิ่มขึ้นจากการไหลเข้าเพิ่มเติมของไอออนที่มีประจุบวกนี้ ทำให้ระยะเวลาการรีโพลาไรซ์สั้นลง อย่างไรก็ตาม การหลั่งฮอร์โมนเหล่านี้จำนวนมากควบคู่ไปกับการกระตุ้นด้วยความเห็นอกเห็นใจ จริงๆ แล้วสามารถทำให้เกิดภาวะหัวใจเต้นผิดจังหวะได้ ไขกระดูกต่อมหมวกไตไม่ได้อยู่ภายใต้การกระตุ้นกระซิก
ฮอร์โมนไทรอยด์
โดยทั่วไป ระดับไทรอยด์ฮอร์โมนที่เพิ่มขึ้น ได้แก่ ไทรอกซิน (T4) และไตรไอโอโดไทโรนีน (T3) จะเพิ่มอัตราการเต้นของหัวใจ ระดับที่มากเกินไปอาจทำให้หัวใจเต้นเร็วได้ ผลกระทบของฮอร์โมนไทรอยด์จะคงอยู่นานกว่าของคาเทโคลามีน แสดงให้เห็นว่ารูปแบบออกฤทธิ์ทางสรีรวิทยาของไตรไอโอโดไทโรนีนเข้าสู่คาร์ดิโอไมโอไซต์โดยตรงและเปลี่ยนแปลงกิจกรรมที่ระดับจีโนม นอกจากนี้ ยังมีผลกระทบต่อการตอบสนองของเบต้าอะดรีเนอร์จิกในลักษณะที่คล้ายกับอะดรีนาลีนและนอร์เอพิเนฟริน
ฟุตบอล
ระดับแคลเซียมอิออนมีผลอย่างมากต่ออัตราการเต้นของหัวใจและการหดตัว: การเพิ่มขึ้นของอิออนนี้ทำให้เกิดการเพิ่มขึ้นทั้งสองอย่าง แคลเซียมไอออนในระดับสูงทำให้เกิดภาวะแคลเซียมในเลือดสูง และหากมากเกินไป อาจทำให้หัวใจหยุดเต้นได้ ยาที่เรียกว่าตัวบล็อกของหัวใจ ช่องแคลเซียมทำให้ HR ช้าลงโดยผูกกับช่องเหล่านี้และบล็อกหรือชะลอการอพยพเข้าด้านในของแคลเซียมไอออน
คาเฟอีนและนิโคติน
คาเฟอีนและนิโคตินเป็นทั้งสารกระตุ้นระบบประสาทและศูนย์หัวใจที่ทำให้อัตราการเต้นของหัวใจเพิ่มขึ้น คาเฟอีนทำงานโดยการเพิ่มอัตราการสลับขั้วในโหนด SA ในขณะที่นิโคตินกระตุ้นการทำงานของเซลล์ประสาทที่เห็นอกเห็นใจที่ส่งแรงกระตุ้นไปยังหัวใจ
ผลกระทบของความเครียด
ทั้งความกลัวและความเครียดทำให้อัตราการเต้นของหัวใจสูงขึ้น ในการศึกษาที่ดำเนินการกับนักแสดง 8 คนของทั้งสองเพศและอายุระหว่าง 18 ถึง 25 ปี ปฏิกิริยา (HR) ต่อเหตุการณ์ที่ไม่คาดคิด (แรงกดดัน) ระหว่างการแสดงถูกวัด ในจำนวนนี้ครึ่งหนึ่งอยู่บนเวทีและอีกครึ่งหนึ่งอยู่หลังฉาก นักแสดงนอกเวทีตอบสนองทันทีโดยเพิ่ม HR และลดความเร็วลงอย่างรวดเร็ว ขณะที่ผู้อยู่บนเวทีตอบสนองในอีก 5 นาทีข้างหน้า แต่ HR ลดลงอย่างช้าๆ (เรียกว่าการป้องกันแบบพาสซีฟ A ความเครียด ดังนั้น มีผลช้ากว่าแต่นานขึ้นต่ออัตราการเต้นของหัวใจในบุคคลที่ไม่ได้รับผลกระทบโดยตรง
ปัจจัยที่ลดอัตราการเต้นของหัวใจ
อัตราการเต้นของหัวใจอาจช้าลงด้วยระดับโซเดียมและโพแทสเซียมที่เปลี่ยนแปลง ความสัมพันธ์ระหว่างอิเล็กโทรไลต์กับ CF นั้นซับซ้อน การรักษาสมดุลของอิเล็กโทรไลต์เป็นสิ่งจำเป็นสำหรับคลื่นปกติของการสลับขั้ว ในสองไอออน โพแทสเซียมมีความสำคัญทางคลินิกมากที่สุด ในขั้นต้น ทั้ง hyponatremia (ระดับโซเดียมต่ำ) และ hypernatremia (ระดับโซเดียมสูง) อาจทำให้เกิดอิศวรได้ hypernatremia อย่างรุนแรงสามารถนำไปสู่ภาวะมีไฟบริลได้ ภาวะโพแทสเซียมในเลือดต่ำอย่างรุนแรงทำให้เกิดทั้งหัวใจเต้นช้าและภาวะหัวใจเต้นผิดจังหวะอื่นๆ ภาวะโพแทสเซียมในเลือดต่ำ (ระดับโพแทสเซียมต่ำ) ทำให้เกิดภาวะหัวใจเต้นผิดจังหวะ ในขณะที่ภาวะโพแทสเซียมสูง (ระดับโพแทสเซียมสูง) ทำให้หัวใจอ่อนแอ อ่อนแอ และหยุดทำงาน
สำหรับการผลิตพลังงาน กล้ามเนื้อหัวใจอาศัยการเผาผลาญแบบแอโรบิกเพียงอย่างเดียว ภาวะขาดออกซิเจน - ปริมาณออกซิเจนไม่เพียงพอ - ทำให้ HR ลดลง เนื่องจากปฏิกิริยาเมตาบอลิซึมที่กระตุ้นการหดตัวของหัวใจมีจำกัด
ภาวะกรดเป็นภาวะที่มีไฮโดรเจนไอออนมากเกินไปในเลือด ซึ่งแสดงค่า pH ต่ำ Alkalosis เป็นภาวะที่มีไฮโดรเจนไอออนน้อยมากและเลือดของผู้ป่วยมีค่า pH สูง ค่า pH ปกติควรอยู่ในช่วง 7.35-7.45 ดังนั้นค่าที่ต่ำกว่าช่วงนี้แสดงถึงภาวะกรดและค่า pH ที่สูงกว่าหมายถึงภาวะด่าง เอ็นไซม์ ซึ่งเป็นตัวควบคุมหรือตัวเร่งปฏิกิริยาของปฏิกิริยาทางชีวเคมีแทบทั้งหมด มีความไวต่อ pH และยังคงได้รับผลกระทบจากค่าดังกล่าว ความผันแปรและการเปลี่ยนแปลงทางกายภาพเล็กน้อยที่ตามมาของตำแหน่งออกฤทธิ์บนเอนไซม์ลดอัตราการก่อตัวของสารตั้งต้นของเอนไซม์-สารตั้งต้นที่ซับซ้อน ต่อมาก็ลดอัตราการเกิดปฏิกิริยาของเอนไซม์จำนวนมาก ซึ่งอาจมีผลกระทบที่ซับซ้อนต่อ FC การเปลี่ยนแปลงค่า pH อย่างรุนแรงจะนำไปสู่การเสื่อมสภาพของเอนไซม์
ตัวแปรสุดท้ายคือ อุณหภูมิของร่างกาย อุณหภูมิร่างกายสูงเรียกว่า hyperthermia ในขณะที่อุณหภูมิต่ำเกินไปเรียกว่า hypothermia hyperthermia เล็กน้อยส่งผลให้ HR และแรงหดตัวเพิ่มขึ้น ภาวะอุณหภูมิต่ำกว่าปกติจะชะลอความเร็วและความแรงของการหดตัวของหัวใจ การที่หัวใจเต้นช้าลงเป็นองค์ประกอบหนึ่งของการเปลี่ยนแปลงของเลือดที่ซับซ้อนมากขึ้น ซึ่งจะเปลี่ยนเส้นทางเลือดไปยังอวัยวะสำคัญต่างๆ เนื่องจากนักดำน้ำ (โดยเฉพาะนักดำน้ำอิสระ) ได้รับความลึก เรือดำน้ำ หากระบายความร้อนเพียงพอ หัวใจสามารถ หยุดเต้น ซึ่งเป็นเทคนิคที่ใช้ได้ในระหว่างการผ่าตัดหัวใจแบบเปิด ในกรณีนี้ เลือดของผู้ป่วยโดยปกติจะถูกโอนไปยังเครื่อง "หัวใจ-ปอด" เทียม เพื่อรักษา "ปริมาณเลือดและการแลกเปลี่ยนก๊าซของร่างกายจนกว่าการผ่าตัดจะเสร็จสิ้นและ จังหวะไซนัสกลับคืนมา hyperthermia และ hypothermia ที่มากเกินไปส่งผลให้เสียชีวิตได้ "
. อัตราการกระตุ้นปกติของโหนด SA ได้รับผลกระทบจากการทำงานของระบบประสาทอัตโนมัติ: การกระตุ้นด้วยความเห็นอกเห็นใจเพิ่มขึ้นและการกระตุ้นด้วยระบบประสาทกระซิกลดอัตราการยิง สามารถใช้การวัดที่แตกต่างกันเพื่ออธิบายอัตราการเต้นของหัวใจ:อัตราการเต้นของหัวใจปกติขณะพัก หน่วยเป็นครั้งต่อนาที (bpm):
อัตราการเต้นของหัวใจพื้นฐานหรือขณะพัก (HRrest) หมายถึงอัตราการเต้นของหัวใจของบุคคลที่กำลังตื่นอยู่ โดยอยู่ในสภาพแวดล้อมที่เป็นกลางและไม่ได้อยู่ภายใต้การออกแรงหรือการกระตุ้นเมื่อเร็วๆ นี้ เช่น ความเครียดหรือความกลัว ช่วงปกติคือ 60-100 ครั้งต่อนาที HR ขณะพักมักเกี่ยวข้องกับการตาย ตัวอย่างเช่น การตายจากสาเหตุทั้งหมดเพิ่มขึ้น 1.22 (อัตราส่วนอันตราย) เมื่ออัตราการเต้นของหัวใจเกิน 90 ครั้งต่อนาที อัตราการตายของผู้ป่วยกล้ามเนื้อหัวใจตายเพิ่มขึ้นจาก 15 % ถึง 41% หากอัตราการเต้นของหัวใจเกิน 90 ครั้งต่อนาที ECG จาก 46,229 คนที่มีความเสี่ยงต่อโรคหัวใจและหลอดเลือดต่ำเปิดเผยว่า 96% มีอัตราการเต้นของหัวใจขณะพักระหว่าง 48 ถึง 98 ครั้งต่อนาที ในที่สุด 98% ของแพทย์โรคหัวใจเชื่อว่าช่วง "60 ถึง 100" สูงเกินไป และส่วนใหญ่เห็นด้วยว่า 50 ถึง 90 bpm จะเหมาะสมกว่า อัตราการเต้นของหัวใจขณะพักปกติขึ้นอยู่กับอัตราการกระตุ้นขณะพักของโหนด sinoatrial ของหัวใจ ซึ่งเซลล์เครื่องกระตุ้นหัวใจแบบเร็วตั้งอยู่ซึ่งขับเคลื่อนจังหวะการยิงด้วยตนเองซึ่งรับผิดชอบต่อ autrihythmicity ของหัวใจ สำหรับนักกีฬาที่มีความอดทนระดับหัวกะทิ ไม่ใช่เรื่องผิดปกติที่จะมีอัตราการเต้นของหัวใจขณะพักต่ำกว่า 50 ครั้งต่อนาที
(HRmax) คืออัตราการเต้นของหัวใจสูงสุดที่บุคคลสามารถทำได้โดยไม่ประสบปัญหาร้ายแรงระหว่างการออกกำลังกาย และโดยทั่วไปจะลดลงตามอายุ เนื่องจาก HRmax แตกต่างกันไปในแต่ละบุคคล วิธีที่แม่นยำที่สุดในการวัดค่าคือการทดสอบ โดยที่บุคคลต้องอยู่ภายใต้การควบคุมความเครียดทางสรีรวิทยา (โดยปกติมาจากลู่วิ่ง) ขณะเฝ้าติดตามด้วย ECG ความเข้มข้นของการออกกำลังกายจะเพิ่มขึ้นเป็นระยะๆ จนกว่าจะมีการเปลี่ยนแปลงตามที่ต้องการ ในการทำงานของหัวใจ จะสังเกตได้จากจุดที่ตัวแบบถูกสั่งให้หยุด ระยะเวลาโดยทั่วไปมีตั้งแต่สิบถึงยี่สิบนาที
แนะนำให้มือใหม่ทำการทดสอบต่อหน้าบุคลากรทางการแพทย์เท่านั้น เนื่องจากมีความเสี่ยงที่เกี่ยวข้อง อย่างไรก็ตาม สามารถประมาณการคร่าวๆ ได้โดยใช้สูตร อย่างไรก็ตาม ระบบการทำนายเหล่านี้ไม่ถูกต้องเพราะเน้นที่อายุเท่านั้น เป็นที่ทราบกันดีว่ามี "ความสัมพันธ์ที่จำกัดระหว่างอัตราการเต้นของหัวใจสูงสุดกับ" อายุ "
. ไม่ควรใช้นิ้วโป้งวัดอัตราการเต้นของหัวใจของบุคคลอื่น เนื่องจากความดันที่มากเกินไปอาจรบกวนการรับรู้ที่ถูกต้องของชีพจรหลอดเลือดแดงเรเดียลเป็นวิธีที่ใช้ง่ายที่สุด อย่างไรก็ตาม ในสถานการณ์ฉุกเฉิน หลอดเลือดแดงที่น่าเชื่อถือที่สุดในการวัดอัตราการเต้นของหัวใจคือหลอดเลือดแดง carotids เลือดที่ถูกแทนที่นั้นแตกต่างกันอย่างมากในแต่ละจังหวะ
จุดที่เป็นไปได้ในการวัดอัตราการเต้นของหัวใจคือ:
- ข้อมือหน้าท้องที่ด้านหัวแม่มือ (หลอดเลือดแดงเรเดียล)
- หลอดเลือดแดง Ulnar
- คอ (หลอดเลือดแดง carotid)
- ภายในข้อศอกหรือใต้กล้ามเนื้อลูกหนู (brachial artery)
- ขาหนีบ (หลอดเลือดแดงตีบ)
- ด้านหลังถึง Malleolus อยู่ตรงกลางที่เท้า (หลอดเลือดแดงตีบหลัง)
- ศูนย์กลางของหลังเท้า (dorsalis pedis)
- หลังเข่า (หลอดเลือดแดง popliteal)
- เหนือช่องท้อง (abdominal aorta)
- หน้าอก (ปลายหัวใจ) ซึ่งสามารถสัมผัสได้ด้วยมือหรือนิ้ว นอกจากนี้ยังสามารถฟังเสียงหัวใจโดยใช้เครื่องตรวจฟังของแพทย์ได้อีกด้วย
- วัด (หลอดเลือดแดงชั่วขณะผิวเผิน)
- ขอบด้านข้างของขากรรไกรล่าง (facial artery)
- ด้านข้างของศีรษะใกล้หู (หลอดเลือดแดงหลังหู)
สัมพันธ์กับความเสี่ยงต่อการเสียชีวิตจากโรคหัวใจและหลอดเลือด
การตรวจสอบต่างๆ ระบุว่าอัตราการเต้นของหัวใจขณะพักสูงเป็นปัจจัยเสี่ยงต่อการเสียชีวิตในสัตว์เลี้ยงลูกด้วยนมแบบใช้ความร้อนที่บ้าน โดยเฉพาะอย่างยิ่งการเสียชีวิตจากโรคหัวใจและหลอดเลือดในมนุษย์ CF ที่เร็วขึ้นอาจมาพร้อมกับการผลิตที่เพิ่มขึ้นของโมเลกุลที่อักเสบและการผลิตออกซิเจนที่มีปฏิกิริยาในระบบหัวใจและหลอดเลือด เช่นเดียวกับความเครียดทางกลที่เพิ่มขึ้นในหัวใจดังนั้นจึงมีความสัมพันธ์กันระหว่างความถี่ในการพักที่เพิ่มขึ้นกับความเสี่ยงต่อโรคหัวใจและหลอดเลือด
การศึกษาระหว่างประเทศโดยชาวออสเตรเลียเกี่ยวกับผู้ป่วยโรคหัวใจและหลอดเลือดพบว่าอัตราการเต้นของหัวใจเป็นตัวบ่งชี้ที่สำคัญสำหรับความเสี่ยงโรคหัวใจวาย ผลการศึกษาที่ตีพิมพ์ใน "The Lancet" (กันยายน 2551) ได้สำรวจผู้คน 11,000 คนใน 33 ประเทศที่ได้รับการรักษาปัญหาหัวใจ ผู้ป่วยที่มีอัตราการเต้นของหัวใจสูงกว่า 70 ครั้งต่อนาทีมีอุบัติการณ์หัวใจวายการเข้ารับการรักษาในโรงพยาบาลและความจำเป็นในการผ่าตัดสูงขึ้นอย่างมีนัยสำคัญ HR ที่สูงขึ้นมีความสัมพันธ์กับอาการหัวใจวายที่เพิ่มขึ้นและประมาณ 46% ของการรักษาในโรงพยาบาลถึงแก่ชีวิตและ เหตุการณ์ที่ไม่ร้ายแรง
การศึกษาอื่น ๆ แสดงให้เห็นว่า "อัตราการเต้นของหัวใจขณะพักสูงสัมพันธ์กับอัตราการเสียชีวิตจากโรคหัวใจและหลอดเลือดและจากสาเหตุทั้งหมดที่เพิ่มขึ้นในประชากรทั่วไปและในผู้ป่วยโรคเรื้อรัง อัตราการเต้นของหัวใจขณะพักเร็วขึ้นสัมพันธ์กับอายุขัยที่สั้นลง และถือเป็นปัจจัยเสี่ยงที่แข็งแกร่งสำหรับ โรคหัวใจและหัวใจล้มเหลวโดยไม่คำนึงถึงระดับสมรรถภาพทางกาย โดยเฉพาะอย่างยิ่ง อัตราการเต้นของหัวใจขณะพักซึ่งสูงกว่า 65 ครั้งต่อนาที แสดงให้เห็นว่ามีผลอิสระอย่างมากต่อการตายก่อนวัยอันควร อัตราการเต้นของหัวใจขณะพักเพิ่มขึ้น 10 ครั้งต่อนาที สัมพันธ์กับความเสี่ยงต่อการเสียชีวิตเพิ่มขึ้น 10-20% ในการศึกษาอื่น ผู้ชายที่ไม่มีหลักฐานว่าเป็นโรคหัวใจและมีอัตราการเต้นของหัวใจขณะพักมากกว่า 90 ครั้งต่อนาที มีความเสี่ยงที่จะเสียชีวิตด้วยโรคหัวใจกะทันหันมากกว่าถึงห้าเท่า ในทำนองเดียวกัน การศึกษาอื่นพบว่าผู้ชายที่มีอัตราการเต้นของหัวใจขณะพักมากกว่า 90 ครั้งต่อนาที มีความเสี่ยงเพิ่มขึ้นเกือบสองเท่าของการเสียชีวิตจากโรคหลอดเลือดหัวใจ ในผู้หญิงมีความเกี่ยวข้องกับการเพิ่มขึ้นสามเท่า
จากข้อมูลดังกล่าว ควรพิจารณาอัตราการเต้นของหัวใจในการประเมินความเสี่ยงโรคหัวใจและหลอดเลือด แม้แต่ในบุคคลที่มีสุขภาพดีอย่างเห็นได้ชัด อัตราการเต้นของหัวใจมีข้อดีหลายประการเป็นพารามิเตอร์ทางคลินิก โดยเฉพาะอย่างยิ่ง มีราคาถูกและรวดเร็วในการวัด และเข้าใจได้ง่าย แม้ว่าขีดจำกัดอัตราการเต้นของหัวใจที่ยอมรับจะอยู่ระหว่าง 60 ถึง 100 ครั้งต่อนาที แต่คำจำกัดความปกติที่ดีกว่านั้นรวมถึงช่วง 50 ถึง 90 ครั้งต่อนาที
การออกกำลังกาย การรับประทานอาหาร วิถีชีวิต และการเยียวยาด้วยยาสามารถช่วยลดอัตราการเต้นของหัวใจขณะพักได้มาก ในการศึกษาต่างๆ เกี่ยวกับความสัมพันธ์ระหว่างความเสี่ยงต่อการเสียชีวิตและภาวะแทรกซ้อนของหัวใจในผู้ป่วยเบาหวานชนิดที่ 2 พบว่าการบริโภคพืชตระกูลถั่วมีประโยชน์ในการ "ลดอัตราการเต้นของหัวใจขณะพัก ซึ่งเชื่อว่าจะเกิดขึ้นได้โดยตรง แต่ ยังผลดีทางอ้อม เช่น ลดคอเลสเตอรอลและไขมันอิ่มตัว
อัตราการเต้นของหัวใจช้าเกินไป (หัวใจเต้นช้า) ซึ่งเป็นผลมาจากระบบประสาทอัตโนมัติบกพร่อง อาจสัมพันธ์กับภาวะหัวใจหยุดเต้น