สารออกฤทธิ์: Eltrombopag
ยาเม็ดเคลือบฟิล์ม Revolade 12.5 มก.
Revolade 25 มก. เม็ดเคลือบฟิล์ม
Revolade 50 มก. เม็ดเคลือบฟิล์ม
Revolade 75 มก. เม็ดเคลือบฟิล์ม
ทำไมจึงใช้ Revolade? มีไว้เพื่ออะไร?
Revolade มี eltrombopag ซึ่งเป็นของกลุ่มยาที่เรียกว่าตัวรับ thrombopoietin ใช้เพื่อช่วยเพิ่มจำนวนเกล็ดเลือดในเลือด เกล็ดเลือด คือ เซลล์เม็ดเลือดที่ทำหน้าที่ลดหรือป้องกันเลือดออก
- Revolade ใช้ในการรักษา 'ความผิดปกติของการแข็งตัวของเลือดที่เรียกว่า autoimmune (idiopathic) thrombocytopenic purpura (ITP) ในผู้ป่วย (อายุมากกว่า 1 ปี) ที่เคยใช้ยาอื่น (corticosteroids หรือ immunoglobulins) ที่ไม่ได้ผลแล้ว
ITP เกิดจากเกล็ดเลือดในเลือดต่ำ (thrombocytopenia) ผู้ที่มี ITP มีความเสี่ยงสูงที่จะมีเลือดออก อาการในผู้ป่วย ITP อาจรวมถึง petechiae (จุดสีแดงแบนเล็ก ๆ บนผิวหนัง), ช้ำ, epistaxis (เลือดกำเดาไหล), มีเลือดออกจากเหงือก และไม่สามารถควบคุมเลือดออกจากบาดแผลหรือบาดแผลได้
- Revolade ยังสามารถใช้รักษาเกล็ดเลือดต่ำ (thrombocytopenia) ในผู้ป่วยไวรัสตับอักเสบซี (HCV) ได้ หากพวกเขามีปัญหากับอาการข้างเคียงขณะใช้อินเตอร์เฟอรอน ผู้ป่วยไวรัสตับอักเสบซีจำนวนมากมีจำนวนเกล็ดเลือดต่ำ ไม่เพียงแต่เป็นเกล็ดเลือด เป็นผลมาจากโรคนี้เอง แต่ยังเกิดจากยาต้านไวรัสบางชนิดที่ใช้ในการรักษา การรับประทาน Revolade อาจง่ายกว่าสำหรับคุณในการดำเนินการให้ยาต้านไวรัสอย่างเต็มรูปแบบ (peginterferon และ ribavirin)
- Revolade ยังสามารถใช้รักษาผู้ป่วยผู้ใหญ่ที่มีจำนวนเซลล์เม็ดเลือดต่ำซึ่งเกิดจากโรคโลหิตจางชนิด aplastic ที่รุนแรง (SAA)
ข้อห้าม เมื่อไม่ควรใช้ Revolade
อย่าใช้ Revolade
- หากคุณแพ้ eltrombopag หรือส่วนผสมอื่นใดของยานี้ (สิ่งที่ Revolade มี)
- ตรวจสอบกับแพทย์หากคุณคิดว่าสิ่งนี้ใช้ได้กับคุณ
ข้อควรระวังในการใช้งาน สิ่งที่คุณต้องรู้ก่อนใช้ Revolade
พูดคุยกับแพทย์ของคุณก่อนใช้ Revolade:
- หากคุณมีปัญหาเกี่ยวกับตับ ผู้ที่มีเกล็ดเลือดต่ำและโรคตับระยะลุกลามเรื้อรัง (เป็นเวลานาน) มีความเสี่ยงที่จะเกิดผลข้างเคียง เช่น ตับถูกทำลายและลิ่มเลือดที่คุกคามชีวิต หากแพทย์ของคุณเชื่อว่าประโยชน์ของการใช้ Revolade มีมากกว่าความเสี่ยง คุณจะได้รับการตรวจสอบอย่างใกล้ชิดในระหว่างการรักษา
- หากคุณมีความเสี่ยงที่จะเกิดลิ่มเลือดในเส้นเลือดหรือหลอดเลือดแดงของคุณ หรือถ้าคุณรู้ว่าลิ่มเลือดนั้นพบได้บ่อยในครอบครัวของคุณ
- คุณอาจมีความเสี่ยงที่จะเกิดลิ่มเลือดมากขึ้น:
- ถ้าคุณอายุมาก
- หากต้องอยู่บนเตียงนานๆ
- หากคุณมีเนื้องอก
- หากคุณกำลังใช้ยาคุมกำเนิดหรือการบำบัดด้วยฮอร์โมนทดแทน
- หากคุณเพิ่งได้รับการผ่าตัดหรือได้รับบาดเจ็บทางร่างกาย - หากคุณมีน้ำหนักเกินมาก (อ้วน)
- ถ้าคุณเป็นคนสูบบุหรี่
- หากคุณมีโรคตับเรื้อรังขั้นสูง
- หากข้อใดข้อหนึ่งเหล่านี้ตรงกับคุณ โปรดแจ้งให้แพทย์ทราบก่อนเริ่มการรักษา คุณไม่ควรทาน Revolade เว้นแต่แพทย์จะพิจารณาว่าผลประโยชน์ที่คาดหวังนั้นมีมากกว่าความเสี่ยงของการเกิดลิ่มเลือด
- หากคุณเป็นต้อกระจก (ขุ่นของเลนส์ตา)
- หากคุณมีความผิดปกติของเลือดอื่นเช่น myelodysplastic syndrome (MDS) แพทย์ของคุณจะทำการทดสอบเพื่อตรวจสอบว่าคุณไม่มีโรคเลือดนี้ก่อนที่คุณจะเริ่มใช้ Revolade หากคุณมี MDS และใช้ Revolade MDS ของคุณอาจแย่ลง
- แจ้งให้แพทย์ทราบหากสิ่งเหล่านี้เกี่ยวข้องกับคุณ
ตรวจตา
แพทย์ของคุณจะแนะนำให้คุณตรวจหาต้อกระจก หากคุณไม่มีการตรวจตาเป็นประจำ แพทย์จะกำหนดเวลาการตรวจตาเป็นประจำ นอกจากนี้ยังอาจตรวจสอบเลือดออกในหรือรอบ ๆ เรตินา (ชั้นของเซลล์ที่ไวต่อแสงที่ด้านหลังตา)
เขาจะต้องสอบเป็นประจำ
ก่อนที่คุณจะเริ่มใช้ Revolade แพทย์ของคุณจะทำการตรวจเลือดเพื่อตรวจดูเซลล์เม็ดเลือดของคุณ รวมทั้งเกล็ดเลือด การทดสอบเหล่านี้จะทำซ้ำเป็นระยะ ๆ ในขณะที่คุณทานยา
การตรวจเลือดสำหรับการทำงานของตับ
Revolade สามารถเปลี่ยนแปลงผลการตรวจเลือดซึ่งอาจบ่งบอกถึงความเสียหายของตับ - การเพิ่มขึ้นของเอนไซม์ตับบางชนิด โดยเฉพาะบิลิรูบินและอะลานีน / แอสพาเทตทรานส์อะมิเนส หากคุณได้รับการรักษาด้วย interferon ร่วมกับ Revolade เพื่อรักษาเกล็ดเลือดต่ำเนื่องจากไวรัสตับอักเสบซี ปัญหาตับบางอย่างอาจแย่ลง
คุณจะต้องทำการตรวจเลือดเพื่อตรวจดูการทำงานของตับก่อนเริ่มใช้ Revolade และระหว่างการรักษา คุณอาจต้องหยุดใช้ Revolade หากปริมาณของเอนไซม์เหล่านี้เพิ่มขึ้นมากเกินไป หรือหากมีสัญญาณทางกายภาพของความเสียหายของตับปรากฏขึ้น
- อ่านข้อมูล "ปัญหาตับ" ในส่วนที่ 4 ของเอกสารฉบับนี้
ตรวจเลือดหาเกล็ดเลือด
หากคุณหยุดใช้ Revolade จำนวนเกล็ดเลือดของคุณจะลดลงอีกครั้งภายใน 2-3 วัน จำนวนเกล็ดเลือดของคุณจะได้รับการตรวจสอบและแพทย์ของคุณจะแจ้งให้คุณทราบเกี่ยวกับข้อควรระวังที่เหมาะสม
จำนวนเกล็ดเลือดที่สูงมากสามารถเพิ่มความเสี่ยงของการเกิดลิ่มเลือด อย่างไรก็ตาม ลิ่มเลือดยังสามารถเกิดขึ้นได้ด้วยการนับเกล็ดเลือดปกติหรือต่ำ แพทย์ของคุณจะปรับขนาดยา Revolade เพื่อให้แน่ใจว่าจำนวนเกล็ดเลือดจะไม่เพิ่มขึ้นมากเกินไป
ขอความช่วยเหลือจากแพทย์ทันทีหากคุณมีอาการดังต่อไปนี้:
- บวม ปวด หรือเจ็บที่ขาข้างเดียว
- หายใจลำบากกะทันหันโดยเฉพาะอย่างยิ่งร่วมกับอาการเจ็บหน้าอกที่คมชัดหรือหายใจเร็ว
- ปวดท้อง (ท้อง) ท้องบวมเลือดในอุจจาระ
การตรวจไขกระดูกของคุณ
ในผู้ที่อาจมีปัญหาเกี่ยวกับไขกระดูก ยาอย่าง Revolade อาจทำให้ปัญหาแย่ลงได้ สัญญาณของการเปลี่ยนแปลงของไขกระดูกอาจปรากฏขึ้นเป็นความผิดปกติในผลการตรวจเลือด แพทย์ของคุณอาจทำการทดสอบเพื่อตรวจไขกระดูกของคุณโดยตรงระหว่างการรักษาด้วย Revolade
การทดสอบเลือดออกทางเดินอาหาร
หากคุณได้รับการรักษาด้วยยา interferon ร่วมกับ Revolade คุณจะได้รับการตรวจหาสัญญาณเลือดออกในกระเพาะอาหารหรือลำไส้ของคุณหลังจากที่คุณหยุดใช้ Revolade
ตรวจหัวใจ
แพทย์ของคุณอาจต้องตรวจหัวใจของคุณในระหว่างการรักษา Revolade และทำการตรวจคลื่นไฟฟ้าหัวใจ (ECG)
เด็กและวัยรุ่น
Revolade ไม่แนะนำสำหรับเด็กอายุต่ำกว่า 1 ปีที่มี ITP นอกจากนี้ยังไม่แนะนำในผู้ที่มีอายุต่ำกว่า 18 ปีที่มีเกล็ดเลือดต่ำเนื่องจากโรคตับอักเสบซีหรือโรคโลหิตจางชนิด aplastic ที่รุนแรง
ปฏิกิริยา ยาหรืออาหารชนิดใดที่อาจเปลี่ยนผลของ Revolade
แจ้งให้แพทย์หรือเภสัชกรทราบ หากคุณกำลังรับประทาน หรือเพิ่งรับประทานยาไปเมื่อเร็วๆ นี้ หรือจะใช้ยาอื่นใด
ยาสามัญบางตัวมีปฏิกิริยากับ Revolade - รวมถึงยาและแร่ธาตุที่ต้องมีใบสั่งแพทย์และที่ไม่ต้องสั่งโดยแพทย์ เหล่านี้รวมถึง :? ยาลดกรดรักษาอาการอาหารไม่ย่อย แสบร้อนกลางอก หรือแผลในกระเพาะอาหาร ควรรับประทานเมื่อใด)
- ยาที่เรียกว่า statins เพื่อลดคอเลสเตอรอล
- ยาบางชนิดเพื่อรักษาการติดเชื้อเอชไอวี เช่น โลพินาเวียร์ และ/หรือ ริโทนาเวียร์
- cyclosporine ใช้ในการปลูกถ่ายและโรคภูมิคุ้มกัน
- แร่ธาตุต่างๆ เช่น เหล็ก แคลเซียม แมกนีเซียม อะลูมิเนียม ซีลีเนียม และสังกะสี ซึ่งพบได้ในอาหารเสริมวิตามินและแร่ธาตุ (ควรรับประทานเมื่อใด)
- ยาเช่น methotrexate และ topotecan เพื่อรักษามะเร็ง
- แจ้งแพทย์หากคุณกำลังใช้ยาเหล่านี้อยู่ บางชนิดไม่สามารถรับประทานร่วมกับ Revolade ได้ หรืออาจต้องปรับขนาดยาที่รับประทาน หรืออาจต้องเปลี่ยนเวลารับประทาน แพทย์ของคุณจะตรวจทานยาทั้งหมดที่คุณกำลังใช้ และหากจำเป็น แนะนำให้คุณเปลี่ยนยาอย่างเหมาะสม
มีความเสี่ยงสูงที่จะมีเลือดออกหากคุณกำลังใช้ยาเพื่อป้องกันลิ่มเลือด แพทย์ของคุณจะปรึกษาเรื่องนี้กับคุณ
หากคุณกำลังใช้ corticosteroids, danazol และ / หรือ azathioprine คุณอาจจำเป็นต้องลดขนาดยาหรือหยุดรับประทานในขณะที่ทาน Revolade
ปฏิวัติด้วยอาหารและเครื่องดื่ม
อย่าใช้ Revolade กับเครื่องดื่มหรือผลิตภัณฑ์นมและชีส เนื่องจากแคลเซียมในผลิตภัณฑ์นมส่งผลต่อการดูดซึมของยา
คำเตือน สิ่งสำคัญคือต้องรู้ว่า:
การตั้งครรภ์และให้นมบุตร
อย่าใช้ Revolade หากคุณกำลังตั้งครรภ์เว้นแต่แพทย์ของคุณจะแนะนำเป็นพิเศษ ไม่ทราบผลของ Revolade ระหว่างตั้งครรภ์
- แจ้งให้แพทย์ทราบหากคุณกำลังตั้งครรภ์ หากคุณคิดว่าคุณอาจกำลังตั้งครรภ์ หรือกำลังวางแผนที่จะตั้งครรภ์
- ใช้วิธีการคุมกำเนิดที่เชื่อถือได้ในขณะที่คุณทาน Revolade เพื่อป้องกันการตั้งครรภ์
- หากคุณตั้งครรภ์ขณะใช้ Revolade โปรดแจ้งแพทย์ของคุณ
อย่าให้นมลูกขณะรับประทาน Revolade ไม่ทราบว่า Revolade ผ่านเข้าสู่น้ำนมแม่หรือไม่
- หากคุณกำลังให้นมลูกหรือวางแผนที่จะให้นมลูก โปรดแจ้งให้แพทย์ทราบ
การขับรถและการใช้เครื่องจักร
- Revolade สามารถทำให้คุณเวียนหัวและมีผลข้างเคียงอื่น ๆ ที่นำไปสู่ความสนใจน้อยลง
- ห้ามขับยานพาหนะหรือใช้เครื่องจักร เว้นแต่คุณจะแน่ใจว่าจะไม่ได้รับผลกระทบ
ปริมาณ วิธีการ และระยะเวลาในการบริหาร วิธีใช้ Revolade: Posology
ใช้ยานี้ตามที่แพทย์ของคุณบอกเสมอ หากมีข้อสงสัย ควรปรึกษาแพทย์หรือเภสัชกร อย่าเปลี่ยนขนาดยาหรือตารางเวลาของ Revolade เว้นแต่แพทย์หรือเภสัชกรแนะนำให้คุณทำเช่นนั้น ขณะที่คุณกำลังใช้ Revolade คุณจะได้รับการรักษาโดยแพทย์ที่มีประสบการณ์เฉพาะทางในการรักษาสภาพของคุณ
รับเท่าไหร่คะ
สำหรับ ITP
ผู้ใหญ่และเด็ก (6 ถึง 17 ปี) - ปริมาณเริ่มต้นที่แนะนำสำหรับ ITP คือหนึ่งเม็ด Revolade 50 มก. ต่อวัน หากคุณมาจากเอเชียตะวันออก (จีน ญี่ปุ่น ไต้หวัน ไทย หรือเกาหลี) คุณอาจต้องเริ่มด้วยขนาดยาที่ต่ำกว่า 25 มก.
เด็ก (1 ถึง 5 ปี) - ปริมาณเริ่มต้นที่แนะนำสำหรับ ITP คือ Revolade หนึ่งเม็ด 25 มก. ต่อวัน
สำหรับไวรัสตับอักเสบซี
ผู้ใหญ่ - ปริมาณเริ่มต้นที่แนะนำสำหรับโรคตับอักเสบซีคือ Revolade 25 มก. ต่อวัน หากคุณมาจากเอเชียตะวันออก (จีน ญี่ปุ่น ไต้หวัน ไทย หรือเกาหลี) คุณจะเริ่มด้วยขนาด 25 มก. เดียวกัน
สำหรับ SAA
ผู้ใหญ่ - ปริมาณเริ่มต้นที่แนะนำสำหรับ AAS คือหนึ่งเม็ด Revolade 50 มก. ต่อวัน หากคุณมาจากเอเชียตะวันออก (จีน ญี่ปุ่น ไต้หวัน ไทย หรือเกาหลี) คุณอาจต้องเริ่มด้วยขนาดยาที่ต่ำกว่า 25 มก.
Revolade อาจใช้เวลา 1 ถึง 2 สัปดาห์ในการทำงาน จากการตอบสนองของคุณต่อ Revolade แพทย์ของคุณอาจแนะนำให้ปรับขนาดยาทุกวัน
วิธีรับประทานยาเม็ด
กลืนแท็บเล็ตทั้งหมดด้วยน้ำ
เมื่อไหร่จะเอา
ทำให้เเน่นอน-
- ใน 4 ชั่วโมงก่อนรับประทาน Revolade
- และภายใน 2 ชั่วโมงหลังรับประทาน Revolade
คุณไม่บริโภคสิ่งต่อไปนี้:
- อาหารจำพวกชีส เนย โยเกิร์ต หรือไอศกรีม
- นมหรือสมูทตี้ที่ทำจากนม เครื่องดื่มที่มีนม โยเกิร์ตหรือครีม
- ยาลดกรด เป็นยารักษาอาการอาหารไม่ย่อยและอาการเสียดท้อง
- อาหารเสริมวิตามินและแร่ธาตุบางชนิด เช่น ธาตุเหล็ก แคลเซียม แมกนีเซียม อะลูมิเนียม ซีลีเนียม และสังกะสี
หากเป็นเช่นนั้น ยาจะไม่ถูกดูดซึมเข้าสู่ร่างกายอย่างเหมาะสม
สำหรับคำแนะนำเพิ่มเติมเกี่ยวกับอาหารและเครื่องดื่มที่เหมาะสม โปรดปรึกษาแพทย์
หากคุณลืมทาน Revolade
รับประทานยาครั้งต่อไปตามเวลาปกติ อย่าใช้ Revolade มากกว่าหนึ่งครั้งต่อวัน
หากคุณหยุดใช้ Revolade
อย่าหยุดทาน Revolade โดยไม่ได้ปรึกษาแพทย์ หากแพทย์ของคุณแนะนำให้คุณหยุดการรักษา จำนวนเกล็ดเลือดของคุณจะได้รับการตรวจทุกสัปดาห์เป็นเวลาสี่สัปดาห์
หากคุณมีคำถามเพิ่มเติมเกี่ยวกับการใช้ยานี้ ให้สอบถามแพทย์หรือเภสัชกรของคุณ
ยาเกินขนาด จะทำอย่างไรถ้าคุณได้รับ Revolade มากเกินไป
ติดต่อแพทย์หรือเภสัชกรของคุณทันทีถ้าเป็นไปได้ให้แสดงกล่องหรือแผ่นพับนี้ อาการหรืออาการแสดงของผลข้างเคียงจะได้รับการตรวจสอบและจะได้รับการรักษาอย่างเหมาะสมทันที
ผลข้างเคียง ผลข้างเคียงของ Revolade คืออะไร?
เช่นเดียวกับยาอื่นๆ ยานี้อาจทำให้เกิดผลข้างเคียงได้ แม้ว่าจะไม่ใช่ทุกคนที่ได้รับก็ตาม
อาการที่ต้องรักษา ไปพบแพทย์
ผู้ที่ใช้ Revolade สำหรับ ITP หรือการนับเกล็ดเลือดต่ำเนื่องจากโรคตับอักเสบซีสามารถพัฒนาสัญญาณของผลข้างเคียงที่อาจเกิดขึ้นได้ สิ่งสำคัญคือต้องแจ้งให้แพทย์ทราบหากคุณมีอาการเหล่านี้
เสี่ยงหลอดเลือดอุดตัน
บางคนอาจมีความเสี่ยงสูงที่จะเป็นลิ่มเลือด และยาอย่าง Revolade อาจทำให้ปัญหานี้แย่ลง ลิ่มเลือดอุดตันอย่างกะทันหันของหลอดเลือดเป็นผลข้างเคียงที่ไม่ธรรมดาและอาจส่งผลกระทบถึง 1 ใน 100 คน
รับการรักษาพยาบาลทันที หากคุณพบสัญญาณและอาการของลิ่มเลือด เช่น:
- บวม, ปวด, อบอุ่น, แดงหรืออ่อนโยนในขาข้างหนึ่ง
- หายใจลำบากกะทันหันโดยเฉพาะอย่างยิ่งร่วมกับอาการเจ็บหน้าอกที่คมชัดหรือหายใจเร็ว
- ปวดท้อง (ท้อง) ท้องบวมเลือดในอุจจาระ
ปัญหาตับ
Revolade อาจทำให้เกิดการเปลี่ยนแปลงที่ปรากฏในการตรวจเลือดและอาจเป็นสัญญาณของความเสียหายของตับ ปัญหาตับ (การเพิ่มขึ้นของเอนไซม์ที่พบในการตรวจเลือด) เป็นเรื่องปกติและอาจส่งผลกระทบถึง 1 ใน 10 คน ปัญหาตับอื่นๆ (น้ำดีไม่ไหลอย่างถูกต้อง) เป็นเรื่องผิดปกติและอาจส่งผลกระทบถึง 1 ใน 10 คน 100.
หากคุณมีสัญญาณของปัญหาตับเหล่านี้:
- สีเหลืองของผิวหนังหรือตาขาว (ดีซ่าน)
- ปัสสาวะสีเข้มผิดปกติ
- แจ้งให้แพทย์ทราบทันที
เลือดออกหรือช้ำหลังจากหยุดการรักษา
ภายในสองสัปดาห์หลังจากหยุด Revolade จำนวนเกล็ดเลือดของคุณจะลดลงจนถึงระดับก่อนเริ่ม Revolade จำนวนเกล็ดเลือดต่ำสามารถเพิ่มความเสี่ยงของการมีเลือดออกหรือช้ำ แพทย์ของคุณจะตรวจนับเกล็ดเลือดของคุณเป็นเวลาอย่างน้อย 4 สัปดาห์หลังจากที่คุณหยุดใช้ Revolade
- แจ้งแพทย์หากคุณมีเลือดออกหรือมีรอยฟกช้ำหลังจากหยุดยา Revolade
บางคนมีเลือดออกในระบบย่อยอาหารหลังจากหยุดทานเพ็กอินเตอร์เฟอรอน ไรโบวิริน และเรโวเลด อาการรวมถึง:
- อุจจาระสีเข้ม อุจจาระเปลี่ยนสี เป็นผลข้างเคียงที่ไม่ธรรมดาที่อาจส่งผลกระทบถึง 1 ใน 100 คน)
- เลือดในอุจจาระ
- เลือดออกหรืออะไรอย่างกากกาแฟ
- แจ้งให้แพทย์ทราบทันทีหากคุณมีอาการเหล่านี้
ผลข้างเคียงที่เป็นไปได้อื่น ๆ ในผู้ใหญ่ที่มี ITP
ผลข้างเคียงที่พบบ่อย สิ่งเหล่านี้อาจส่งผลกระทบมากถึง 1 ใน 10 คน:
- คลื่นไส้
- ท้องเสีย
- ต้อกระจก (ทำให้ขุ่นมัวของเลนส์ตา)
- ตาแห้ง
- ผมร่วงหรือผอมบางผิดปกติ
- ผื่น
- คัน
- ปวดกล้ามเนื้อ กล้ามเนื้อกระตุก
- ปวดหลัง
- ปวดกระดูก
- การรู้สึกเสียวซ่าและชาในมือหรือเท้า
- ประจำเดือนมามาก
- แผลในปาก.
ผลข้างเคียงที่อาจปรากฏในการตรวจเลือด:
- เพิ่มเอนไซม์ตับ
- เพิ่มบิลิรูบิน (สารที่ผลิตโดยตับ)
- เพิ่มระดับของโปรตีนบางชนิด
ผลข้างเคียงที่ไม่ธรรมดา
สิ่งเหล่านี้อาจส่งผลกระทบมากถึง 1 ใน 100 คน:
- การหยุดชะงักของเลือดไปเลี้ยงส่วนหนึ่งของหัวใจ
- หายใจถี่กะทันหันโดยเฉพาะอย่างยิ่งเมื่อมีอาการเจ็บหน้าอกเฉียบพลันและ / หรือการหายใจเร็วซึ่งอาจเป็นสัญญาณของลิ่มเลือดในปอด (ดู "ความเสี่ยงที่สูงขึ้นของลิ่มเลือด" ในตอนต้นของหัวข้อที่ 4
- การสูญเสียการทำงานของส่วนหนึ่งของปอดที่เกิดจากการอุดตันของหลอดเลือดแดงในปอด
- ปัญหาตับรวมทั้งตาเหลืองและผิวหนัง
- หัวใจเต้นเร็ว หัวใจเต้นผิดจังหวะ ผิวเปลี่ยนเป็นสีน้ำเงิน
- การรบกวนจังหวะการเต้นของหัวใจ (การยืด QT)
- การอักเสบของเส้นเลือด
- รอยฟกช้ำ
- เจ็บคอและไม่สบายเมื่อกลืน การอักเสบของปอด ไซนัส ต่อมทอนซิล จมูกและลำคอ
- อิทธิพล
- โรคปอดบวม
- เบื่ออาหาร
- อาการบวมที่เจ็บปวดของข้อต่อที่เกิดจากกรดยูริก (โรคเกาต์)
- นอนไม่หลับ ซึมเศร้า หมดความสนใจ อารมณ์แปรปรวน
- รู้สึกง่วงนอน มีปัญหาเรื่องการทรงตัว การพูดและการทำงานของเส้นประสาท ไมเกรน อาการสั่น
- ปัญหาสายตารวมทั้งการมองเห็นไม่ชัด
- ปวดหู เวียนศรีษะ
- ปัญหาเกี่ยวกับจมูก คอ และไซนัส ปัญหาการหายใจระหว่างการนอนหลับ
- ปัญหาระบบย่อยอาหาร ได้แก่ อาเจียน ท้องอืด ลำไส้เคลื่อนไหวบ่อย ปวดท้องและกดเจ็บ อาหารเป็นพิษ
- มะเร็งทวารหนัก
- ปัญหาช่องปาก ได้แก่ ปากแห้งหรือเจ็บ ความอ่อนโยนของลิ้น เลือดออกตามไรฟัน
- การเปลี่ยนแปลงของผิวหนัง ได้แก่ เหงื่อออกมากเกินไป ผื่นพุพองและคัน รอยแดง การเปลี่ยนแปลงในลักษณะที่ปรากฏ
- แดดเผา
- รอยแดงหรือบวมรอบ ๆ แผล
- เลือดออกรอบสายสวน (ถ้ามี)
- ความรู้สึกของสิ่งแปลกปลอมที่บริเวณที่ฉีด
- กล้ามเนื้ออ่อนแรง
- ปัญหาเกี่ยวกับไต ได้แก่ ไตอักเสบ ปัสสาวะบ่อยตอนกลางคืน ไตวาย ติดเชื้อทางเดินปัสสาวะ เม็ดเลือดขาวในปัสสาวะ
- ไม่สบาย, มีไข้, รู้สึกร้อน, เจ็บหน้าอก
- เหงื่อเย็น
- เหงือกอักเสบ
- การติดเชื้อที่ผิวหนัง
ผลข้างเคียงที่ไม่ธรรมดาที่อาจปรากฏในการตรวจเลือด:
- ลดจำนวนเม็ดเลือดแดง (โลหิตจาง) เม็ดเลือดขาว และเกล็ดเลือด
- เพิ่มจำนวนเม็ดเลือดแดง
- การเปลี่ยนแปลงทางสัณฐานวิทยาของเลือด
- การเปลี่ยนแปลงของระดับกรดยูริก แคลเซียม และโพแทสเซียม
ผลข้างเคียงที่เป็นไปได้อื่น ๆ ในเด็กที่มี ITP
ผลข้างเคียงที่พบบ่อยมาก
สิ่งเหล่านี้อาจส่งผลกระทบต่อเด็กมากกว่า 1 ใน 10 คน:
- เจ็บคอ น้ำมูก คัดจมูก จาม
- การติดเชื้อที่จมูก ไซนัส ลำคอ และทางเดินหายใจส่วนบน โรคไข้หวัด (การติดเชื้อทางเดินหายใจส่วนบน)
- ท้องเสีย.
ผลข้างเคียงที่พบบ่อย
สิ่งเหล่านี้อาจส่งผลกระทบต่อเด็กมากถึง 1 ใน 10:
- นอนหลับยาก (นอนไม่หลับ)
- อาการปวดท้อง
- ปวดฟัน
- ไอ
- เจ็บคอและจมูก
- คัดจมูก น้ำมูกไหล หรือคัดจมูก
- อุณหภูมิสูง.
ผลข้างเคียงที่เป็นไปได้อื่น ๆ ในผู้ที่เป็นโรคตับอักเสบซี
ผลข้างเคียงที่พบบ่อยมาก
สิ่งเหล่านี้อาจส่งผลกระทบมากกว่า 1 ใน 10 คน:
- ปวดหัว
- ความอยากอาหารลดลง
- นอนไม่หลับ
- ไอ
- คลื่นไส้ ท้องเสีย
- ปวดกล้ามเนื้อ, คัน, ขาดพลังงาน, อุณหภูมิสูง, ผมร่วงผิดปกติ, รู้สึกอ่อนแอ, เจ็บป่วยคล้ายไข้หวัดใหญ่, บวมที่มือและเท้า, หนาวสั่น
ผลข้างเคียงที่พบบ่อยมากที่อาจปรากฏในการตรวจเลือด:
- ลดจำนวนเม็ดเลือดแดง (โรคโลหิตจาง)
ผลข้างเคียงที่พบบ่อย
สิ่งเหล่านี้อาจส่งผลกระทบมากถึง 1 ใน 10 คน:
- การติดเชื้อในระบบทางเดินปัสสาวะ
- การอักเสบของจมูก ลำคอและปาก อาการคล้ายไข้หวัดใหญ่ ปากแห้ง เจ็บหรือเจ็บปาก ปวดฟัน
- ลดน้ำหนัก
- รบกวนการนอนหลับ, ง่วงนอนผิดปกติ, สับสน, ซึมเศร้า, วิตกกังวล, กระสับกระส่าย
- เวียนหัว มีปัญหาเรื่องสมาธิและความจำ
- การรู้สึกเสียวซ่าหรือชาในมือหรือเท้า
- การอักเสบในสมอง
- ปัญหาสายตา ได้แก่ ต้อกระจก (ขุ่นของเลนส์ตา) ตาแห้ง คราบเหลืองเล็กน้อยในเรตินา ตาขาวเป็นสีเหลือง
- มีเลือดออกในหรือรอบ ๆ เรตินา (มีอยู่ที่หลังตา)
- รู้สึกเวียนหัว ใจสั่น หายใจถี่
- ไอมีเสมหะ
- ปัญหาระบบย่อยอาหาร ได้แก่ อาเจียน ปวดท้อง อาหารไม่ย่อย ท้องผูก ท้องบวม รสชาติผิดปกติ กระเพาะอาหารอักเสบ ริดสีดวงทวาร หลอดเลือดบวม และมีเลือดออกในหลอดอาหาร (หลอดอาหารอักเสบ) การระคายเคืองของลำไส้
- ปัญหาเกี่ยวกับตับ ได้แก่ ลิ่มเลือด ตาขาวหรือผิวหนังเป็นสีเหลือง (ดีซ่าน) มะเร็งตับ
- การเปลี่ยนแปลงของผิวหนัง ได้แก่ ผื่น ผิวแห้ง กลาก ผื่นแดงของผิวหนัง อาการคัน เหงื่อออกมากเกินไป การเจริญเติบโตของผิวหนังผิดปกติ? ปวดข้อ ปวดหลัง ปวดกระดูก ปวดมือหรือเท้า กล้ามเนื้อกระตุก
- หงุดหงิด รู้สึกไม่สบาย เจ็บหน้าอก และไม่สบาย
- ปฏิกิริยาที่บริเวณที่ฉีด
- การรบกวนจังหวะการเต้นของหัวใจ (การยืด QT)
ผลข้างเคียงที่อาจปรากฏในการตรวจเลือด:
- น้ำตาลในเลือดเพิ่มขึ้น (hyperglycaemia)
- ลดจำนวนเม็ดเลือดขาว
- ลดโปรตีนในเลือด
- การสลายของเซลล์เม็ดเลือดแดง (โรคโลหิตจาง hemolytic)
- เพิ่มบิลิรูบิน (สารที่ผลิตโดยตับ)
- การเปลี่ยนแปลงของเอนไซม์ที่ควบคุมการแข็งตัวของเลือด
ผลข้างเคียงที่ไม่ธรรมดา
สิ่งเหล่านี้อาจส่งผลกระทบมากถึง 1 ใน 100 คน:
- ปวดเมื่อผ่านปัสสาวะ
ผลข้างเคียงที่ไม่ธรรมดา
ไม่สามารถประมาณความถี่ได้จากข้อมูลที่มีอยู่
- การเปลี่ยนสีผิว
มีรายงานผลข้างเคียงต่อไปนี้ที่เกี่ยวข้องกับการรักษา Revolade ในผู้ป่วยโรคโลหิตจางชนิด aplastic (SAA) ที่รุนแรง
ผลข้างเคียงที่พบบ่อยมาก
สิ่งเหล่านี้อาจส่งผลกระทบมากถึง 1 ใน 10 คน:
- ไอ
- ปวดหัว
- หายใจดังเสียงฮืด ๆ (หายใจลำบาก)
- เจ็บคอและจมูก
- น้ำมูกไหล
- อาการปวดท้อง
- ท้องเสีย
- คลื่นไส้
- รอยฟกช้ำ
- ปวดข้อ
- กล้ามเนื้อกระตุก
- ปวดแขน ขา มือ เท้า
- อาการวิงเวียนศีรษะ
- รู้สึกเหนื่อยมาก
- ไข้
- นอนไม่หลับ
ผลข้างเคียงที่พบบ่อยมากที่อาจปรากฏในการตรวจเลือด:
- เพิ่มเอนไซม์ตับ (transaminases) การตรวจเลือดอาจแสดงการเปลี่ยนแปลงที่ผิดปกติในเซลล์ไขกระดูก
ผลข้างเคียงที่พบบ่อย
สิ่งเหล่านี้อาจส่งผลกระทบมากถึง 1 ใน 10 คน:
- ความวิตกกังวล
- ภาวะซึมเศร้า
- รู้สึกหนาว
- อาการป่วยไข้ทั่วไป
- ปัญหาสายตา ได้แก่ การมองเห็นไม่ชัด ตาพร่ามัว ต้อกระจก มองเห็นจุดในดวงตาเนื่องจากความโปร่งใสของน้ำเลี้ยงที่ไม่สมบูรณ์ ตาแห้ง คันตา ผิวเหลืองหรือตาขาว
- เลือดกำเดาไหล
- เลือดออกตามไรฟัน
- แผลพุพองในปาก
- ปัญหาระบบย่อยอาหาร ได้แก่ อาเจียน ความอยากอาหารเปลี่ยนแปลง (เพิ่มขึ้นหรือลดลง) ปวดท้อง/ไม่สบาย ท้องอืด ลม อุจจาระเปลี่ยนสี
- เป็นลม
- ปัญหาผิวซึ่งรวมถึง: จุดสีแดงหรือสีม่วงเล็ก ๆ ที่เกิดจากเลือดออกในผิวหนัง (petechiae), ผื่น, คัน, แผลที่ผิวหนัง
- ปวดหลัง
- ปวดกล้ามเนื้อ
- ปวดกระดูก
- ความอ่อนแอ
- อาการบวมของเนื้อเยื่อซึ่งมักจะอยู่ที่แขนขาส่วนล่างเนื่องจากการกักเก็บน้ำ
- ปัสสาวะเปลี่ยนสีผิดปกติ
- การหยุดชะงักของเลือดไปเลี้ยงม้าม (กล้ามเนื้อม้าม)
ผลข้างเคียงที่อาจปรากฏในการตรวจเลือด:
- เอ็นไซม์เพิ่มขึ้นเนื่องจากการบาดเจ็บของกล้ามเนื้อ (creatine phosphokinase)
- การสะสมของธาตุเหล็กในเลือด
- ลดจำนวนเม็ดเลือดขาว (neutropenia)
- น้ำตาลในเลือดลดลง (ภาวะน้ำตาลในเลือด)
- เพิ่มบิลิรูบิน (สารที่ผลิตโดยตับ)
ผลข้างเคียงที่ไม่ธรรมดา
ไม่สามารถประมาณความถี่ได้จากข้อมูลที่มีอยู่
- การเปลี่ยนสีผิว
การรายงานผลข้างเคียง
หากคุณได้รับผลข้างเคียงใดๆ ให้ปรึกษาแพทย์ เภสัชกร หรือพยาบาล ซึ่งรวมถึงผลข้างเคียงที่อาจเกิดขึ้นซึ่งไม่ได้ระบุไว้ในเอกสารฉบับนี้ คุณยังสามารถรายงานผลข้างเคียงได้โดยตรงผ่านระบบการรายงานระดับประเทศ โดยการรายงานผลข้างเคียง คุณสามารถให้ข้อมูลเพิ่มเติมได้ ข้อมูลเกี่ยวกับความปลอดภัยของยานี้
การหมดอายุและการเก็บรักษา
เก็บยานี้ให้พ้นสายตาและมือเด็ก
อย่าใช้ยานี้หลังจากวันหมดอายุซึ่งระบุไว้บนกล่องและตุ่มหลังจาก EXP วันหมดอายุหมายถึงวันสุดท้ายของเดือนนั้น
ยานี้ไม่ต้องการเงื่อนไขการจัดเก็บพิเศษใด ๆ
ห้ามทิ้งยาลงในน้ำเสียหรือของเสียในครัวเรือน ถามเภสัชกรว่าจะทิ้งยาที่ไม่ได้ใช้แล้วอย่างไร ซึ่งจะช่วยปกป้องสิ่งแวดล้อม
ข้อมูลอื่น ๆ
สิ่งที่ Revolade มี
สารออกฤทธิ์ใน Revolade คือ eltrombopag
ยาเม็ดเคลือบฟิล์ม 12.5 มก.
เม็ดเคลือบฟิล์มแต่ละเม็ดประกอบด้วย eltrombopag olamine เทียบเท่ากับ eltrombopag 12.5 มก.
ยาเม็ดเคลือบฟิล์ม 25 มก
ยาเม็ดเคลือบฟิล์มแต่ละเม็ดประกอบด้วย eltrombopag olamine เทียบเท่ากับ eltrombopag 25 มก.
เม็ดเคลือบฟิล์ม 50 มก
ยาเม็ดเคลือบฟิล์มแต่ละเม็ดประกอบด้วย eltrombopag olamine เทียบเท่ากับ eltrombopag 50 มก.
เม็ดเคลือบฟิล์ม 75 มก
ยาเม็ดเคลือบฟิล์มแต่ละเม็ดประกอบด้วย eltrombopag olamine เทียบเท่ากับ eltrombopag 75 มก.
ส่วนผสมอื่นๆ ได้แก่ hypromellose, macrogol 400, แมกนีเซียมสเตียเรต, แมนนิทอล (E421), เซลลูโลส microcrystalline, โพวิโดน, โซเดียมสตาร์ชไกลโคเลต, ไททาเนียมไดออกไซด์ (E171)
เม็ดเคลือบฟิล์ม Revolade 50 มก. ยังมีเหล็กออกไซด์สีแดง (E172), เหล็กออกไซด์สีเหลือง (E172)
เม็ดเคลือบฟิล์ม Revolade 75 มก. ยังมีเหล็กออกไซด์สีแดง (E172), เหล็กออกไซด์สีเหลือง (E172)
สิ่งที่ Revolade ดูเหมือนและเนื้อหาของแพ็ค
เม็ดเคลือบฟิล์ม Revolade 12.5 มก. มีลักษณะกลม เหลี่ยมสองด้าน สีขาว แกะลาย "GS MZ1" และ "12.5" ที่ด้านหนึ่ง
เม็ดเคลือบฟิล์ม Revolade 25 มก. มีลักษณะกลม เหลี่ยมสองด้าน สีขาว โดยมี "GS NX3" และ "25" แกะลายด้านหนึ่ง
เม็ดเคลือบฟิล์ม 50 มก. ของ Revolade มีลักษณะกลม สองด้าน น้ำตาล แกะลาย "GS UFU" และ "50" ที่ด้านหนึ่ง
เม็ดเคลือบฟิล์ม Revolade 75 มก. มีลักษณะกลม สองด้าน ชมพู โดยมี "GS FFS" และ "75" แกะลายด้านหนึ่ง
บรรจุในซองอลูมิเนียมแพ็คที่บรรจุยาเม็ดเคลือบฟิล์ม 14 หรือ 28 เม็ด และยาเม็ดเคลือบฟิล์ม 84 เม็ด (3 แพ็ค 28 เม็ด)
ขนาดบรรจุภัณฑ์บางขนาดอาจไม่มีจำหน่ายในประเทศของคุณ
เอกสารแพ็คเกจที่มา: AIFA (หน่วยงานยาอิตาลี) เนื้อหาที่เผยแพร่ในเดือนมกราคม 2016 ข้อมูลที่แสดงอาจไม่ทันสมัย
หากต้องการเข้าถึงเวอร์ชันล่าสุด ขอแนะนำให้เข้าถึงเว็บไซต์ AIFA (Italian Medicines Agency) ข้อจำกัดความรับผิดชอบและข้อมูลที่เป็นประโยชน์
01.0 ชื่อผลิตภัณฑ์ยา
แท็บเล็ต REVOLADE เคลือบด้วยฟิล์ม
02.0 องค์ประกอบเชิงคุณภาพและเชิงปริมาณ
ยาเม็ดเคลือบฟิล์ม Revolade 12.5 มก.
เม็ดเคลือบฟิล์มแต่ละเม็ดประกอบด้วย eltrombopag olamine เทียบเท่ากับ eltrombopag 12.5 มก.
Revolade 25 มก. เม็ดเคลือบฟิล์ม
ยาเม็ดเคลือบฟิล์มแต่ละเม็ดประกอบด้วย eltrombopag olamine เทียบเท่ากับ eltrombopag 25 มก.
Revolade 50 มก. เม็ดเคลือบฟิล์ม
ยาเม็ดเคลือบฟิล์มแต่ละเม็ดประกอบด้วย eltrombopag olamine เทียบเท่ากับ eltrombopag 50 มก.
Revolade 75 มก. เม็ดเคลือบฟิล์ม
ยาเม็ดเคลือบฟิล์มแต่ละเม็ดประกอบด้วย eltrombopag olamine เทียบเท่ากับ eltrombopag 75 มก.
สำหรับรายการสารปรุงแต่งทั้งหมด ดูหัวข้อ 6.1
03.0 รูปแบบเภสัชกรรม
แท็บเล็ตเคลือบฟิล์ม
ยาเม็ดเคลือบฟิล์ม Revolade 12.5 มก.
แผ่นเคลือบฟิล์มสีขาวทรงกลม สองด้านนูน (เส้นผ่านศูนย์กลางประมาณ 7.9 มม.) แกะลาย "GS MZ1" และ "12.5" ที่ด้านหนึ่ง
Revolade 25 มก. เม็ดเคลือบฟิล์ม
แผ่นเคลือบฟิล์มสีขาวทรงกลม สองด้านนูน (เส้นผ่านศูนย์กลางประมาณ 10.3 มม.) แกะลาย "GS NX3" และ "25" ที่ด้านหนึ่ง
Revolade 50 มก. เม็ดเคลือบฟิล์ม
แท็บเล็ตเคลือบฟิล์มสีน้ำตาลกลม สองด้านนูน (เส้นผ่านศูนย์กลางประมาณ 10.3 มม.) แกะลาย "GS UFU" และ "50" ที่ด้านหนึ่ง
Revolade 75 มก. เม็ดเคลือบฟิล์ม
แท็บเล็ตเคลือบฟิล์มสีชมพูทรงกลม สองด้านนูน (เส้นผ่านศูนย์กลางประมาณ 10.3 มม.) แกะลาย "GS FFS" และ "75" ที่ด้านหนึ่ง
04.0 ข้อมูลทางคลินิก
04.1 ข้อบ่งชี้การรักษา
Revolade แสดงให้เห็นในผู้ป่วยที่อายุมากกว่า 1 ปีที่เป็นโรค autoimmune (idiopathic) thrombocytopenic purpura (ITP) ที่ดื้อต่อการรักษาอื่น ๆ (เช่น corticosteroids, immunoglobulins) (ดูหัวข้อ 4.2 และ 5.1)
Revolade ระบุในผู้ป่วยผู้ใหญ่ที่ติดเชื้อไวรัสตับอักเสบซีเรื้อรัง (ไวรัสตับอักเสบซี, HCV) สำหรับการรักษาภาวะเกล็ดเลือดต่ำ เมื่อระดับของภาวะเกล็ดเลือดต่ำเป็นปัจจัยหลักที่ขัดขวางการเริ่มต้นหรือจำกัดความสามารถในการรักษาการรักษาโดยใช้อินเตอร์เฟอรอนที่เหมาะสมที่สุด (ดูหัวข้อ 4.4 และ 5.1)
Revolade ถูกระบุในผู้ป่วยผู้ใหญ่ที่เป็นโรคโลหิตจางชนิด aplastic ที่รุนแรง (SAA) ที่ดื้อต่อการรักษาด้วยยากดภูมิคุ้มกันก่อน หรือได้รับการรักษาก่อนอย่างหนัก และไม่มีสิทธิ์ในการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือด (ดูหัวข้อ 5.1)
04.2 วิทยาและวิธีการบริหาร
การรักษาด้วย eltrombopag ควรเริ่มต้นและบำรุงรักษาภายใต้การดูแลของแพทย์ที่มีประสบการณ์ในการรักษาโรคทางโลหิตวิทยาหรือในการรักษาโรคตับอักเสบซีเรื้อรังและภาวะแทรกซ้อน
ปริมาณ
ปริมาณยา eltrombopag ที่ต้องการควรเป็นรายบุคคลตามจำนวนเกล็ดเลือดของผู้ป่วย เป้าหมายของการรักษา eltrombopag ไม่ควรทำให้จำนวนเกล็ดเลือดเป็นปกติ
ผงสำหรับสารแขวนลอยในช่องปากอาจทำให้ได้รับ eltrombopag สูงกว่าสูตรยาเม็ด (ดูหัวข้อ 5.2) เมื่อเปลี่ยนจากสูตรยาเม็ดเป็นสูตรผงสำหรับแขวนลอยทางปาก ควรตรวจสอบจำนวนเกล็ดเลือดทุกสัปดาห์เป็นเวลา 2 สัปดาห์
ภูมิคุ้มกันทำลายตนเองเรื้อรัง (ไม่ทราบสาเหตุ) ภาวะเกล็ดเลือดต่ำ
ควรใช้ eltrombopag ขนาดต่ำสุดเพื่อรักษาและรักษาระดับเกล็ดเลือด≥ 50,000 / ไมโครลิตร การปรับขนาดยาขึ้นอยู่กับการตอบสนองของเกล็ดเลือด
ไม่ควรใช้ Eltrombopag เพื่อทำให้จำนวนเกล็ดเลือดเป็นปกติ ในการศึกษาทางคลินิก โดยทั่วไปจำนวนเกล็ดเลือดจะเพิ่มขึ้นภายใน 1-2 สัปดาห์หลังจากเริ่มใช้ยา eltrombopag และลดลงภายใน 1-2 สัปดาห์หลังจากหยุดยา
ผู้ใหญ่และประชากรเด็กอายุ 6-17 ปี
ปริมาณเริ่มต้นที่แนะนำของ eltrombopag คือ 50 มก. วันละครั้ง สำหรับผู้ป่วยที่มาจากเอเชียตะวันออก (เช่น ชาวจีน ญี่ปุ่น ไต้หวัน เกาหลี หรือไทย) การรักษาด้วย eltrombopag ควรเริ่มในขนาดที่ลดลง 25 มก. วันละครั้ง (ดูหัวข้อ 5.2)
ประชากรเด็กอายุ 1 ถึง 5 ปี
ขนาดเริ่มต้นที่แนะนำของ eltrombopag คือ 25 มก. วันละครั้ง
การตรวจสอบและปรับเปลี่ยนปริมาณยา
หลังจากเริ่มการรักษาด้วยยา eltrombopag ควรปรับขนาดยาเพื่อให้ได้และรักษาระดับเกล็ดเลือด≥ 50,000 / μl ที่จำเป็นเพื่อลดความเสี่ยงของการตกเลือด ไม่ควรเกินขนาด 75 มก. ต่อวัน
เคมีในเลือดและพารามิเตอร์การทำงานของตับควรได้รับการตรวจสอบอย่างสม่ำเสมอในระหว่างการรักษาด้วย eltrombopag และควรปรับรูปแบบการให้ยา eltrombopag ตามจำนวนเกล็ดเลือดตามที่รายงานในตารางที่ 1 ในระหว่างการรักษาด้วย eltrombopag ควรตรวจนับเม็ดเลือดทุกสัปดาห์ รวมถึงการนับเกล็ดเลือดและอุปกรณ์ต่อพ่วง ตรวจเลือดจนกว่าจะมีเกล็ดเลือดคงที่ (≥ 50,000 / ไมโครลิตรเป็นเวลาอย่างน้อย 4 สัปดาห์)
ต่อมาควรตรวจนับเม็ดเลือดทั้งหมดรวมทั้งจำนวนเกล็ดเลือดและการตรวจเลือดบริเวณรอบข้างทุกเดือน
ตารางที่ 1 การปรับเปลี่ยนขนาดยา Eltromboag ในผู้ป่วย ITP
* - สำหรับผู้ป่วยที่รับประทาน eltrombopag 25 มก. ทุกๆ 2 วัน ให้เพิ่มขนาดยาเป็น 25 มก. วันละครั้ง
? - สำหรับผู้ป่วยที่รับประทาน eltrombopag 25 มก. วันละครั้ง ควรพิจารณาขนาด 12.5 มก. วันละครั้ง หรืออีกทางหนึ่งคือ 25 มก. ทุกๆ สองวัน
สามารถให้ Eltrombopag นอกเหนือไปจากยา ITP อื่น ๆ ควรปรับเปลี่ยนรูปแบบการใช้ยาร่วมกันในการรักษา ITP ตามความเหมาะสมทางคลินิก เพื่อหลีกเลี่ยงไม่ให้เกล็ดเลือดเพิ่มขึ้นมากเกินไปในระหว่างการรักษาด้วยยา eltrombopag
จำเป็นต้องรออย่างน้อย 2 สัปดาห์เพื่อดูผลของการเปลี่ยนแปลงขนาดยาใดๆ ต่อการตอบสนองของเกล็ดเลือดของผู้ป่วยก่อนที่จะพิจารณาปรับขนาดยาอีกครั้ง
การปรับเปลี่ยนขนาดยามาตรฐานของ eltrombopag ไม่ว่าจะขึ้นหรือลง ควรเป็น 25 มก. วันละครั้ง
การยุติการรักษา
ควรยุติการรักษาด้วย eltrombopag หากจำนวนเกล็ดเลือดไม่เพิ่มขึ้นถึงระดับที่เพียงพอต่อการหลีกเลี่ยงภาวะเลือดออกที่สำคัญทางคลินิกหลังการรักษาด้วย eltrombopag 75 มก. เป็นเวลา 4 สัปดาห์ วันละครั้ง
ผู้ป่วยควรได้รับการประเมินทางคลินิกเป็นระยะ และความต่อเนื่องของการรักษาควรตัดสินใจโดยแพทย์เป็นรายบุคคล ในผู้ป่วยที่ไม่ได้ตัดม้าม ควรมีการประเมินการตัดม้ามด้วย การกลับเป็นซ้ำของภาวะเกล็ดเลือดต่ำอาจเกิดขึ้นได้เมื่อหยุดการรักษา (ดูหัวข้อ 4.4)
ภาวะเกล็ดเลือดต่ำที่เกี่ยวข้องกับไวรัสตับอักเสบซีเรื้อรัง
เมื่อใช้ eltrombopag ร่วมกับยาต้านไวรัส ควรอ้างถึงบทสรุปของลักษณะผลิตภัณฑ์ของผลิตภัณฑ์ยาที่รับประทานควบคู่กันเพื่อดูรายละเอียดทั้งหมดเกี่ยวกับข้อมูลด้านความปลอดภัยและข้อห้ามที่เกี่ยวข้อง
ในการศึกษาทางคลินิก จำนวนเกล็ดเลือดโดยทั่วไปเริ่มเพิ่มขึ้นภายใน 1 สัปดาห์หลังจากเริ่มใช้ยา eltrombopag เป้าหมายของการรักษาด้วยยา eltrombopag ควรจะมีจำนวนเกล็ดเลือดขั้นต่ำที่จำเป็นในการเริ่มการรักษาด้วยไวรัสตามคำแนะนำในการปฏิบัติทางคลินิก ในระหว่างการรักษาด้วยไวรัส เป้าหมายของการรักษาควรเป็นการรักษาระดับเกล็ดเลือดให้อยู่ในระดับที่ป้องกันความเสี่ยงของภาวะแทรกซ้อนจากเลือดออกได้ ปกติประมาณ 50,000 - 75,000 / ไมโครลิตร ควรหลีกเลี่ยงเกล็ดเลือด> 75,000 / ไมโครลิตร ควรใช้ eltrombopag ขนาดต่ำสุดที่จำเป็นเพื่อให้บรรลุเป้าหมาย .การปรับเปลี่ยนขนาดยาขึ้นอยู่กับการตอบสนองของจำนวนเกล็ดเลือด
สูตรการให้ยาเริ่มต้น
ควรเริ่มใช้ยา Eltrombopag ในขนาด 25 มก. วันละครั้ง ไม่จำเป็นต้องปรับขนาดยาสำหรับผู้ป่วยโรคไวรัสตับอักเสบซีเรื้อรังที่มีต้นกำเนิดจากเอเชียตะวันออกหรือสำหรับผู้ป่วยที่ตับบกพร่องเล็กน้อย (ดูหัวข้อ 5.2)
การตรวจสอบและปรับเปลี่ยนปริมาณยา
ควรเปลี่ยนขนาดยา eltrombopag ทีละ 25 มก. ทุก 2 สัปดาห์ เพื่อให้ได้จำนวนเกล็ดเลือดตามเป้าหมายที่จำเป็นในการเริ่มการรักษาด้วยไวรัส ควรตรวจนับเกล็ดเลือดทุกสัปดาห์ก่อนเริ่มการรักษาด้วยไวรัส จำนวนเกล็ดเลือดอาจลดลงเมื่อเริ่มให้ยาต้านไวรัส ดังนั้นควรหลีกเลี่ยงการเปลี่ยนแปลงขนาดยา eltrombopag ในทันที (ดูตารางที่ 2)
ในระหว่างการรักษาด้วยยาต้านไวรัส ควรปรับขนาดยา eltrombopag ตามความจำเป็นเพื่อหลีกเลี่ยงการลดขนาดยา peginterferon เนื่องจากจำนวนเกล็ดเลือดที่ลดลงซึ่งอาจทำให้ผู้ป่วยมีความเสี่ยงต่อการตกเลือด (ดูตารางที่ 2) ควรตรวจนับเกล็ดเลือดทุกสัปดาห์ในระหว่างการรักษาด้วยยาต้านไวรัส จนกว่าจะได้จำนวนเกล็ดเลือดที่คงที่ โดยทั่วไปจะอยู่ที่ประมาณ 50,000-75,000 / ไมโครลิตร ควรทำการตรวจนับเม็ดเลือดรวมทั้งจำนวนเกล็ดเลือดและการตรวจเลือดรอบข้างทุกเดือน ควรพิจารณาลดขนาดยาลง 25 มก. จากปริมาณรายวันหากจำนวนเกล็ดเลือดเกินเป้าหมายที่กำหนด ขอแนะนำให้รอ 2 สัปดาห์เพื่อประเมินผลของสิ่งนี้และการปรับขนาดยาในครั้งต่อๆ ไป
ไม่ควรเกินขนาดยา eltrombopag 100 มก. วันละครั้ง
ตารางที่ 2 การปรับเปลี่ยนขนาดยา Eltrombopag ในผู้ป่วยโรคตับอักเสบจากไวรัสตับอักเสบซีเรื้อรังในระหว่างการรักษาด้วยยาต้านไวรัส
* - ในผู้ป่วยที่รับประทาน eltrombopag 25 มก. วันละครั้ง ควรเริ่มการรักษาอีกครั้งที่ 25 มก. วันเว้นวัน
? - จำนวนเกล็ดเลือดอาจลดลงเมื่อเริ่มให้ยาต้านไวรัส ดังนั้นควรหลีกเลี่ยงการลดขนาดยาเอลทรอมโบพากโดยทันที
การยุติการรักษา
การรักษาด้วย eltrombopag ควรยุติลงหากจำนวนเกล็ดเลือดที่จำเป็นในการเริ่มการรักษาด้วยยาต้านไวรัสยังไม่ถึงหลังจาก 2 สัปดาห์ของการรักษา 100 มก.
เว้นแต่จะมีเหตุผลเป็นอย่างอื่น การรักษาด้วย eltrombopag ควรยุติลงเมื่อหยุดการรักษาด้วยไวรัส การตอบสนองจำนวนเกล็ดเลือดที่มากเกินไปหรือความผิดปกติที่สำคัญในการทดสอบการทำงานของตับยังต้องหยุดการรักษา
โรคโลหิตจาง Aplastic รุนแรง
สูตรการให้ยาเริ่มต้น
การรักษาด้วย eltrombopag ควรเริ่มต้นด้วยขนาด 50 มก. วันละครั้ง สำหรับผู้ป่วยที่มาจากเอเชียตะวันออก การรักษาด้วย eltrombopag ควรเริ่มในขนาดที่ลดลง 25 มก. วันละครั้ง (ดูหัวข้อ 5.2) ไม่ควรเริ่มการรักษาเมื่อผู้ป่วยมีความผิดปกติของโครโมโซม 7 ที่มีอยู่ก่อนแล้ว
การตรวจสอบและปรับเปลี่ยนปริมาณยา
การตอบสนองทางโลหิตวิทยาจำเป็นต้องมีการไตเตรทขนาดยา โดยทั่วไปสูงถึง 150 มก. และอาจใช้เวลานานถึง 16 สัปดาห์หลังจากเริ่มการรักษาด้วย eltrombopag (ดูหัวข้อ 5.1) ควรเปลี่ยนขนาดยา eltrombopag ทีละ 50 มก. ทุก 2 สัปดาห์เพื่อให้ได้เกล็ดเลือดเป้าหมาย นับ ≥ 50,000 / ไมโครลิตร สำหรับผู้ป่วยที่รับประทานยา 25 มก. วันละครั้ง ควรเพิ่มขนาดยาเป็น 50 มก. ต่อวันก่อนที่จะเพิ่มทีละ 50 มก. ไม่ควรเกิน ควรตรวจติดตามการตรวจทางโลหิตวิทยาและตับทางคลินิก ระหว่างการรักษาด้วยยา eltrombopag และระบบการให้ยา eltrombopag ที่ปรับเปลี่ยนตามจำนวนเกล็ดเลือดตามที่ระบุไว้ในตารางที่ 3
ตารางที่ 3 การปรับเปลี่ยนขนาดยา Eltrombopag ในผู้ป่วยโรคโลหิตจางชนิดเม็ดพลาสติกชนิดรุนแรง
ลดลงสำหรับผู้ป่วยที่มีการตอบสนองแบบไตรลิเนียร์ (เม็ดเลือดขาว เม็ดเลือดแดง และเกล็ดเลือด)
สำหรับผู้ป่วยที่ได้รับการตอบสนองแบบไตรลิเนียร์ รวมถึงความเป็นอิสระในการถ่ายเลือด โดยกินเวลาอย่างน้อย 8 สัปดาห์: สามารถลดขนาดยาเอลทรอมโบพากลง 50%
หากจำนวนเม็ดเลือดคงที่หลังจาก 8 สัปดาห์ด้วยขนาดยาที่ลดลง ควรหยุดใช้ยา eltrombopag และตรวจสอบการนับเม็ดเลือด หากจำนวนเกล็ดเลือดลดลงจากระดับฮีโมโกลบินเป็นระดับนิวโทรฟิลเป็นระดับ
ขัดจังหวะ
หากไม่มีการตอบสนองทางโลหิตวิทยาเกิดขึ้นหลังการรักษาด้วยยา eltrombopag เป็นเวลา 16 สัปดาห์ ควรหยุดการรักษา หากตรวจพบความผิดปกติของเซลล์พันธุกรรมใหม่ ควรพิจารณาว่าการรักษาด้วย eltrombopag อย่างต่อเนื่องนั้นเหมาะสมหรือไม่ (ดูหัวข้อ 4.4 และ 4.8) การตอบสนองมากเกินไปในจำนวนเกล็ดเลือด (ตามที่ระบุไว้ในตารางที่ 3) หรือความผิดปกติของการทดสอบตับที่สำคัญยังต้องหยุดยา eltrombopag (ดูหัวข้อ 4.8)
ประชากรพิเศษ
ไตล้มเหลว
ไม่จำเป็นต้องปรับขนาดยาในผู้ป่วยที่มีภาวะไตวาย ผู้ป่วยที่มีการทำงานของไตบกพร่องควรใช้ eltrombopag ด้วยความระมัดระวังและอยู่ภายใต้การดูแลอย่างระมัดระวัง เช่น โดยการตรวจระดับ creatinine ในซีรัมและ/หรือการตรวจปัสสาวะ (ดูหัวข้อ 5.2)
ตับไม่เพียงพอ
ไม่ควรใช้ Eltrombopag ในผู้ป่วย ITP ที่มีภาวะตับไม่เพียงพอ (คะแนน Child-Pugh ≥ 5) เว้นแต่ผลประโยชน์ที่คาดหวังจะมีมากกว่าความเสี่ยงที่ระบุไว้ในการเกิดลิ่มเลือดในหลอดเลือดดำพอร์ทัล (ดูหัวข้อ 4.4)
หากการใช้ยา eltrombopag เป็นสิ่งจำเป็นสำหรับผู้ป่วย ITP ที่มีภาวะตับไม่เพียงพอ ปริมาณเริ่มต้นควรเป็น 25 มก. วันละครั้ง หลังจากเริ่มให้ยา eltrombopag ในผู้ป่วยที่มีภาวะตับไม่เพียงพอ ให้เว้นช่วงเวลา 3 สัปดาห์ก่อนเพิ่มขนาดยา
ไม่จำเป็นต้องปรับขนาดยาสำหรับผู้ป่วยโรคตับอักเสบซีเรื้อรังที่เป็นโรคตับอักเสบซีเรื้อรังและตับไม่เพียงพอ (คะแนน Child-Pugh ≤ 6) ผู้ป่วยที่เป็นโรคตับอักเสบจากไวรัสตับอักเสบซีเรื้อรังและโรคโลหิตจางชนิด aplastic รุนแรงที่มีภาวะตับไม่เพียงพอ ควรเริ่มใช้ยา eltrombopag ในขนาด 25 มก. วันละครั้ง (ดูหัวข้อ 5.2) หลังจากเริ่มการรักษาด้วยยา eltrombopag ในผู้ป่วยที่มีภาวะตับไม่เพียงพอ ควรสังเกตช่วงเวลา 2 สัปดาห์ก่อนที่จะเพิ่มขนาดยา
มีความเสี่ยงเพิ่มขึ้นของเหตุการณ์ไม่พึงประสงค์ รวมถึงการเสื่อมสภาพของตับและภาวะลิ่มเลือดอุดตันในผู้ป่วย thrombocytopenic ที่มีโรคตับเรื้อรังระยะลุกลามที่รักษาด้วย eltrombopag ทั้งในการเตรียมการสำหรับการบุกรุกหรือในผู้ป่วยที่เป็นโรคตับอักเสบซีเรื้อรังที่ได้รับการรักษาด้วยยาต้านไวรัส (ดูหัวข้อ 4.4 และ 4.8)
พลเมืองอาวุโส
มีข้อมูลที่จำกัดเกี่ยวกับการใช้ eltrombopag ในผู้ป่วย ITP ที่มีอายุ 65 ปีขึ้นไปและไม่มีประสบการณ์ทางคลินิกในผู้ป่วยที่มี ITP ที่มีอายุมากกว่า 85 ปี ในการทดลองทางคลินิกกับ eltrombopag ไม่พบความแตกต่างโดยรวมในทางคลินิก ผู้ที่มีอายุอย่างน้อย 65 ปีและอายุน้อยกว่า ประสบการณ์ทางคลินิกอื่น ๆ ที่รายงานไม่ได้ระบุถึงความแตกต่างในการตอบสนองระหว่างผู้ป่วยสูงอายุและผู้ป่วยที่อายุน้อยกว่า
มีข้อมูลที่จำกัดเกี่ยวกับการใช้ eltrombopag ในผู้ป่วยโรคตับอักเสบจากไวรัสตับอักเสบซีเรื้อรังและ AAS ที่มีอายุเกิน 75 ปี ควรใช้ความระมัดระวังในผู้ป่วยเหล่านี้ (ดูหัวข้อ 4.4)
ผู้ป่วยชาวเอเชียตะวันออก
ในผู้ป่วยที่มาจากเอเชียตะวันออก (เช่น ชาวจีน ญี่ปุ่น ไต้หวัน เกาหลี หรือไทย) รวมถึงผู้ที่มีความบกพร่องทางตับ ควรเริ่มใช้ยา eltrombopag ในขนาด 25 มก. วันละครั้ง (ดูหัวข้อ 5.2)
ควรติดตามจำนวนเกล็ดเลือดของผู้ป่วยต่อไปและเกณฑ์มาตรฐานสำหรับการปรับเปลี่ยนขนาดยาต่อไป
ประชากรเด็ก
ไม่แนะนำให้ใช้ Revolade ในเด็กอายุต่ำกว่า 1 ปีที่มี ITP เรื้อรังเนื่องจากข้อมูลด้านความปลอดภัยและประสิทธิภาพไม่เพียงพอ ความปลอดภัยและประสิทธิภาพของ eltrombopag ในเด็กและวัยรุ่น (
วิธีการบริหาร
การใช้ช่องปาก.
ควรรับประทานยาเม็ดอย่างน้อยสองชั่วโมงก่อนหรือสี่ชั่วโมงหลังจากผลิตภัณฑ์ใดๆ เช่น ยาลดกรด ผลิตภัณฑ์จากนม (หรือผลิตภัณฑ์อาหารอื่นๆ ที่มีแคลเซียม) หรืออาหารเสริมแร่ธาตุที่มีไอออนบวก (เช่น เหล็ก แคลเซียม แมกนีเซียม อลูมิเนียม ซีลีเนียม และสังกะสี ) (ดูหัวข้อ 4.5 และ 5.2)
04.3 ข้อห้าม
ความรู้สึกไวต่อยา eltrombopag หรือสารเพิ่มปริมาณใด ๆ ที่ระบุไว้ในหัวข้อ 6.1
04.4 คำเตือนพิเศษและข้อควรระวังที่เหมาะสมสำหรับการใช้งาน
มีความเสี่ยงเพิ่มขึ้นจากอาการข้างเคียง เช่น ภาวะตับเสื่อมและภาวะลิ่มเลือดอุดตันที่คุกคามชีวิต ในผู้ป่วยโรคตับอักเสบจากโรคตับอักเสบจากลิ่มเลือดอุดตันที่เป็นโรคตับเรื้อรังขั้นสูง โดยกำหนดโดยอัลบูมินต่ำ ≤ 35 ก./ลิตร หรือโดยแบบจำลองสำหรับคะแนน โรคตับ (MELD) ≥ 10 เมื่อรักษาด้วย eltrombopag ร่วมกับการรักษาแบบอินเตอร์เฟอรอน นอกจากนี้ ประโยชน์ในการรักษาในแง่ของสัดส่วนของผู้ป่วยที่ได้รับการตอบสนองทางไวรัสอย่างยั่งยืน (SVR) เมื่อเทียบกับยาหลอกยังอยู่ในระดับปานกลางในผู้ป่วยเหล่านี้ (โดยเฉพาะผู้ที่มีอัลบูมินที่เส้นพื้นฐาน ≤ 35 กรัม/ลิตร) เมื่อเทียบกับกลุ่มโดยรวมการรักษาด้วย eltrombopag ในผู้ป่วยเหล่านี้ควรเริ่มต้นโดยแพทย์ที่มีประสบการณ์ในการรักษาโรคไวรัสตับอักเสบซีเรื้อรังขั้นสูงเท่านั้น และเฉพาะเมื่อความเสี่ยงของภาวะเกล็ดเลือดต่ำหรือการหยุดยาต้านไวรัสจำเป็นต้องมีการแทรกแซง หากการรักษาได้รับการบ่งชี้ทางคลินิก จำเป็นต้องมีการติดตามผู้ป่วยเหล่านี้อย่างใกล้ชิด
ร่วมกับยาต้านไวรัสที่ออกฤทธิ์โดยตรง
ความปลอดภัยและประสิทธิภาพยังไม่ได้รับการจัดตั้งขึ้นร่วมกับยาต้านไวรัสที่ออกฤทธิ์โดยตรงซึ่งได้รับการอนุมัติสำหรับการรักษาโรคตับอักเสบจากไวรัสตับอักเสบซีเรื้อรัง
เสี่ยงต่อการเกิดพิษต่อตับ
การใช้ eltrombopag อาจทำให้ตับทำงานผิดปกติและเป็นพิษต่อตับอย่างรุนแรง ซึ่งอาจเป็นอันตรายถึงชีวิตได้ ในการทดลองทางคลินิกที่ควบคุมด้วย eltrombopag ใน ITP เรื้อรัง พบว่ามีระดับของอะลานีนอะมิโนทรานส์เฟอเรสในซีรัม (ALT), แอสพาเทตอะมิโนทรานสเฟอเรส (AST) และบิลิรูบิน (ดูหัวข้อ 4.8)
การเปลี่ยนแปลงเหล่านี้ส่วนใหญ่ไม่รุนแรง (ระดับ 1-2) สามารถย้อนกลับได้ และไม่มีอาการที่มีนัยสำคัญทางคลินิกที่อาจบ่งชี้ว่า "การทำงานของตับบกพร่อง" ใน 3 การศึกษาที่ควบคุมด้วยยาหลอกในผู้ใหญ่ที่มี ITP เรื้อรัง ผู้ป่วย 1 รายในกลุ่มยาหลอก และผู้ป่วย 1 รายในกลุ่ม eltrombopag มี "ความผิดปกติระดับ 4 ในพารามิเตอร์การทำงานของตับ ในการศึกษาที่ควบคุมด้วยยาหลอกสองครั้งในผู้ป่วยเด็ก (อายุ 1 ถึง 17 ปี) ที่มี ITP เรื้อรัง ค่า ALT ≥ 3 เท่าของขีดจำกัดบนของปกติ ( x ULN) พบได้ใน 4.7% และ 0% ของกลุ่ม eltrombopag และ placebo ตามลำดับ
ในการทดลองทางคลินิกที่มีการควบคุม 2 ครั้งในผู้ป่วยโรคตับอักเสบ HCV เรื้อรังพบว่า ALT หรือ AST ≥ 3 เท่าของค่าปกติ (ULN) ใน 34% และ 38% ของกลุ่ม eltrombopag และ placebo ตามลำดับ ผู้ป่วยส่วนใหญ่ที่ได้รับ eltrombopag ร่วมกับการรักษาด้วย peginterferon / ribavirin จะพบภาวะบิลิรูบินในเลือดสูงทางอ้อม โดยรวม มีการรายงานปริมาณบิลิรูบินรวม ≥ 1.5 เท่าของ ULN ใน 76% และ 50% ของกลุ่ม eltrombopag และยาหลอก ตามลำดับ
ควรวัด ALT, AST และซีรัมบิลิรูบินในซีรัมก่อนเริ่มใช้ยา eltrombopag ทุก 2 สัปดาห์ระหว่างขั้นตอนการปรับขนาดยา และทุกเดือนหลังจากได้รับขนาดยาที่คงที่
Eltrombopag ยับยั้ง UDP glucorosyl transferase (UGT) 1A1 และ organic anion transporter polypeptide (OATP) 1B1 ซึ่งอาจนำไปสู่ภาวะบิลิรูบินในเลือดสูงทางอ้อม ควรทำการแยกส่วนหากระดับบิลิรูบินสูงขึ้น ความผิดปกติในการทดสอบการทำงานของตับในซีรัมควรได้รับการประเมินโดยการทดสอบซ้ำภายใน 3-5 วัน หากความผิดปกติได้รับการยืนยัน ควรตรวจสอบการทดสอบการทำงานของตับในซีรัมจนกว่าความผิดปกติจะได้รับการแก้ไข เสถียร หรือกลับสู่การตรวจวัดพื้นฐาน
ควรหยุดใช้ยา eltrombopag หากระดับ ALT เพิ่มขึ้น (≥ 3 เท่าของ ULN ในผู้ป่วยที่มีการทำงานของตับตามปกติ หรือ ≥ 3 เท่าของการตรวจวัดพื้นฐาน หรือ> 5 เท่าของ ULN แล้วแต่จำนวนใดจะต่ำกว่า ในผู้ป่วยที่มีการปรับสภาพก่อนการให้ยาเพิ่มขึ้นใน transaminases) และได้แก่:
- ก้าวหน้าหรือ
- อยู่ได้นาน ≥ 4 สัปดาห์ หรือ
- มาพร้อมกับการเพิ่มขึ้นของบิลิรูบินโดยตรงหรือ
- จะมาพร้อมกับอาการทางคลินิกของความเสียหายของตับหรือหลักฐานของ decompensation ของตับ
ต้องใช้ความระมัดระวังในการให้ eltrombopag แก่ผู้ป่วยโรคตับ ควรใช้ eltrombopag ขนาดเริ่มต้นที่ต่ำกว่าในผู้ป่วยที่มี ITP และ SAA จำเป็นต้องมีการตรวจสอบอย่างรอบคอบเมื่อให้กับผู้ป่วยที่มีภาวะตับไม่เพียงพอ (ดูหัวข้อ 4.2)
ตับวาย (ใช้กับอินเตอร์เฟอรอน)
การด้อยค่าของตับในผู้ป่วยโรคตับอักเสบจากไวรัสตับอักเสบซีเรื้อรัง: จำเป็นต้องมีการตรวจติดตามในผู้ป่วยที่มีระดับอัลบูมินต่ำ (≤ 35 ก. / ล.) หรือคะแนน MELD ที่ระดับพื้นฐาน ≥ 10
ผู้ป่วยที่เป็นโรคตับอักเสบซีเรื้อรังและตับแข็งอาจมีความเสี่ยงต่อการเสื่อมสภาพของตับเมื่อได้รับการบำบัดด้วยอัลฟาอินเตอร์เฟอรอน ในการทดลองทางคลินิกที่ควบคุม 2 ครั้งในผู้ป่วย thrombocytopenic ที่เป็นโรคตับอักเสบจากไวรัสตับอักเสบซีเรื้อรัง มีรายงานการเกิด decompensation ของตับ (ascites, hepatic encephalopathy, variceal haemorrhage, spontaneous bacterial peritonitis) บ่อยกว่าในกลุ่ม eltrombopag (11%) มากกว่าในกลุ่ม placebo arm (6%) ในผู้ป่วยที่มีระดับอัลบูมินต่ำ (≤ 35 ก./ลิตร) หรือคะแนน MELD ≥ 10 ที่การตรวจวัดพื้นฐาน มีความเสี่ยงเพิ่มขึ้นสามเท่าของการชดเชยตับและความเสี่ยงที่จะเกิดเหตุการณ์ไม่พึงประสงค์ร้ายแรงขึ้นเมื่อเทียบกับผู้ที่เป็นโรคตับระยะลุกลามน้อยกว่า นอกจากนี้ ผลประโยชน์ในการรักษาในแง่ของอัตราความสำเร็จของ SVR เมื่อเทียบกับยาหลอกยังมีเพียงเล็กน้อยในผู้ป่วยเหล่านี้ (โดยเฉพาะอย่างยิ่งผู้ที่มี albumin พื้นฐาน ≤ 35g / l) เมื่อเทียบกับกลุ่มโดยรวม ควรให้ยา Eltrombopag แก่ผู้ป่วยเหล่านี้หลังจากพิจารณาถึงประโยชน์ที่คาดว่าจะได้รับและความเสี่ยงอย่างรอบคอบแล้วเท่านั้น ผู้ป่วยที่มีลักษณะเหล่านี้ควรได้รับการตรวจสอบอย่างรอบคอบเพื่อดูอาการและอาการแสดงของ decompensation ของตับ ควรมีการอ้างอิงถึง Interferon Summary of Product Characteristics สำหรับเกณฑ์การยุติการผลิต ควรหยุดใช้ Eltrombopag หากหยุดการรักษาด้วยไวรัสเนื่องจากการเสื่อมสภาพของตับ
ภาวะแทรกซ้อนของลิ่มเลือดอุดตัน / ลิ่มเลือดอุดตัน
ในการทดลองทางคลินิกที่ควบคุมในผู้ป่วย thrombocytopenic ที่เป็นโรคตับอักเสบซีเรื้อรังที่ได้รับการบำบัดด้วย interferon (n = 1439), 38 ใน 955 (4%) ที่ได้รับ eltrombopag และ 6 ใน 484 (1%) ในกลุ่มยาหลอกมีเหตุการณ์ thromboembolic (ที). รายงานภาวะแทรกซ้อนของลิ่มเลือดอุดตัน / ลิ่มเลือดอุดตันรวมถึงเหตุการณ์เกี่ยวกับหลอดเลือดดำและหลอดเลือด TEE ส่วนใหญ่ไม่จริงจังและได้รับการแก้ไขเมื่อสิ้นสุดการศึกษา การเกิดลิ่มเลือดในหลอดเลือดดำพอร์ทัลเป็น TEE ที่พบบ่อยที่สุดในทั้งสองกลุ่มการรักษา (2% ในผู้ป่วยที่ได้รับ eltrombopag เมื่อเทียบกับอาการและอาการแสดงของ TEE
ความเสี่ยงของ TEE เพิ่มขึ้นในผู้ป่วยโรคตับเรื้อรัง (โรคตับเรื้อรัง, CLD) รักษาด้วย eltrombopag 75 มก. วันละครั้งเป็นเวลาสองสัปดาห์เพื่อเตรียมพร้อมสำหรับขั้นตอนการบุกรุก
ผู้ป่วยผู้ใหญ่ 6 ใน 143 ราย (ร้อยละ 4) ที่มี CLD ที่ได้รับ eltrombopag มีประสบการณ์ TEE (ทั้งหมดเกี่ยวข้องกับระบบหลอดเลือดดำพอร์ทัล) และผู้ป่วย 2 ใน 145 ราย (1%) ในกลุ่มยาหลอกมีประสบการณ์ TEE (รายหนึ่งเกี่ยวข้องกับระบบหลอดเลือดดำพอร์ทัลและกล้ามเนื้อหัวใจตาย) . ผู้ป่วย 5 ใน 6 รายที่ได้รับ eltrombopag มีอาการแทรกซ้อนของลิ่มเลือดอุดตันที่มีเกล็ดเลือดมากกว่า 200,000 / ไมโครลิตรและภายใน 30 วันนับจากได้รับยา eltrombopag ครั้งสุดท้าย Eltrombopag ไม่ได้ระบุไว้สำหรับการรักษาภาวะเกล็ดเลือดต่ำในผู้ป่วยโรคตับเรื้อรังเพื่อเตรียมพร้อมสำหรับขั้นตอนการบุกรุก .
ในการทดลองทางคลินิกกับ eltrombopag ใน ITP พบว่ามีการเกิดลิ่มเลือดอุดตันด้วยจำนวนเกล็ดเลือดต่ำและปกติ ควรใช้ความระมัดระวังในการบริหาร eltrombopag กับผู้ป่วยที่มีปัจจัยเสี่ยงที่ทราบสำหรับการเกิดลิ่มเลือดอุดตัน ซึ่งรวมถึงแต่ไม่จำกัดเพียงปัจจัยเสี่ยงที่สืบทอดมา (เช่น Factor V Leiden) หรือปัจจัยเสี่ยงที่ได้รับ (เช่น อาการขาด ATIII, antiphospholipid syndrome) อายุที่มากขึ้น ผู้ป่วยที่มีระยะเวลาในการตรึงเป็นเวลานาน , มะเร็ง, ยาคุมกำเนิดหรือการบำบัดทดแทนฮอร์โมน, การผ่าตัด / การบาดเจ็บ, โรคอ้วนและการสูบบุหรี่ การนับเกล็ดเลือดควรได้รับการตรวจสอบอย่างใกล้ชิดและควรพิจารณาการลดขนาดยาหรือการหยุดยา eltrombopag หากจำนวนเกล็ดเลือดเกินระดับที่กำหนด (ดูหัวข้อ 4.2) ควรพิจารณาอัตราส่วนผลประโยชน์และความเสี่ยงในผู้ป่วยที่มีความเสี่ยงต่อเหตุการณ์ TEE จากสาเหตุใดๆ
ไม่ควรใช้ Eltrombopag ในผู้ป่วย ITP ที่มีภาวะตับไม่เพียงพอ (คะแนน Child-Pugh ≥ 5) เว้นแต่ผลประโยชน์ที่คาดหวังจะมีมากกว่าความเสี่ยงที่ระบุไว้ในการเกิดลิ่มเลือดในหลอดเลือดดำพอร์ทัล เมื่อพิจารณาแล้วว่าการรักษาเหมาะสม ต้องใช้ความระมัดระวังในการให้ eltrombopag กับผู้ป่วยที่มีภาวะตับไม่เพียงพอ (ดูหัวข้อ 4.2 และ 4.8)
มีเลือดออกหลังจากหยุดใช้ยา eltrombopag
ภาวะเกล็ดเลือดต่ำมีแนวโน้มที่จะเกิดขึ้นอีกเมื่อหยุดการรักษาด้วยยา eltrombopag หลังจากหยุดใช้ยา eltrombopag จำนวนเกล็ดเลือดจะกลับคืนสู่ระดับปกติภายใน 2 สัปดาห์ในผู้ป่วยส่วนใหญ่ ซึ่งเพิ่มความเสี่ยงของการมีเลือดออกและในบางกรณีอาจทำให้เลือดออกได้ ความเสี่ยงนี้จะเพิ่มขึ้นหากหยุดการรักษาด้วย eltrombopag เมื่อมีสารต้านการแข็งตัวของเลือดและสารต้าน ตัวแทนของเกล็ดเลือด ขอแนะนำให้ใช้ ITP ต่อตามแนวทางปัจจุบันหากหยุดการรักษาด้วย eltrombopag นอกจากนี้ การจัดการทางการแพทย์อาจรวมถึงการเลิกใช้สารกันเลือดแข็งและ/หรือการรักษาด้วยยาต้านการแข็งตัวของเลือด -เกล็ดเลือด การกลับรายการการแข็งตัวของเลือด หรือการสนับสนุนของเกล็ดเลือด การนับควรได้รับการตรวจสอบทุกสัปดาห์เป็นเวลา 4 สัปดาห์หลังจากหยุดยา eltrombopag
ในการทดลองทางคลินิกในโรคตับอักเสบจากไวรัสตับอักเสบซีเรื้อรัง มีรายงานอุบัติการณ์เลือดออกในกระเพาะอาหารที่สูงขึ้น รวมถึงกรณีที่รุนแรงและถึงแก่ชีวิต หลังจากหยุดใช้ยา peginterferon, ribavirin และ eltrombopag
หลังหยุดการรักษา ผู้ป่วยควรได้รับการตรวจสอบอาการหรืออาการแสดงของการตกเลือดในกระเพาะอาหาร
การสร้างเรติคูลินของไขกระดูกและความเสี่ยงของการเกิดพังผืดของไขกระดูก Eltrombopag อาจเพิ่มความเสี่ยงของการพัฒนาหรือความก้าวหน้าของเส้นใยเรติคูลินภายในไขกระดูก เช่นเดียวกับ thrombopoietin receptor agonists (TPO-R) อื่นๆ ความเกี่ยวข้องของการเปลี่ยนแปลงเหล่านี้ยังไม่ได้รับการยืนยัน
ก่อนเริ่มใช้ eltrombopag ควรตรวจสอบรอยเปื้อนเลือดบริเวณรอบข้างอย่างละเอียดเพื่อสร้างระดับพื้นฐานของความผิดปกติทางสัณฐานวิทยาของเซลล์ หลังจากระบุขนาดยาที่เสถียรของ eltrombopag แล้ว ควรทำการตรวจนับเม็ดเลือดโดยสมบูรณ์พร้อมจำนวนเม็ดเลือดขาวที่ต่างกันทุกเดือน หากสังเกตพบเซลล์ที่ยังไม่บรรลุนิติภาวะหรือผิดปกติ ควรตรวจสเมียร์เลือดบริเวณรอบข้างเพื่อหาความผิดปกติทางสัณฐานวิทยาใหม่ (เช่น เซลล์เม็ดเลือดแดงรูปหยดน้ำ) (dacryocytes) และนิวเคลียสเซลล์เม็ดเลือดขาวที่ยังไม่บรรลุนิติภาวะ) หรือเลวลงหรือ cytopenia หากผู้ป่วยมีความผิดปกติทางสัณฐานวิทยาหรือ cytopenia ใหม่หรือเลวลง การรักษาด้วย eltrombopag ควรหยุดและดำเนินการ พิจารณา biopsy ไขกระดูกรวมถึงการประเมินการเกิดพังผืด
ความก้าวหน้าของโรค myelodysplastic (MDS) ที่มีอยู่
ตัวเร่งปฏิกิริยา TPO-R เป็นปัจจัยการเจริญเติบโตที่กระตุ้นการเพิ่มจำนวนและการสร้างความแตกต่างของเซลล์ต้นกำเนิด thrombopoietic และการผลิตเกล็ดเลือด TPO-R แสดงออกอย่างเด่นชัดบนพื้นผิวของเซลล์เชื้อสายมัยอีลอยด์ สำหรับตัวเร่งปฏิกิริยา TPO-R มีความเสี่ยงที่อาจกระตุ้นการลุกลามของเนื้องอกในเลือดที่มีอยู่ก่อนเช่นกลุ่มอาการ myelodysplastic
ในการทดลองทางคลินิกกับตัวเอก TPO-R ในผู้ป่วย MDS พบว่ามีกรณีของการนับเซลล์บลาสท์เพิ่มขึ้นชั่วคราว และมีรายงานกรณีของการลุกลามของโรคจาก MDS ไปสู่มะเร็งเม็ดเลือดขาวชนิดเฉียบพลันแบบมัยอีลอยด์ (AML)
การวินิจฉัย ITP หรือ SAA ในผู้ป่วยผู้ใหญ่และผู้สูงอายุควรได้รับการยืนยันโดยไม่รวมพยาธิสภาพอื่นที่มีภาวะเกล็ดเลือดต่ำ โดยเฉพาะการวินิจฉัย MDS ควรไม่รวม ควรพิจารณาความทะเยอทะยานของไขกระดูกและการตรวจชิ้นเนื้อในระหว่างการเกิดโรคและการรักษา โดยเฉพาะอย่างยิ่งในผู้ป่วยที่มีอายุมากกว่า 60 ปีที่มีอาการทางระบบหรือมีอาการผิดปกติ เช่น การเพิ่มขึ้นของเซลล์บลาสท์ส่วนปลาย
ประสิทธิภาพและความปลอดภัยของ eltrombopag ยังไม่ได้รับการจัดตั้งขึ้นเพื่อใช้ในภาวะเกล็ดเลือดต่ำอื่น ๆ รวมถึงภาวะเกล็ดเลือดต่ำที่เกิดจากเคมีบำบัดหรือ MDS
ไม่ควรใช้ Eltrombopag นอกการทดลองทางคลินิกสำหรับการรักษาภาวะเกล็ดเลือดต่ำเนื่องจาก MDS หรือสาเหตุอื่นของภาวะเกล็ดเลือดต่ำนอกเหนือจากข้อบ่งชี้ที่ได้รับอนุญาต
ความผิดปกติของเซลล์สืบพันธุ์และความก้าวหน้าของ MDS / AML ในผู้ป่วย AAS
เป็นที่ทราบกันดีว่าความผิดปกติของเซลล์สืบพันธุ์เกิดขึ้นในผู้ป่วยที่มี AAS ไม่ทราบว่า eltrombopag เพิ่มความเสี่ยงของความผิดปกติของเซลล์ในผู้ป่วย AAS หรือไม่ ในการทดลองทางคลินิกระยะที่ 2 ซึ่งใช้ eltrombopag ใน AAS พบอุบัติการณ์ของความผิดปกติทางเซลล์ใหม่ในผู้ป่วย 19% [8/43 (ในจำนวนนี้ 5 คนมีโครโมโซม 7 ผิดปกติ)] เวลามัธยฐานระหว่างการศึกษาสำหรับการปรากฏตัวของความผิดปกติทางเซลล์คือ 2.9 เดือน
ในการทดลองทางคลินิกกับ eltrombopag ใน ASA ผู้ป่วย 4% (5/133) ได้รับการวินิจฉัยว่าเป็น MDS เวลาเฉลี่ยในการวินิจฉัยตั้งแต่เริ่มการรักษาด้วย eltrombopag คือ 3 เดือน
สำหรับผู้ป่วยที่มี SAA ที่ดื้อยาหรือได้รับการบำบัดอย่างหนักและได้รับการบำบัดด้วยภูมิคุ้มกันก่อนหน้านี้ แนะนำให้ตรวจไขกระดูกเพื่อหาเซลล์สืบพันธุ์ก่อนเริ่มใช้ eltrombopag ที่ 3 เดือนของการรักษาและทุกๆ 6 เดือนหลังจากนั้น ในกรณีที่ตรวจพบสิ่งใหม่ผิดปกติทางเซลล์วิทยาควร พิจารณาว่าเหมาะสมที่จะทำ eltrombopag ต่อหรือไม่
การเปลี่ยนแปลงของดวงตา
ต้อกระจกได้รับการสังเกตในการศึกษาพิษวิทยาของ eltrombopag ในสัตว์ฟันแทะ (ดูหัวข้อ 5.3) ในการทดลองทางคลินิกที่มีการควบคุมในผู้ป่วย thrombocytopenic ที่เป็นโรคตับอักเสบซีเรื้อรังที่ได้รับการรักษาด้วย interferon (n = 1439) มีรายงานความก้าวหน้าของต้อกระจกพื้นฐานที่มีอยู่ก่อนหรือการปรากฏตัวของต้อกระจกใหม่ในกลุ่ม 8% eltrombopag และใน 5% ของ กลุ่มยาหลอก มีรายงานการตกเลือดในจอประสาทตาซึ่งส่วนใหญ่เป็นระดับ 1 หรือ 2 ในผู้ป่วยที่เป็นโรคตับอักเสบซีเรื้อรังที่ได้รับ interferon, ribavirin และ eltrombopag (2% ในกลุ่ม eltrombopag และ 2% ในกลุ่มยาหลอก) อาการตกเลือดเกิดขึ้นที่พื้นผิวของ เรตินา (preretinal) ใต้เรตินา (subretinal) หรือภายในเนื้อเยื่อเรตินา แนะนำให้ตรวจติดตามจักษุวิทยาของผู้ป่วยเป็นประจำ
ส่วนขยาย QT / QTc
การศึกษา QTc ในอาสาสมัครที่มีสุขภาพดีในขนาด 150 มก. eltrombopag ต่อวันไม่ได้แสดงผลที่มีนัยสำคัญทางคลินิกต่อการเกิดซ้ำของหัวใจ มีรายงานการยืดช่วง QTc ในการทดลองทางคลินิกกับผู้ป่วย ITP และผู้ป่วยภาวะเกล็ดเลือดต่ำที่เป็นโรคตับอักเสบซีเรื้อรัง ไม่ทราบความสำคัญทางคลินิกของกรณีการยืด QTc เหล่านี้
สูญเสียการตอบสนองต่อ eltrombopag
การสูญเสียการตอบสนองหรือความล้มเหลวในการรักษาการตอบสนองของเกล็ดเลือดต่อการรักษาด้วย eltrombopag ภายในช่วงการรักษาที่แนะนำ ควรกระตุ้นการค้นหาปัจจัยเชิงสาเหตุ รวมถึงการเพิ่มขึ้นของ reticulin ของไขกระดูก
ประชากรเด็ก
คำเตือนและข้อควรระวังของ ITP ที่กล่าวถึงข้างต้นยังใช้กับประชากรเด็กด้วย
04.5 ปฏิกิริยากับผลิตภัณฑ์ยาอื่น ๆ และรูปแบบอื่น ๆ ของการโต้ตอบ
ผลของเอลทรอมโบแพคต่อผลิตภัณฑ์ยาอื่นๆ
สารยับยั้ง HMG CoA reductase
การศึกษา ในหลอดทดลอง แสดงให้เห็นว่า eltrombopag ไม่ใช่ซับสเตรตของพอลิเปปไทด์ขนส่งประจุลบอินทรีย์ OATP1B1 แต่เป็นตัวยับยั้งของตัวขนส่งนี้ การศึกษา ในหลอดทดลอง ยังได้แสดงให้เห็นว่า eltrombopag เป็นสารตั้งต้นและตัวยับยั้งโปรตีนต้านทานมะเร็งเต้านม (BCRP). การบริหารยา eltrombopag 75 มก. ในผู้ใหญ่ที่มีสุขภาพดี 39 คน วันละครั้งเป็นเวลา 5 วัน ด้วยยา rosuvastatin ขนาด 10 มก. สารตั้งต้นของ OATP1B1 และ BCRP เพิ่มพลาสมา C ของ rosuvastatin 103% (ช่วงความเชื่อมั่น 90% [CI]: 82 %, 126%) และ AUC0-? 55% (90% CI: 42%, 69%) นอกจากนี้ยังคาดว่าจะมีปฏิกิริยากับสารยับยั้ง HMG-CoA reductase อื่นๆ ซึ่งรวมถึง atorvastatin, fluvastatin, lovastatin, pravastatin และ simvastatin เมื่อใช้ร่วมกับ eltrombopag ควรพิจารณาลดขนาดยา statin และติดตามอาการข้างเคียงของ statin อย่างระมัดระวัง (ดูหัวข้อ 5.2 )
OATP1B1 และ BCRP ซับสเตรต
ควรใช้ eltrombopag และซับสเตรตของ OATP1B1 (เช่น methotrexate) และ BCRP (เช่น topotecan และ methotrexate) ด้วยความระมัดระวัง (ดูหัวข้อ 5.2)
พื้นผิว Cytochrome P450
ในการศึกษาโดยใช้ไมโครโซมในตับของมนุษย์ eltrombopag (สูงถึง 100 mcM) ไม่พบการยับยั้ง ในหลอดทดลอง ของเอนไซม์ CYP450 1A2, 2A6, 2C19, 2D6, 2E1, 3A4 / 5 และ 4A9 / 11 และเป็นตัวยับยั้ง CYP2C8 และ CYP2C9 ที่วัดโดยใช้ paclitaxel และ diclofenac เป็นสารตั้งต้นของโพรบ การบริหาร eltrombopag 75 มก. วันละครั้งเป็นเวลา 7 วันแก่อาสาสมัครชายที่มีสุขภาพดี 24 คนไม่ได้ยับยั้งหรือกระตุ้นการเผาผลาญของสารตั้งต้นของโพรบสำหรับ 1A2 (คาเฟอีน), 2C19 (omeprazole), 2C9 (flurbiprofen) หรือ 3A4 (midazolam) ในมนุษย์ คาดว่าไม่มีปฏิกิริยาที่มีนัยสำคัญทางคลินิกเมื่อใช้สารตั้งต้น eltrombopag และ CYP450 ร่วมกัน (ดูหัวข้อ 5.2)
สารยับยั้งโปรตีเอสของ HCV
ไม่จำเป็นต้องปรับเปลี่ยนขนาดยาเมื่อใช้ยาเอลทรอมโบพากร่วมกับเทลาเพรเวียร์หรือโบเซพรีเวียร์
การใช้ยา eltrombopag 200 มก. ร่วมกับ telaprevir 750 มก. ร่วมกันทุกๆ 8 ชั่วโมง ไม่ได้เปลี่ยนแปลงการได้รับ telaprevir ในพลาสมา
การใช้ยา eltrombopag 200 มก. ร่วมกับยาโบเซพรีเวียร์ 800 มก. ทุก 8 ชั่วโมงร่วมกันไม่เปลี่ยนแปลง AUC ของพลาสมา (0-?) ของโบเซพรีเวียร์ แต่เพิ่ม C ขึ้น 20% และลด C ลง 32% ความเกี่ยวข้องทางคลินิกของ ไม่ได้กำหนด Cmin ที่ลดลง: แนะนำให้ติดตามทางคลินิกและห้องปฏิบัติการอย่างใกล้ชิดเพื่อปราบปราม HCV
ผลของยาอื่นๆ ต่อ eltrombopag
ไซโคลสปอริน
การศึกษาในหลอดทดลองแสดงให้เห็นว่า eltrombopag เป็นสารตั้งต้นและตัวยับยั้ง BCRP พบว่าการได้รับ eltrombopag ลดลงเมื่อให้ยา cyclosporine ขนาด 200 มก. และ 600 มก. (ตัวยับยั้ง BCRP) ร่วมกัน (ดูหัวข้อ 5.2)อนุญาตให้ปรับเปลี่ยนขนาดยา eltrombopag ระหว่างการรักษาตามจำนวนเกล็ดเลือดของผู้ป่วย (ดูหัวข้อ 4.2) ควรตรวจนับเกล็ดเลือดอย่างน้อยสัปดาห์ละครั้งเป็นเวลา 2 ถึง 3 สัปดาห์เมื่อใช้ eltrombopag ร่วมกับ cyclosporine อาจต้องเพิ่มขนาดยา eltrombopag โดยพิจารณาจากผลการนับเกล็ดเลือด
โพลีวาเลนท์ ไพเพอร์ (คีเลชั่น)
Eltrombopag คีเลตหลายไอออนบวก เช่น เหล็ก แคลเซียม แมกนีเซียม อะลูมิเนียม ซีลีเนียม และสังกะสี การใช้ eltrombopag ขนาด 75 มก. ครั้งเดียวกับยาลดกรดที่มีพอลิวาเลนท์ cation (1524 มก. ของอะลูมิเนียมไฮดรอกไซด์และแมกนีเซียมคาร์บอเนต 1425 มก.) ช่วยลด AUC0-? พลาสมา eltrombopag สูงถึง 70% (90% CI: 64%, 76%) และ Cmax สูงถึง 70% (90% CI: 62%, 76%)
ควรใช้ Eltrombopag อย่างน้อย 2 ชั่วโมงก่อนหรือ 4 ชั่วโมงหลังจากผลิตภัณฑ์ประเภทยาลดกรด ผลิตภัณฑ์จากนม หรือแร่ธาตุเสริมที่มีโพลีวาเลนต์ cation เพื่อหลีกเลี่ยงการลดลงของการดูดซึม eltrombopag อันเนื่องมาจากคีเลชั่น (ดูหัวข้อ 4.2 และ 5.2)
ปฏิสัมพันธ์กับอาหาร
การบริหารยาเม็ด eltrombopag หรือผงสำหรับสารแขวนลอยในช่องปากด้วยอาหารที่มีแคลเซียมสูง (เช่น อาหารที่มีผลิตภัณฑ์นม) ลด AUC0-? และพลาสม่า Cmax ของ eltrombopag ตรงกันข้าม การบริหาร eltrombopag 2 ชั่วโมงก่อนหรือ 4 ชั่วโมงหลังอาหารแคลเซียมสูงหรืออาหารแคลเซียมต่ำ [
โลปินาเวียร์ / ริโทนาเวียร์
การใช้ eltrombopag ร่วมกับ lopinavir / ritonavir อาจทำให้ความเข้มข้นของ eltrombopag ลดลง การศึกษาในอาสาสมัครที่มีสุขภาพดี 40 คน แสดงให้เห็นว่าการให้ eltrombopag ขนาด 100 มก. ร่วมกับยา lopinavir / ritonavir ขนาด 400/100 มก. ซ้ำวันละสองครั้งส่งผลให้ค่า AUC (0-?) ของ eltrombopag ลดลง 17% (90 % CI: 6.6%; 26.6%) ดังนั้นควรใช้ความระมัดระวังในการบริหาร eltrombopag ร่วมกับ lopinavir / ritonavir การนับเกล็ดเลือดควรได้รับการตรวจสอบอย่างใกล้ชิดเพื่อให้แน่ใจว่ามีการจัดการขนาดยาทางคลินิกที่เหมาะสมของ eltrombopag เมื่อเริ่มหรือหยุดการรักษาด้วยยาโลพินาเวียร์ / ริโทนาเวียร์
สารยับยั้งและตัวเหนี่ยวนำ CYP1A2 และ CYP2C8
Eltrombopag ถูกเผาผลาญผ่านหลายเส้นทางรวมถึง CYP1A2, CYP2C8, UGT1A1 และ UGT1A3 (ดูหัวข้อ 5.2) ผลิตภัณฑ์ยาที่ยับยั้งหรือกระตุ้นเอนไซม์ตัวเดียวไม่น่าจะส่งผลกระทบอย่างมีนัยสำคัญต่อความเข้มข้นของ eltrombopag ในพลาสมา ในขณะที่ยาที่ยับยั้งหรือกระตุ้นเอนไซม์หลายชนิดมีศักยภาพที่จะเพิ่ม (เช่น fluvoxamine) หรือลดลง (เช่น rifampicin) ความเข้มข้นของ eltrombopag
สารยับยั้งโปรตีเอสของ HCV
ผลการศึกษาเภสัชจลนศาสตร์ระหว่างยากับยา แสดงให้เห็นว่าการให้ยาโบเซพรีเวียร์ขนาด 800 มก. ซ้ำๆ กันทุกๆ 8 ชั่วโมงหรือ telaprevir 750 มก. ทุกๆ 8 ชั่วโมงด้วยยา eltrombopag 200 มก. ครั้งเดียวไม่ได้เปลี่ยนแปลงการได้รับยา eltrombopag ในพลาสมาที่ ระดับที่มีนัยสำคัญทางคลินิก
ยารักษา ITP
ยาที่ใช้ในการทดลองทางคลินิกในการรักษา ITP ร่วมกับ eltrombopag ได้แก่ corticosteroids, danazol และ / หรือ azathioprine, immunoglobulin ทางหลอดเลือดดำ (IVIG) และ anti-D immunoglobulin ควรตรวจสอบจำนวนเกล็ดเลือดเมื่อให้ eltrombopag ร่วมกับผลิตภัณฑ์ยาอื่น ๆ สำหรับการรักษา ITP เพื่อหลีกเลี่ยงไม่ให้เกล็ดเลือดอยู่นอกช่วงที่แนะนำ (ดูหัวข้อ 4.2)
04.6 การตั้งครรภ์และให้นมบุตร
การตั้งครรภ์
ไม่มีหรือข้อมูลจำนวนจำกัดจากการใช้ eltrombopag ในหญิงตั้งครรภ์ การศึกษาในสัตว์ทดลองแสดงให้เห็นถึงความเป็นพิษต่อระบบสืบพันธุ์ (ดูหัวข้อ 5.3) ความเสี่ยงที่อาจเกิดขึ้นสำหรับมนุษย์ไม่เป็นที่รู้จัก
ไม่แนะนำ Revolade ในระหว่างตั้งครรภ์
ผู้หญิงในวัยเจริญพันธุ์ / การคุมกำเนิดในผู้ชายและผู้หญิง
Revolade ไม่แนะนำสำหรับผู้หญิงที่มีศักยภาพในการคลอดบุตรซึ่งไม่ได้ใช้ยาคุมกำเนิด
เวลาให้อาหาร
ไม่ทราบว่า eltrombopag / metabolites ถูกขับออกมาในนมของมนุษย์หรือไม่ การศึกษาในสัตว์ทดลองแสดงให้เห็นว่า eltrombopag อาจถูกขับออกมาในนม (ดูหัวข้อ 5.3) ดังนั้นจึงไม่สามารถยกเว้นความเสี่ยงต่อทารกแรกคลอดได้ จะต้องตัดสินใจว่าจะยุติการให้นมลูกหรือจะดำเนินการต่อ / ละเว้นจากการรักษาด้วย Revolade เพื่อประเมินผลประโยชน์ ของการเลี้ยงลูกด้วยนมแม่สำหรับทารกและประโยชน์ของการบำบัดสำหรับสตรี
ภาวะเจริญพันธุ์
ภาวะเจริญพันธุ์ไม่ได้รับผลกระทบในหนูเพศผู้และเพศเมียเมื่อได้รับรังสีซึ่งเทียบได้กับในมนุษย์ อย่างไรก็ตาม ความเสี่ยงต่อมนุษย์ไม่สามารถยกเว้นได้ (ดูหัวข้อ 5.3)
04.7 ผลกระทบต่อความสามารถในการขับขี่และการใช้เครื่องจักร
Eltrombopag มีอิทธิพลเล็กน้อยต่อความสามารถในการขับหรือใช้เครื่องจักร ควรคำนึงถึงสถานะทางคลินิกของผู้ป่วยและลักษณะอาการไม่พึงประสงค์ของ eltrombopag ซึ่งรวมถึงอาการวิงเวียนศีรษะและการขาดความตื่นตัว เมื่อพิจารณาถึงความสามารถของผู้ป่วยในการทำงานที่ต้องใช้วิจารณญาณ การเคลื่อนไหว และทักษะการรับรู้
04.8 ผลกระทบที่ไม่พึงประสงค์
สรุปข้อมูลความปลอดภัย
ในการทดลองทางคลินิกที่มีการควบคุม 4 ครั้งและการทดลองทางคลินิกที่ไม่มีการควบคุม 2 ครั้ง ผู้ป่วยผู้ใหญ่ 530 รายที่มี ITP เรื้อรังได้รับการรักษาด้วย eltrombopag% ระยะเวลาเฉลี่ยของการได้รับ eltrombopag คือ 260 วัน อาการไม่พึงประสงค์ที่ร้ายแรงที่สำคัญที่สุด ได้แก่ ความเป็นพิษต่อตับและการเกิดลิ่มเลือดอุดตัน / ลิ่มเลือดอุดตัน อาการไม่พึงประสงค์ที่พบบ่อยที่สุดที่เกิดขึ้นในผู้ป่วยอย่างน้อย 10% ได้แก่ ปวดศีรษะ, โรคโลหิตจาง, ความอยากอาหารลดลง, นอนไม่หลับ, ไอ, คลื่นไส้, ท้องร่วง, ร่วง, อาการคัน, ปวดกล้ามเนื้อ, ไข้, อ่อนเพลีย, อาการคล้ายไข้หวัดใหญ่, อาการอ่อนเปลี้ยเพลียแรง หนาวสั่น และ อาการบวมน้ำที่อุปกรณ์ต่อพ่วง
ในการทดลองทางคลินิกที่มีการควบคุม 2 ครั้ง ผู้ป่วยเด็ก 171 รายที่มี ITP เรื้อรังได้รับการรักษาด้วย eltrombopag ระยะเวลาเฉลี่ยของการได้รับสัมผัสคือ 171 วัน รายละเอียดอาการไม่พึงประสงค์เทียบได้กับที่พบในผู้ใหญ่ที่มีอาการข้างเคียงอื่นๆ ระบุไว้ ในตารางต่อไปนี้
อาการไม่พึงประสงค์ที่พบบ่อยที่สุดในผู้ป่วยเด็กอายุ 1 ปีขึ้นไปที่มี ITP (≥ 3% และมากกว่ายาหลอก) คือการติดเชื้อทางเดินหายใจที่สำคัญ, หลอดอาหารอักเสบ, ไอ, ท้องร่วง, pyrexia, โรคจมูกอักเสบ, ปวดท้อง, ปวดคอหอย, เจ็บฟัน, ผื่นที่ผิวหนัง AST เพิ่มขึ้นและน้ำมูกไหล
ในการทดลองทางคลินิกที่มีการควบคุม 2 ครั้ง ผู้ป่วย thrombocytopenic 955 รายที่ติดเชื้อ HCV ได้รับการรักษาด้วย eltrombopag ระยะเวลาเฉลี่ยของการได้รับสัมผัสคือ 183 วัน อาการไม่พึงประสงค์ที่ร้ายแรงที่สุดที่ระบุ ได้แก่ ความเป็นพิษต่อตับและการเกิดลิ่มเลือดอุดตัน / ลิ่มเลือดอุดตัน อาการไม่พึงประสงค์ที่พบบ่อยที่สุดที่เกิดขึ้นในผู้ป่วยอย่างน้อย 10% ได้แก่ ปวดศีรษะ โลหิตจาง เบื่ออาหาร นอนไม่หลับ ไอ , คลื่นไส้, ท้องร่วง, ผมร่วง, คัน, ปวดกล้ามเนื้อ, มีไข้, อ่อนเพลีย, โรคคล้ายไข้หวัดใหญ่, อาการอ่อนเปลี้ยเพลียแรง, หนาวสั่นและอาการบวมน้ำที่ส่วนปลาย
ความปลอดภัยของ eltrombopag ในภาวะโลหิตจางแบบ aplastic รุนแรงได้รับการประเมินในการศึกษาทางคลินิกแบบแขนเดียวแบบ open-label (N = 43) ซึ่งผู้ป่วย 12 ราย (28%) ได้รับการรักษา> 6 เดือนและผู้ป่วย 9 ราย (21%) ได้รับการรักษา > 1 ปี อาการไม่พึงประสงค์ที่ร้ายแรงที่สุด ได้แก่ ไข้นิวโทรพีเนียและภาวะติดเชื้อในกระแสเลือด / การติดเชื้อ อาการไม่พึงประสงค์ที่พบบ่อยที่สุดที่เกิดขึ้น (อย่างน้อย 10% ของผู้ป่วย) ได้แก่ ปวดศีรษะ เวียนศีรษะ นอนไม่หลับ ไอ หอบ ปวดคอหอย น้ำมูกไหล คลื่นไส้ ท้องร่วง ปวดท้อง เพิ่ม transaminases ช้ำ ปวดข้อ กล้ามเนื้อกระตุก ปวดแขนขา อ่อนแรง ไข้นิวโทรพีเนีย และ pyrexia
รายการอาการไม่พึงประสงค์
อาการไม่พึงประสงค์ในการศึกษา ITP สำหรับผู้ใหญ่ (N = 550), การศึกษา ITP ในเด็ก (N = 107) และการศึกษาที่ติดเชื้อ HCV (N = 955), การศึกษา AOS (N = 43) และรายงานหลังการตลาดแสดงไว้ด้านล่างโดยระดับอวัยวะของระบบ MedDRA และความถี่ .
พบบ่อยมาก (≥ 1/10)
ทั่วไป (≥ 1/100 ถึง
ผิดปกติ (≥ 1 / 1,000 ถึง
หายาก (≥ 1 / 10,000 ถึง
หายากมาก (
ไม่ทราบ (ไม่สามารถประมาณได้จากข้อมูลที่มีอยู่)
ประชากรของการทดลองทางคลินิกใน ITP
การติดเชื้อและการแพร่ระบาด
ธรรมดามาก
โพรงจมูกอักเสบ?, การติดเชื้อทางเดินหายใจส่วนบน?
ทั่วไป
โรคจมูกอักเสบ?
ผิดปกติ
อักเสบ, การติดเชื้อทางเดินปัสสาวะ, ไข้หวัดใหญ่, เริมในช่องปาก, โรคปอดบวม, ไซนัสอักเสบ, ต่อมทอนซิลอักเสบ, การติดเชื้อทางเดินหายใจ, โรคเหงือกอักเสบ, การติดเชื้อที่ผิวหนัง
เนื้องอกไม่ร้ายแรง ไม่ร้ายแรง และไม่ระบุรายละเอียด (รวมถึงซีสต์และติ่งเนื้อ)
ผิดปกติ
เนื้องอกของทางเดิน rectosigmoid
ความผิดปกติของเลือดและระบบน้ำเหลือง
ผิดปกติ
ภาวะโลหิตจาง, anisocytosis, eosinophilia, haemolytic anemia, leukocytosis, myelocytosis, thrombocytopenia, ฮีโมโกลบินที่เพิ่มขึ้น, จำนวนนิวโทรฟิลในวงเพิ่มขึ้น, ฮีโมโกลบินลดลง, การปรากฏตัวของ myelocytes, จำนวนเกล็ดเลือดที่เพิ่มขึ้น, จำนวนเม็ดเลือดขาวลดลง
ความผิดปกติของระบบภูมิคุ้มกัน
ผิดปกติ
ภูมิไวเกิน
ความผิดปกติของการเผาผลาญและโภชนาการ
ผิดปกติ
อาการเบื่ออาหาร, ภาวะโพแทสเซียมในเลือดต่ำ, ความอยากอาหารลดลง, โรคเกาต์, ภาวะแคลเซียมในเลือดต่ำ, กรดยูริกในเลือดเพิ่มขึ้น
ความผิดปกติทางจิตเวช
ผิดปกติ
รบกวนการนอนหลับ ซึมเศร้า ไม่แยแส อารมณ์แปรปรวน ร้องไห้ง่าย
ความผิดปกติของระบบประสาท
ทั่วไป
อาชา
ผิดปกติ
ภาวะ hypoesthesia, อาการง่วงซึม, ไมเกรน, การสั่นสะเทือน, การรบกวนสมดุล, อาการผิดปกติ, อัมพาตครึ่งซีก, ไมเกรนที่มีออร่า, โรคระบบประสาทส่วนปลาย, โรคระบบประสาทส่วนปลาย, ความผิดปกติของคำพูด, โรคระบบประสาทที่เป็นพิษ, ปวดหัวหลอดเลือด
ความผิดปกติของดวงตา
ทั่วไป
ตาแห้ง
ผิดปกติ
ตาพร่ามัว ความทึบของเลนส์ตา สายตาเอียง ต้อกระจกในเยื่อหุ้มสมอง ปวดตา น้ำตาไหลเพิ่มขึ้น เลือดออกในจอประสาทตา เยื่อบุผิวของเม็ดสีเรตินอล การมองเห็นลดลง ความบกพร่องทางสายตา การทดสอบความคมชัดในการมองเห็น เกล็ดกระดี่ และ keratoconjunctivitis sicca
ความผิดปกติของหูและเขาวงกต
ผิดปกติ
ปวดหู เวียนศรีษะ
โรคหัวใจ
ผิดปกติ
อิศวร, กล้ามเนื้อหัวใจตายเฉียบพลัน, ความผิดปกติของระบบหัวใจและหลอดเลือด, อาการตัวเขียว, ไซนัสอิศวร, การยืด QT ของคลื่นไฟฟ้าหัวใจ
โรคหลอดเลือด
ผิดปกติ
ลิ่มเลือดอุดตันในหลอดเลือดดำลึก, เส้นเลือดอุดตัน, แดง, thrombophlebitis ผิวเผิน, แดง, ห้อ
ความผิดปกติของระบบทางเดินหายใจ ทรวงอก และทางเดินอาหาร
ทั่วไป
ไอ ?, เจ็บคอ ?, น้ำมูกไหล?
ผิดปกติ
หลอดเลือดอุดตันในปอด, กล้ามเนื้อปอดอุดกั้น, ไม่สบายจมูก, พุพองในช่องปาก, ปวดคอหอย, โรคไซนัส, โรคหยุดหายใจขณะหลับ
ความผิดปกติของระบบทางเดินอาหาร
ทั่วไป
คลื่นไส้ ท้องเสีย* แผลในปาก ปวดฟัน?
* พบมากในผู้ป่วย ITP ในเด็ก
ผิดปกติ
ปากแห้ง, อาเจียน, ปวดท้อง, glossodynia, เลือดออกในปาก, ท้องตึง, อุจจาระเปลี่ยนสี, ท้องอืด, อาหารเป็นพิษ, การเคลื่อนไหวของช่องท้องบ่อย, เลือดออก, ปากไม่สบาย
ความผิดปกติของตับและท่อน้ำดี
ทั่วไป
Alanine aminotransferase * เพิ่มขึ้น, aspartate aminotransferase * เพิ่มขึ้น, hyperbilirubinaemia, ความผิดปกติของการทำงานของตับ
ผิดปกติ
Cholestasis, อาการบาดเจ็บที่ตับ, ตับอักเสบ, อาการบาดเจ็บที่ตับที่เกิดจากยา
* การเพิ่มขึ้นของอะลานีนอะมิโนทรานสเฟอเรสและแอสพาเทตอะมิโนทรานสเฟอเรสอาจเกิดขึ้นพร้อมกันแม้ว่าจะมีความถี่ต่ำกว่า
ความผิดปกติของผิวหนังและเนื้อเยื่อใต้ผิวหนัง
ทั่วไป
ผื่น ผมร่วง
ผิดปกติ เหงื่อออกมาก อาการคันทั่วๆ ไป ลมพิษ โรคผิวหนัง ผื่นแดง, เหงื่อออกเย็น, ผื่นแดง, เมลาโนซิส, ความผิดปกติของเม็ดสี, การเปลี่ยนสีผิว, การลอกของผิวหนัง
ความผิดปกติของกล้ามเนื้อและกระดูกและเนื้อเยื่อเกี่ยวพัน
ทั่วไป
ปวดกล้ามเนื้อ, กล้ามเนื้อกระตุก, ปวดกล้ามเนื้อและกระดูก, ปวดกระดูก, ปวดหลัง
ผิดปกติ
กล้ามเนื้ออ่อนแรง
ความผิดปกติของไตและทางเดินปัสสาวะ
ผิดปกติ
ภาวะไตวาย, เม็ดเลือดขาว, โรคไตอักเสบ lupoid, nocturia, โปรตีนในปัสสาวะ, ยูเรียในเลือดเพิ่มขึ้น, creatinine ในเลือดเพิ่มขึ้น, อัตราส่วนโปรตีน / creatinine เพิ่มขึ้น
โรคของระบบสืบพันธุ์และเต้านม
ทั่วไป
Menorrhagia
ความผิดปกติทั่วไปและสภาวะการบริหารงาน
ทั่วไป
ไพเรเซีย?
ผิดปกติ
เจ็บหน้าอก รู้สึกร้อน เลือดออกบริเวณที่ฉีดทางหลอดเลือด อาการอ่อนเปลี้ยเพลียแรง รู้สึกกระวนกระวาย แผลอักเสบ อาการป่วยไข้ ไข้สูง ความรู้สึกของสิ่งแปลกปลอม
การตรวจวินิจฉัย
ผิดปกติ
อัลบูมินในเลือดเพิ่มขึ้น, อัลคาไลน์ฟอสฟาเตสในเลือดเพิ่มขึ้น, เพิ่มโปรตีนทั้งหมด, อัลบูมินในเลือดลดลง, เพิ่ม pH ในปัสสาวะ
การบาดเจ็บ พิษ และภาวะแทรกซ้อนตามขั้นตอน
ผิดปกติ
การถูกแดดเผา
? อาการไม่พึงประสงค์เพิ่มเติมที่พบในการศึกษาประชากรเด็ก (1 ถึง 17 ปี)
ประชากรทดลองทางคลินิกที่ติดเชื้อ HCV (ร่วมกับการรักษาด้วยยาต้านไวรัส interferon และ ribavirin)
การติดเชื้อและการแพร่ระบาด
ทั่วไป
การติดเชื้อทางเดินปัสสาวะ, การติดเชื้อทางเดินหายใจส่วนบน, หลอดลมอักเสบ, ช่องจมูกอักเสบ, ไข้หวัดใหญ่, เริมในช่องปาก, กระเพาะและลำไส้อักเสบ, pharyngitis
เนื้องอกไม่ร้ายแรง ไม่ร้ายแรง และไม่ระบุรายละเอียด (รวมถึงซีสต์และติ่งเนื้อ)
ทั่วไป
เนื้องอกตับร้าย
ความผิดปกติของเลือดและระบบน้ำเหลือง
ธรรมดามาก
โรคโลหิตจาง
ทั่วไป lymphocytopenia, โรคโลหิตจาง hemolytic
ความผิดปกติของการเผาผลาญและโภชนาการ
ธรรมดามาก
ลดความอยากอาหาร
ทั่วไป
ภาวะน้ำตาลในเลือดสูง น้ำหนักลดผิดปกติ
ความผิดปกติทางจิตเวช
ธรรมดามาก
นอนไม่หลับ
ทั่วไป
อาการซึมเศร้า วิตกกังวล รบกวนการนอนหลับ สับสน กระสับกระส่าย
ความผิดปกติของระบบประสาท
ธรรมดามาก
ปวดศีรษะ
ทั่วไป
อาการวิงเวียนศีรษะ, รบกวนสมาธิ, dysgeusia, โรคไข้สมองอักเสบจากตับ, ความเกียจคร้าน, ความผิดปกติของหน่วยความจำ, การระงับความรู้สึก
ความผิดปกติของดวงตา
ทั่วไป
ต้อกระจก, จอประสาทตาหลั่ง, ตาแห้ง, โรคดีซ่าน scleral, เลือดออกในจอประสาทตา
ความผิดปกติของหูและเขาวงกต
ทั่วไป
เวียนหัว
โรคหัวใจ
ทั่วไป
ใจสั่น
ความผิดปกติของระบบทางเดินหายใจ ทรวงอก และทางเดินอาหาร
ธรรมดามาก
ไอ
ทั่วไป
หายใจลำบาก, ปวดคอหอย, หายใจลำบากเมื่อออกแรง, ไอมีประสิทธิผล
ความผิดปกติของระบบทางเดินอาหาร
ธรรมดามาก
คลื่นไส้ ท้องเสีย
ทั่วไป
อาเจียน น้ำในช่องท้อง ปวดท้อง ปวดท้องส่วนบน อาการอาหารไม่ย่อย ปากแห้ง ท้องผูก ท้องอืด ปวดฟัน เปื่อย โรคกรดไหลย้อน หลอดอาหาร ริดสีดวงทวาร ไม่สบายท้อง โรคกระเพาะ varices หลอดอาหาร เปื่อยเปื่อย หลอดอาหาร varices
ความผิดปกติของตับและท่อน้ำดี
ทั่วไป
ภาวะไขมันในเลือดสูง, โรคดีซ่าน, การอุดตันของหลอดเลือดดำพอร์ทัล, ตับวาย, อาการบาดเจ็บที่ตับจากยา
ความผิดปกติของผิวหนังและเนื้อเยื่อใต้ผิวหนัง
ธรรมดามาก
อาการคัน ผมร่วง
ทั่วไป
ผื่น ผิวแห้ง กลาก ผื่นคัน ผื่นแดง เหงื่อออกมาก อาการคันทั่วๆ ไป เหงื่อออกตอนกลางคืน แผลที่ผิวหนัง
ผิดปกติ
การเปลี่ยนสีผิว, รอยดำบนผิวหนัง
ความผิดปกติของกล้ามเนื้อและกระดูกและเนื้อเยื่อเกี่ยวพัน
ธรรมดามาก
ปวดกล้ามเนื้อ
ทั่วไป
ปวดข้อ, กล้ามเนื้อกระตุก, ปวดหลัง, ปวดแขนขา, ปวดกล้ามเนื้อและกระดูก, ปวดกระดูก
ความผิดปกติของไตและทางเดินปัสสาวะ
ผิดปกติ
Dysuria
ความผิดปกติทั่วไปและสภาวะการบริหารงาน
ธรรมดามาก
Pyrexia, อ่อนเพลีย, เจ็บป่วยคล้ายไข้หวัดใหญ่, อาการอ่อนเปลี้ยเพลียแรง, หนาวสั่น, อาการบวมน้ำที่ส่วนปลาย
ทั่วไป
หงุดหงิด เจ็บปวด ไม่สบาย ปฏิกิริยาบริเวณที่ฉีด อาการเจ็บหน้าอกที่ไม่ใช่หัวใจ บวมน้ำ ผื่นบริเวณที่ฉีด ความรู้สึกไม่สบายหน้าอก อาการคันบริเวณที่ฉีด
การตรวจวินิจฉัย
ทั่วไป
บิลิรูบินในเลือดเพิ่มขึ้น, น้ำหนักลดลง, จำนวนเม็ดเลือดขาวลดลง, ฮีโมโกลบินลดลง, จำนวนนิวโทรฟิลลดลง, อัตราส่วนปกติสากล (INR) เพิ่มขึ้น, เปิดใช้งาน thromboplastin บางส่วนเป็นเวลานาน, เพิ่มระดับน้ำตาลในเลือด, การลดอัลบูมินในเลือด, การยืด QT ในคลื่นไฟฟ้าหัวใจ
ประชากรของการศึกษาทางคลินิกใน AAS
ความผิดปกติของเลือดและระบบน้ำเหลือง
ทั่วไป
ภาวะนิวโทรพีเนีย กล้ามเนื้อม้ามโต
ความผิดปกติของการเผาผลาญและโภชนาการ
ทั่วไป
ธาตุเหล็กเกิน, เบื่ออาหาร, ภาวะน้ำตาลในเลือดต่ำ, ความอยากอาหารเพิ่มขึ้น
ความผิดปกติทางจิตเวช
ธรรมดามาก
นอนไม่หลับ
ทั่วไป
วิตกกังวล ซึมเศร้า
ความผิดปกติของระบบประสาท
ธรรมดามาก
ปวดหัว เวียนหัว
ทั่วไป
อาการหมดสติ
ความผิดปกติของดวงตา
ทั่วไป
ตาแห้ง, คันตา, ต้อกระจก, โรคดีซ่านในตา, ตาพร่ามัว, ความบกพร่องทางสายตา, floaters
ความผิดปกติของระบบทางเดินหายใจ ทรวงอก และทางเดินอาหาร
ธรรมดามาก
ไอ, หายใจลำบาก, เจ็บคอหอย, น้ำมูกไหล
ทั่วไป
กำเดา
ความผิดปกติของระบบทางเดินอาหาร
ธรรมดามาก
ปวดท้อง ท้องเสีย คลื่นไส้
ทั่วไป
เลือดออกตามไรฟัน, แผลพุพองในช่องปาก, ปวดในช่องปาก, อาเจียน, ไม่สบายท้อง, ปวดท้อง, ท้องผูก, ท้องอืด, กลืนลำบาก, อุจจาระเปลี่ยนสี, ลิ้นบวม, ความผิดปกติของการเคลื่อนไหวของลำไส้, อาการท้องอืด
ความผิดปกติของตับและท่อน้ำดี
ธรรมดามาก
transaminases ที่เพิ่มขึ้น
ทั่วไป
บิลิรูบินในเลือดเพิ่มขึ้น (hyperbilirubinemia), โรคดีซ่าน
ไม่รู้
การบาดเจ็บที่ตับที่เกิดจากยา *
* มีรายงานกรณีของการบาดเจ็บที่ตับที่เกิดจากยาในผู้ป่วย ITP และ HCV
ความผิดปกติของผิวหนังและเนื้อเยื่อใต้ผิวหนัง
ธรรมดามาก
ช้ำ
ทั่วไป
Petechiae, ผื่น, คัน, ลมพิษ, แผลที่ผิวหนัง, ผื่นแดง
ผิดปกติ
การเปลี่ยนสีผิว, รอยดำบนผิวหนัง
ความผิดปกติของกล้ามเนื้อและกระดูกและเนื้อเยื่อเกี่ยวพัน
ธรรมดามาก
ปวดข้อ กล้ามเนื้อกระตุก ปวดแขนขา
ทั่วไป
ปวดหลัง ปวดกล้ามเนื้อ ปวดกระดูก
ความผิดปกติของไตและทางเดินปัสสาวะ
ทั่วไป
โครมาทูเรีย
ความผิดปกติทั่วไปและสภาวะการบริหารงาน
ธรรมดามาก
อ่อนเพลีย ไข้นิวโทรพีเนีย pyrexia
ทั่วไป
อาการอ่อนเปลี้ยเพลียแรง, อาการบวมน้ำที่ส่วนปลาย, หนาวสั่น, อึดอัด
การตรวจวินิจฉัย
ทั่วไป
creatinine phosphokinase ในเลือดเพิ่มขึ้น
คำอธิบายของอาการไม่พึงประสงค์ที่เลือก
เหตุการณ์ลิ่มเลือดอุดตัน / ลิ่มเลือดอุดตัน (TEE)
ในการทดลองทางคลินิกที่มีการควบคุม 3 ครั้งและการทดลองทางคลินิกที่ไม่มีการควบคุม 2 ครั้ง ในผู้ป่วยผู้ใหญ่ที่มี ITP เรื้อรังที่ได้รับ eltrombopag (n = 446) มีผู้ป่วย 17 รายที่มีอาการลิ่มเลือดอุดตันทั้งหมด 19 ครั้ง ซึ่งรวมถึง (ตามลำดับความถี่ที่ลดลง) ลิ่มเลือดอุดตันในหลอดเลือดดำลึก (n = 6) , เส้นเลือดอุดตันที่ปอด (n = 6) กล้ามเนื้อหัวใจตายเฉียบพลัน (n = 2), กล้ามเนื้อสมองตาย (n = 2), เส้นเลือดอุดตัน (n = 1) (ดูหัวข้อ 4.4)
ในการศึกษาที่ควบคุมด้วยยาหลอก (n = 288 ประชากรที่ปลอดภัย) หลังการรักษา 2 สัปดาห์เพื่อเตรียมพร้อมสำหรับขั้นตอนการลุกลาม ผู้ป่วยผู้ใหญ่ 6 ใน 143 คน (4%) ที่เป็นโรคตับเรื้อรังที่ได้รับ eltrombopag มีประสบการณ์ 7 TEE ของระบบหลอดเลือดดำพอร์ทัล และ 2 ใน 145 คน (1%) ในกลุ่มยาหลอกมี 3 TEE ผู้ป่วย 5 ใน 6 รายที่ได้รับ eltrombopag มี TEE ที่มีเกล็ดเลือด> 200,000 / μl
ไม่พบปัจจัยเสี่ยงเฉพาะในกลุ่มตัวอย่างที่ได้รับ TEE ยกเว้นจำนวนเกล็ดเลือด ≥ 200,000 / ไมโครลิตร (ดูหัวข้อ 4.4)
ในการศึกษาที่ควบคุมในผู้ป่วยที่ติดเชื้อ thrombocytopenic HCV (n = 1439) 38 คนจาก 955 (4%) ที่ได้รับ eltrombopag มี TEE และ 6 ใน 484 คน (1%) ในกลุ่มยาหลอกมี TEE Portal vein thrombosis เป็น TEE ที่พบบ่อยที่สุดในทั้งสองกลุ่มการรักษา (2% ในผู้ป่วยที่ได้รับ eltrombopag เทียบกับ
ตับวาย (ใช้กับอินเตอร์เฟอรอน)
ผู้ป่วยตับอักเสบจากไวรัสตับอักเสบซีเรื้อรังที่เป็นโรคตับแข็งอาจมีความเสี่ยงต่อการเสื่อมสภาพของตับเมื่อได้รับการบำบัดด้วยอัลฟาอินเตอร์เฟอรอน ในการทดลองทางคลินิกที่ควบคุม 2 ครั้งในผู้ป่วย thrombocytopenic ที่ติดเชื้อ HCV มีรายงานการเกิด decompensation ของตับ (ascites, hepatic encephalopathy, variceal haemorrhage, spontaneous bacterial peritonitis) ในแขน eltrombopag (11%) มากกว่าในกลุ่ม placebo (6%) ในผู้ป่วยที่มีระดับอัลบูมินต่ำ (≤ 35 กรัม/ลิตร) หรือคะแนน MELD ≥ 10 ที่การตรวจวัดพื้นฐาน มีความเสี่ยงที่จะเกิดการเสื่อมสภาพของตับเพิ่มขึ้นสามเท่าและมีความเสี่ยงที่จะเกิดอาการไม่พึงประสงค์ร้ายแรงขึ้นเมื่อเทียบกับผู้ที่มีโรคตับน้อย ขั้นสูง ควรให้ยา Eltrombopag แก่ผู้ป่วยดังกล่าวหลังจากพิจารณาอย่างรอบคอบถึงประโยชน์ที่คาดว่าจะได้รับเทียบกับความเสี่ยง ผู้ป่วยที่มีลักษณะเฉพาะเหล่านี้ควรได้รับการตรวจสอบอย่างรอบคอบสำหรับสัญญาณและอาการของภาวะตับเสื่อม (ดูหัวข้อ 4.4)
ภาวะเกล็ดเลือดต่ำหลังหยุดการรักษา
ในการทดลองทางคลินิกที่ควบคุมโดย ITP 3 ครั้ง พบว่าเกล็ดเลือดลดลงชั่วคราวจนต่ำกว่าระดับการตรวจวัดพื้นฐานหลังจากหยุดการรักษาใน 8% ของกลุ่ม eltrombopag และ 8% ของกลุ่มยาหลอก ตามลำดับ (ดูหัวข้อ 4.4 )
เพิ่มเรติคูลินในไขกระดูก
ภายในโปรแกรม ไม่มีผู้ป่วยรายใดที่มีหลักฐานเกี่ยวกับความผิดปกติของไขกระดูกที่เกี่ยวข้องทางคลินิกหรือสัญญาณทางคลินิกที่บ่งชี้ถึงความผิดปกติของไขกระดูก ในผู้ป่วย ITP จำนวนน้อย การรักษาด้วย eltrombopag ถูกยกเลิกเนื่องจากไขกระดูก reticulin กระดูก (ดูหัวข้อ 4.4)
ความผิดปกติของเซลล์สืบพันธุ์
ในการศึกษาทางคลินิกแบบ open-label แบบแขนเดียวใน AAS ผู้ป่วยได้รับการดูดจากไขกระดูกเพื่อประเมินความผิดปกติของเซลล์สืบพันธุ์ พบความผิดปกติของเซลล์สืบพันธุ์ใหม่ในผู้ป่วยแปดราย (19%) รวมถึงผู้ป่วย 5 รายที่พบการเปลี่ยนแปลงของโครโมโซม 7 ในการศึกษาต่อเนื่องสองครั้ง (ELT116826 และ ELT116643) พบความผิดปกติของเซลล์ใน 4/28 (14%) และ 4/62 (6%) วิชาตามลำดับ
เนื้องอกทางโลหิตวิทยา
ในผู้ป่วย 3 ราย (7%) ในการศึกษาทางคลินิกแบบ AAS แบบแขนเดียวแบบเปิดฉลาก MDS ได้รับการวินิจฉัยหลังการรักษาด้วย eltrombopag ในการศึกษาต่อเนื่องสองครั้ง (ELT116826 และ ELT116643) MDS หรือ AML ได้รับการวินิจฉัยใน 1/28 (4 %) และ 1/62 (2%) วิชาในการศึกษาแต่ละครั้ง
การรายงานอาการไม่พึงประสงค์ที่น่าสงสัย
การรายงานอาการไม่พึงประสงค์ที่น่าสงสัยซึ่งเกิดขึ้นหลังจากการอนุมัติผลิตภัณฑ์ยามีความสำคัญเนื่องจากช่วยให้สามารถตรวจสอบอัตราส่วนประโยชน์ / ความเสี่ยงของผลิตภัณฑ์ยาได้อย่างต่อเนื่อง ขอให้ผู้เชี่ยวชาญด้านการดูแลสุขภาพรายงานอาการไม่พึงประสงค์ที่น่าสงสัยผ่านทางสำนักงานยาแห่งอิตาลี , เว็บไซต์: www.agenziafarmaco.gov.it/it/responsabili
04.9 ใช้ยาเกินขนาด
ในกรณีที่ให้ยาเกินขนาด จำนวนเกล็ดเลือดอาจเพิ่มขึ้นมากเกินไป และนำไปสู่ภาวะแทรกซ้อนลิ่มเลือดอุดตัน / ลิ่มเลือดอุดตัน ในกรณีที่ให้ยาเกินขนาด ควรคำนึงถึงการบริหารช่องปากของสารเตรียมที่มีไอออนบวกของโลหะ เช่น การเตรียมแคลเซียม อะลูมิเนียม หรือแมกนีเซียม เพื่อคีเลต eltrombopag และจำกัดการดูดซึม ควรมีการตรวจสอบจำนวนเกล็ดเลือดอย่างใกล้ชิด การรักษาด้วย eltrombopag ควรเริ่มต้นใหม่ตามคำแนะนำการให้ยาและการบริหาร (ดูหัวข้อ 4.2)
ในการทดลองทางคลินิก มีรายงานการให้ยาเกินขนาดซึ่งผู้ป่วยได้รับ eltrombopag 5,000 มก. อาการไม่พึงประสงค์ที่รายงาน ได้แก่ ผื่นเล็กน้อย หัวใจเต้นช้าชั่วคราว ระดับความสูง ALT และ AST และความเหนื่อยล้า เอนไซม์ตับที่วัดได้ระหว่างวันที่ 2 ถึง 18 หลังการกลืนกินมี AST สูงสุดที่ 1.6 เท่า l "ULN และ ALT ที่ 3.9 คูณ l" ULN และบิลิรูบินรวมที่ 2.4 คูณ l "ULN จำนวนเกล็ดเลือดเท่ากับ 672,000 / ไมโครลิตรในวันที่ 18 หลังจากการกลืนกินและจำนวนเกล็ดเลือดสูงสุดคือ 929,000 / ไมโครลิตร เหตุการณ์ทั้งหมดได้รับการแก้ไขโดยไม่มีผลที่ตามมาหลังการรักษา
เนื่องจาก eltrombopag ไม่ได้ถูกขับออกทางไตอย่างมีนัยสำคัญและมีพันธะกับโปรตีนในพลาสมาสูง การฟอกไตจึงไม่คาดว่าจะเป็นวิธีที่มีประสิทธิผลในการเพิ่มการกำจัด eltrombopag
05.0 คุณสมบัติทางเภสัชวิทยา
05.1 คุณสมบัติทางเภสัชพลศาสตร์
กลุ่มยารักษาโรค: ยากันเลือดแข็ง, ยาลดเลือดทั่วร่างกาย
รหัส ATC: B02BX 05
กลไกการออกฤทธิ์
Thrombopoietin (TPO) เป็น cytokine หลักที่เกี่ยวข้องกับการควบคุม megakarypoiesis และการผลิตเกล็ดเลือด และเป็นลิแกนต์ภายในตัวสำหรับตัวรับ TPO (TPO-R) Eltrombopag ทำปฏิกิริยากับโดเมนทรานส์เมมเบรนของ TPO-R ของมนุษย์ และเริ่มการเรียงซ้อนสัญญาณที่คล้ายคลึงกันแต่ไม่เหมือนกันกับ TPO ภายนอก ทำให้เกิดการเพิ่มจำนวนและการแยกตัวจากเซลล์ต้นกำเนิดของไขกระดูก
ประสิทธิภาพและความปลอดภัยทางคลินิก
การศึกษาภาวะเกล็ดเลือดต่ำ (ITP) ที่เกิดจากภูมิต้านทานผิดปกติแบบเรื้อรัง (idiopathic)
ระยะที่สอง III, การศึกษาแบบสุ่ม, ปกปิดทั้งสองด้าน, ควบคุมด้วยยาหลอก, RAISE (TRA102537) และ TRA100773B และการศึกษาแบบ open-label สองครั้ง, REPEAT (TRA108057) และ EXTEND (TRA105325) ประเมินความปลอดภัยและประสิทธิภาพของ eltrombopag ในผู้ป่วยผู้ใหญ่ที่ได้รับการรักษาก่อนหน้านี้ ITP เรื้อรัง
โดยรวม ให้ eltrombopag แก่ผู้ป่วย 277 รายที่มี ITP เป็นเวลาอย่างน้อย 6 เดือนและให้ผู้ป่วย 202 รายเป็นเวลาอย่างน้อย 1 ปี
การศึกษาแบบควบคุมด้วยยาหลอกแบบปกปิดสองครั้ง
RAISE: ผู้ป่วยที่เป็นโรค ITP 197 รายได้รับการสุ่มในอัตราส่วน 2: 1 ต่อ eltrombopag (n = 135) และยาหลอก (n = 62) และการสุ่มตัวอย่างแบ่งชั้นโดยการตัดม้าม (splenectomy) การใช้พื้นฐานสำหรับ TPI และการนับเกล็ดเลือดที่ตรวจวัดพื้นฐาน ปริมาณของ eltrombopag คือ ปรับในช่วงระยะเวลาการรักษา 6 เดือนตามจำนวนเกล็ดเลือดแต่ละราย ผู้ป่วยทุกรายเริ่มด้วย eltrombopag 50 มก. วันที่ 29 จนถึงสิ้นสุดการรักษา ตั้งแต่วันที่ 15 28% ของผู้ป่วยที่ได้รับ eltrombopag ได้รับการรักษาที่ ≤ 25 มก. และ 29 ถึง 53% ได้รับ 75 มก.
นอกจากนี้ ผู้ป่วยสามารถค่อยๆ ลดการใช้ยา ITP ควบคู่และรับการรักษาพยาบาลตามแนวทางการรักษาในท้องถิ่น ผู้ป่วยมากกว่าครึ่งในกลุ่มการรักษาแต่ละกลุ่มได้รับการบำบัดด้วย ITP ก่อนหน้า ≥ 3 ครั้ง และ 36% มีการตัดม้ามก่อน
จำนวนเกล็ดเลือดพื้นฐานเฉลี่ยอยู่ที่ 16,000 / μl สำหรับทั้งสองกลุ่มการรักษา และในกลุ่ม eltrombopag ยังคงสูงกว่า 50,000 / μl ทุกครั้งที่เข้ารับการตรวจระหว่างการรักษา เริ่มตั้งแต่วันที่ 15; อย่างไรก็ตาม ค่ามัธยฐานของเกล็ดเลือดในกลุ่มยาหลอกยังคงอยู่
การตอบสนองจำนวนเกล็ดเลือดระหว่าง 50,000-400,000 / ไมโครลิตรในกรณีที่ไม่มีการรักษากอบกู้ทำได้โดยผู้ป่วยจำนวนมากขึ้นอย่างมีนัยสำคัญในกลุ่ม eltrombopag ในช่วงระยะเวลาการรักษา 6 เดือน p
ตารางที่ 4: ประสิทธิภาพรองจากการศึกษา RAISE
แบบจำลองการถดถอยโลจิสติกที่ปรับสำหรับตัวแปรการแบ่งชั้นแบบสุ่ม
ข 21 ใน 63 คน (33%) ที่ได้รับการรักษาด้วย eltrombopag ซึ่งกำลังใช้ยา ITP พื้นฐานหยุดยา ITP พื้นฐานทั้งหมดอย่างถาวร
ที่การตรวจวัดพื้นฐาน ผู้ป่วย ITP มากกว่า 70% ในแต่ละกลุ่มการรักษารายงานว่ามีเลือดออกทุกประเภท (WHO Grade 1-4) และมากกว่า 20% รายงานว่ามีเลือดออกอย่างมีนัยสำคัญทางคลินิก (WHO Grade 2-4) ตามลำดับ สัดส่วนของผู้ป่วยที่ได้รับการรักษาด้วย eltrombopag ที่มีเลือดออกทุกประเภท (ระดับ 1-4) และมีเลือดออกที่มีนัยสำคัญทางคลินิก (ระดับ 2-4) ลดลงจากระดับพื้นฐานประมาณ 50% ตั้งแต่วันที่ 15 จนถึงสิ้นสุดการรักษาตลอดระยะเวลาการรักษา 6 เดือน .
TRA100773B: แอล "ปลายทาง ประสิทธิภาพเบื้องต้นคือสัดส่วนของ ผู้ตอบสนอง กำหนดเป็นผู้ป่วยที่มี ITP ที่มีจำนวนเกล็ดเลือดเพิ่มขึ้นเป็น≥ 50,000 / ไมโครลิตรในวันที่ 43 จากค่าพื้นฐานที่ 200,000 / ไมโครลิตรได้รับการพิจารณา ผู้ตอบโต้, ผู้ที่หยุดด้วยเหตุผลอื่นใดได้รับการพิจารณา ผู้ไม่ตอบสนอง โดยไม่คำนึงถึงจำนวนเกล็ดเลือด ผู้ป่วยทั้งหมด 114 รายที่ได้รับ ITP เรื้อรังที่ได้รับการรักษาก่อนหน้านี้ได้รับการสุ่มตัวอย่าง 2: 1 ถึง eltrombopag (n = 76) และยาหลอก (n = 38)
ตารางที่ 5: ผลการศึกษาประสิทธิภาพจากการศึกษา TRA100773B
a - แบบจำลองการถดถอยโลจิสติกที่ปรับปรุงสำหรับตัวแปรการแบ่งชั้นแบบสุ่ม
ทั้งใน RAISE และ TRA100773B การตอบสนองต่อ eltrombopag เมื่อเทียบกับยาหลอกมีความคล้ายคลึงกันโดยไม่คำนึงถึงการใช้ยา ITP, การตัดม้ามและจำนวนเกล็ดเลือดที่ตรวจวัดพื้นฐาน (≤ 15,000 / ไมโครลิตร,> 15,000 / ไมโครลิตร) โดยการสุ่ม
ในการศึกษา RAISE และ TRA100773B ในกลุ่มย่อยของผู้ป่วย ITP ที่มีจำนวนเกล็ดเลือดที่การตรวจวัดพื้นฐาน ≤ 15,000 / ไมโครลิตร ไม่พบระดับที่ต้องการ (> 50,000 / ไมโครลิตร) ของจำนวนเกล็ดเลือดเฉลี่ย แม้ว่าในการศึกษาทั้งสอง 43% ของผู้ป่วยเหล่านี้ได้รับการรักษาด้วย eltrombopag พวกเขา ตอบสนองเมื่อสิ้นสุดระยะเวลาการรักษา 6 สัปดาห์ นอกจากนี้ ในการศึกษา RAISE พบว่า 42% ของผู้ป่วยที่มีเกล็ดเลือดที่ตรวจวัดพื้นฐาน ≤ 15,000 / ไมโครลิตรที่ได้รับการรักษาด้วย eltrombopag ตอบสนองเมื่อสิ้นสุดระยะเวลาการรักษา 6 เดือน ผู้ป่วยที่ได้รับการรักษาด้วย eltrombopag สี่สิบสองถึง 60% ในการศึกษา RAISE ได้รับ 75 มก. ตั้งแต่วันที่ 29 จนถึงสิ้นสุดการรักษา
การศึกษาขนาดยาซ้ำแบบเปิดฉลาก (3 หลักสูตรการรักษา 6 สัปดาห์ สลับกับ 4 สัปดาห์โดยไม่มีการรักษา) แสดงให้เห็นว่าการใช้ eltrombopag แบบเป็นตอนๆ หลายหลักสูตรไม่ส่งผลให้การตอบสนองลดลง
Eltrombopag ให้กับผู้ป่วย 302 รายที่มี ITP ในการศึกษาต่อเนื่องแบบ open-label EXTEND (TRA105325), 218 เสร็จสมบูรณ์ 1 ปี, 180 เสร็จสมบูรณ์ 2 ปี, 107 เสร็จสมบูรณ์ 3 ปี, 75 เสร็จสมบูรณ์ 4 ปี, 34 เสร็จสมบูรณ์ 5 ปีและ 18 เสร็จสมบูรณ์ 6 ปี จำนวนเกล็ดเลือดมัธยฐานที่การตรวจวัดพื้นฐานคือ 19,000 / ไมโครลิตรก่อนการให้ยา eltrombopag จำนวนเกล็ดเลือดเฉลี่ยที่ 1, 2, 3, 4, 5, 6 และ 7 ปีของการศึกษาคือ 85,000 / ไมโครลิตร, 85,000 / ไมโครลิตร, 105,000 / ไมโครลิตร, 64,000 / ไมโครลิตร, 75,000 / ไมโครลิตร, 119,000 / ไมโครลิตร, และ 76,000 / ไมโครลิตร ไมโครลิตร ตามลำดับ
ไม่มีการศึกษาทางคลินิกที่เปรียบเทียบ eltrombopag กับตัวเลือกการรักษาอื่นๆ (เช่น การตัดม้าม) ควรพิจารณาความปลอดภัยระยะยาวของ eltrombopag ก่อนเริ่มการรักษา
ประชากรเด็ก (อายุ 1-17 ปี)
ความปลอดภัยและประสิทธิภาพของ eltrombopag ในผู้ป่วยเด็กได้รับการประเมินในสองการศึกษา TRA115450 (PETIT2): จุดยุติหลักคือการตอบสนองอย่างยั่งยืน ซึ่งกำหนดเป็นสัดส่วนของผู้เข้ารับการรักษาด้วย eltrombopag เมื่อเทียบกับยาหลอก ซึ่งได้รับเกล็ดเลือด ≥50,000 / mcl เป็นเวลาอย่างน้อย 6 ใน 8 สัปดาห์ (ในกรณีที่ไม่มีการบำบัดด้วยการกอบกู้) ในสัปดาห์ที่ 5 และ 12 ในช่วงสุ่มตัวอย่าง double-blind period ผู้ที่ได้รับการวินิจฉัยว่าเป็นโรค ITP เรื้อรังเป็นเวลาอย่างน้อย 1 ปีและมีอาการดื้อหรือกำเริบจากการบำบัดด้วย ITP ก่อนหน้าอย่างน้อยหนึ่งครั้งหรือไม่สามารถรักษา ITP อื่น ๆ ต่อไปได้ด้วยเหตุผลและมีเกล็ดเลือด
โดยรวมแล้ว ร้อยละที่สูงขึ้นอย่างมีนัยสำคัญของอาสาสมัครในกลุ่ม eltrombopag (40%) บรรลุจุดสิ้นสุดหลัก (Odds Ratio: 18.0 [95% CI: 2.3, 140.9] p
ตารางที่ 6: อัตราการตอบสนองของเกล็ดเลือดอย่างยั่งยืนตามอายุในกลุ่มผู้ป่วยเด็กที่มี ITP เรื้อรัง
อาสาสมัครที่ได้รับ eltrombopag น้อยกว่าทางสถิติจำเป็นต้องได้รับการช่วยชีวิตในช่วงระยะเวลาสุ่มมากกว่ากลุ่มที่ได้รับยาหลอก (19% [12/63] เทียบกับ 24% [7/29], p = 0.032)
ที่การตรวจวัดพื้นฐาน 71% ของอาสาสมัครในกลุ่ม eltrombopag และ 69% ในกลุ่มยาหลอกรายงานว่ามีเลือดออก (WHO Grades 1-4) ในสัปดาห์ที่ 12 สัดส่วนของผู้ที่ได้รับการรักษาด้วย eltrombopag ที่รายงานว่ามีเลือดออกลดลงครึ่งหนึ่งจากการตรวจวัดพื้นฐาน (36%) ในการเปรียบเทียบ ในสัปดาห์ที่ 12 55% ของผู้ที่ได้รับยาหลอกรายงานว่าไม่มีเลือดออก
อาสาสมัครได้รับอนุญาตให้ลดหรือยุติการรักษาด้วย ITP ในพื้นหลังได้เฉพาะในช่วงระยะ open-label ของการศึกษาเท่านั้น และ 53% (8/15) ของผู้ป่วยสามารถลด (n = 1) หรือหยุดการรักษาขั้นพื้นฐาน (n = 7) สำหรับ ITP ซึ่งส่วนใหญ่เป็นคอร์ติโคสเตียรอยด์โดยไม่จำเป็นต้องใช้การบำบัดด้วยการช่วยชีวิต
TRA108062 (PETIT): จุดยุติหลักคือเปอร์เซ็นต์ของอาสาสมัครที่ได้รับการนับเกล็ดเลือด ≥50,000 / mcl อย่างน้อยหนึ่งครั้งระหว่างสัปดาห์ที่ 1 ถึง 6 ของระยะเวลาสุ่ม กลุ่มตัวอย่างมีอาการดื้อหรือกำเริบจากการบำบัดด้วย ITP ก่อนหน้าอย่างน้อยหนึ่งครั้งและมีเกล็ดเลือด
โดยรวมแล้ว ร้อยละที่สูงขึ้นอย่างมีนัยสำคัญของอาสาสมัครในกลุ่ม eltrombopag (62%) บรรลุจุดสิ้นสุดหลัก (Odds Ratio: 4.3 [95% CI: 1.4, 13.3] p = 0.011)
พบการตอบสนองอย่างต่อเนื่องใน 50% ของผู้ตอบแบบสอบถามครั้งแรกที่ 20 จาก 24 สัปดาห์ในการศึกษา PETIT 2 และ 15 จาก 24 สัปดาห์ในการศึกษา PETIT
การศึกษาภาวะเกล็ดเลือดต่ำที่เกี่ยวข้องกับไวรัสตับอักเสบซีเรื้อรัง
ประสิทธิภาพและความปลอดภัยของ eltrombopag ในการรักษาภาวะเกล็ดเลือดต่ำในผู้ป่วยที่ติดเชื้อ HCV ได้รับการประเมินในการศึกษาแบบสุ่มตัวอย่างแบบ double-blind ที่ได้รับยาหลอกสองครั้ง ENABLE 1 ใช้ peginterferon alfa-2a ร่วมกับ ribavirin สำหรับการรักษาด้วยไวรัสและ ENABLE 2 ใช้ peginterferon alfa- 2b บวก ribavirin ผู้ป่วยไม่ได้รับยาต้านไวรัสที่ออกฤทธิ์โดยตรง ในการศึกษาทั้งสอง ผู้ป่วยที่คัดกรองเกล็ดเลือดได้รับการลงทะเบียน (
ลักษณะของโรคที่การตรวจวัดพื้นฐานมีความคล้ายคลึงกันในการศึกษาทั้งสองและสอดคล้องกับประชากรผู้ป่วยที่ติดเชื้อ HCV ที่มีการชดเชยโรคตับแข็ง ผู้ป่วยส่วนใหญ่มี HCV genotype 1 (64%) และมี bridging fibrosis / cirrhosis ผู้ป่วยร้อยละสามสิบเอ็ดเคยได้รับการรักษาด้วยการติดเชื้อไวรัสตับอักเสบซี โดยส่วนใหญ่เป็น pegylated interferon ร่วมกับ ribavirin จำนวนเกล็ดเลือดเฉลี่ยที่การตรวจวัดพื้นฐานเท่ากับ 59,500 / ไมโครลิตรในทั้งสองกลุ่มการรักษา: 0.8%, 28% และ 72% ของผู้ป่วยที่ได้รับคัดเลือกมีเกล็ดเลือด นับ
การศึกษาประกอบด้วยสองขั้นตอน - ระยะก่อนการรักษาด้วยไวรัสและระยะการรักษาด้วยไวรัส ในระยะก่อนการให้ยาต้านไวรัส อาสาสมัครได้รับ eltrombopag แบบ open-label เพื่อเพิ่มจำนวนเกล็ดเลือดเป็น ≥ 90,000 / mcl สำหรับ ENABLE 1 และ ≥ 100,000 / mcl สำหรับ ENABLE 2 เวลามัธยฐานในการบรรลุเป้าหมายการนับเกล็ดเลือดที่ ≥ 90,000 / mcl (เปิดใช้งาน 1 ) หรือ ≥ 100,000 / mcl (ENABLE 2) คือ 2 สัปดาห์
แอล"ปลายทาง ประสิทธิภาพเบื้องต้นสำหรับการศึกษาทั้งสองมีการตอบสนองทางไวรัสวิทยาอย่างยั่งยืน (ยั่งยืน การตอบสนองทางไวรัส, SVR) ซึ่งกำหนดเป็นเปอร์เซ็นต์ของผู้ป่วยที่มีการติดเชื้อไวรัสตับอักเสบซีด้วย HCV RNA ที่ตรวจไม่พบที่ 24 สัปดาห์หลังจากสิ้นสุดระยะเวลาการรักษาที่วางแผนไว้
ในการศึกษาที่ติดเชื้อ HCV ทั้งสองราย สัดส่วนของผู้ป่วยที่ได้รับ eltrombopag สูงขึ้นอย่างมีนัยสำคัญ (n = 201, 21%) ที่ได้รับ SVR เมื่อเทียบกับผู้ที่ได้รับยาหลอก (n = 65, 13%) (ดูตารางที่ 7) การปรับปรุงในสัดส่วนของผู้ป่วยที่บรรลุ SVR มีความสอดคล้องกันในทุกกลุ่มย่อยในชั้นการสุ่ม (จำนวนเกล็ดเลือดพื้นฐาน (เทียบกับ > 50,000) ปริมาณไวรัส (เทียบกับ≥ 800,000 IU / mL) และจีโนไทป์ (2 / 3 vs. 1/4/6).
ตารางที่ 7: การตอบสนองทางไวรัสของผู้ป่วยที่ติดเชื้อ HCV ใน ENABLE 1 และ ENABLE 2
Eltrombopag ที่ให้ร่วมกับ peginterferon alfa-2a (180 ไมโครกรัมสัปดาห์ละครั้งเป็นเวลา 48 สัปดาห์สำหรับจีโนไทป์ 1/4/6; เป็นเวลา 24 สัปดาห์สำหรับจีโนไทป์ 2/3) บวกกับไรโบวิริน (จากเดิม 800
ที่ 1200 มก. ต่อวัน โดยแบ่งรับประทาน 2 ครั้ง)
b Eltrombopag ใช้ร่วมกับ peginterferon alfa-2b (1.5 mcg / kg สัปดาห์ละครั้งเป็นเวลา 48 สัปดาห์สำหรับ genotype 1/4/6; 24 สัปดาห์สำหรับ genotype 2/3) บวก ribavirin (800 ถึง 1400 มก. รับประทานใน 2 ปริมาณ)
c จำนวนเกล็ดเลือดเป้าหมาย ≥ 90,000 / mcl สำหรับ ENABLE 1 และ ≥ 100,000 / mcl สำหรับ ENABLE 2 สำหรับ ENABLE 1 ผู้ป่วย 682 รายได้รับการสุ่มเข้าสู่ระยะการรักษาด้วยไวรัส อย่างไรก็ตาม อาสาสมัคร 2 คนได้ถอนความยินยอมก่อนที่จะได้รับยาต้านไวรัส
ค่าd NS เทียบกับยาหลอก
และ 64% ของอาสาสมัครที่เข้าร่วมในการศึกษา ENABLE 1 และ ENABLE 2 มียีน 1
NS โพสต์เฉพาะกิจ บทวิเคราะห์
ข้อสังเกตรองอื่น ๆ จากการศึกษามีดังต่อไปนี้: ผู้ป่วยที่ได้รับ eltrombopag น้อยลงอย่างมีนัยสำคัญที่หยุดการรักษาด้วยไวรัสก่อนเวลาอันควรเมื่อเทียบกับผู้ที่ได้รับยาหลอก (45%) vs. 60%, p = เทียบกับ 27%) การรักษาด้วย eltrombopag ล่าช้าและลดจำนวนการลดขนาดยา peginterferon
โรคโลหิตจาง Aplastic รุนแรง
Eltrombopag ได้รับการศึกษาในการศึกษาทางคลินิกแบบ open-label แบบแขนเดียวแบบศูนย์เดียวในผู้ป่วย 43 รายที่เป็นโรคโลหิตจางแบบ aplastic อย่างรุนแรงที่มีภาวะเกล็ดเลือดต่ำที่ดื้อยาหลังจากได้รับการรักษาด้วยภูมิคุ้มกันอย่างน้อยหนึ่งครั้ง (STI) และมีจำนวนเกล็ดเลือด≤ 30,000 / μl
ผู้ป่วยส่วนใหญ่ 33 (77%) ได้รับการพิจารณาว่าเป็น "โรคทนไฟหลัก" ซึ่งหมายถึง "ไม่มีการตอบสนองครั้งแรกอย่างเพียงพอต่อการบำบัดด้วยภูมิคุ้มกันในทุกรูปแบบ อีก 10 คนที่เหลือมีการตอบสนองของเกล็ดเลือดไม่เพียงพอต่อการรักษา การรักษาก่อนหน้านี้ ทั้ง 10 รายที่ได้รับนั้นเคยได้รับยากดภูมิคุ้มกันอย่างน้อย 2 สูตรก่อนหน้านี้ และ 50% ได้รับการรักษาด้วยยากดภูมิคุ้มกันก่อนหน้านี้อย่างน้อย 3 สูตร ผู้ป่วยที่ได้รับการวินิจฉัยว่าเป็นโรคโลหิตจาง
Fanconi การติดเชื้อที่ไม่ตอบสนองต่อการรักษาที่เหมาะสม โคลน PNH ในนิวโทรฟิลขนาด≥ 50% ถูกแยกออกจากการศึกษา
ที่การตรวจวัดพื้นฐาน จำนวนเกล็ดเลือดเฉลี่ยอยู่ที่ 20,000 / ไมโครลิตร ค่าฮีโมโกลบินเท่ากับ 8.4 ก. / ดล. จำนวนนิวโทรฟิลสัมบูรณ์เท่ากับ 0.58 x 109 / l และจำนวนเรติคูโลไซต์สัมบูรณ์เท่ากับ 24.3 x109 / 1 ร้อยละแปดสิบหกของผู้ป่วยขึ้นอยู่กับเม็ดเลือดแดง การถ่ายเลือด และ 91% ขึ้นอยู่กับการถ่ายเกล็ดเลือด ผู้ป่วยส่วนใหญ่ (84%) ได้รับการรักษาด้วยภูมิคุ้มกันก่อนอย่างน้อย 2 ครั้ง ผู้ป่วย 3 รายมีความผิดปกติของเซลล์ที่การตรวจวัดพื้นฐาน
จุดยุติหลักคือการตอบสนองทางโลหิตวิทยาที่ได้รับการประเมินหลังการรักษาด้วย eltrombopag เป็นเวลา 12 สัปดาห์ การตอบสนองทางโลหิตวิทยาถูกกำหนดเป็นความสำเร็จของเกณฑ์อย่างน้อยหนึ่งข้อต่อไปนี้: 1) การเพิ่มจำนวนเกล็ดเลือดเป็น 20,000 / ไมโครลิตรเหนือระดับพื้นฐานหรือจำนวนเกล็ดเลือดคงที่โดยอิสระในการถ่ายเลือดสำหรับ อย่างน้อย 8 สัปดาห์ 2) การเพิ่มขึ้นของฮีโมโกลบิน> 1.5 g / dl หรือการถ่ายเลือดลดลง≥ 4 หน่วยของเซลล์เม็ดเลือดแดง (RBC) เป็นเวลา 8 สัปดาห์ติดต่อกัน; 3) เพิ่มจำนวนนิวโทรฟิลสัมบูรณ์ (ANC) ขึ้น 100% หรือเพิ่มขึ้นใน ANC> 0.5 x 109 / L.
อัตราการตอบสนองทางโลหิตวิทยาเท่ากับ 40% (ผู้ป่วย 17/43 ราย 95% CI 25, 56) และการตอบสนองส่วนใหญ่จำกัดอยู่ที่บรรทัดเดียว (13 / 17.76%) ขณะที่บันทึกการตอบสนอง 3 รายการ แบบสองเชิงเส้นและ 1 ไตร -การตอบสนองเชิงเส้นในสัปดาห์ที่ 12 ยา Eltrombopag ถูกยกเลิกหลังจาก 16 สัปดาห์หากไม่มีการตอบสนองทางโลหิตวิทยาหรือความเป็นอิสระในการถ่ายเลือด ผู้ตอบแบบสอบถามยังคงรักษาต่อไปในระยะขยายการศึกษา ผู้ป่วยทั้งหมด 14 รายมีส่วนร่วมในระยะการขยายเวลาของการศึกษา ผู้ป่วยเก้ารายได้รับการตอบสนองแบบหลายเชิงเส้น 4 ใน 9 การรักษาอย่างต่อเนื่องและ 5 ลดลงทีละน้อยด้วยการรักษาด้วย eltrombopag และรักษาการตอบสนอง (ติดตาม) มัธยฐาน: 20.6 เดือน, ช่วง: 5.7 ถึง 22.5 เดือน) ผู้ป่วย 5 รายที่เหลือหยุดการรักษา สามเนื่องจากการกำเริบที่สังเกตได้ในเดือนที่สามของระยะการขยาย
ในระหว่างการรักษาด้วย eltrombopag 59% (23/39) กลายเป็นอิสระจากการถ่ายเกล็ดเลือด (28 วันโดยไม่ต้องถ่ายเกล็ดเลือด) และ 27% (10/37) กลายเป็นอิสระจากการถ่าย RBC (56 วันโดยไม่ต้องถ่าย RBC) ระยะเวลาที่ไม่มีการถ่ายเกล็ดเลือดที่ยาวที่สุดสำหรับผู้ที่ไม่ตอบสนองคือ 27 วัน (ค่ามัธยฐาน) ระยะเวลาปลอดการถ่ายเกล็ดเลือดที่ยาวที่สุดสำหรับผู้ตอบแบบสอบถามคือ 29 วัน (ค่ามัธยฐาน) ระยะเวลาที่ปราศจากการถ่ายเลือดของเม็ดเลือดแดงที่ยาวที่สุดสำหรับผู้ตอบแบบสอบถามคือ 266 วัน (ค่ามัธยฐาน)
ผู้เผชิญเหตุกว่า 50% ที่ต้องพึ่งพาการถ่ายเลือดที่การตรวจวัดพื้นฐานมีความต้องการลดลง> 80% สำหรับการถ่ายเกล็ดเลือดและการถ่ายเลือด RBC จากการตรวจวัดพื้นฐาน
ผลเบื้องต้นจากการศึกษาเชิงสนับสนุน (Study ELT116826) ซึ่งเป็นการศึกษาแบบ open-label แบบแขนเดียวแบบไม่สุ่มตัวอย่างอย่างต่อเนื่องในระยะที่ 2 ในวิชาวัสดุทนไฟที่มี AAS แสดงผลที่สอดคล้องกัน ข้อมูลจำกัดเพียง 21 รายจากผู้ป่วยที่คาดการณ์ 60 ราย และพบการตอบสนองทางโลหิตวิทยาในผู้ป่วย 52% ในเวลา 6 เดือน มีรายงานการตอบสนองแบบหลายเชิงเส้นในผู้ป่วย 45%
05.2 คุณสมบัติทางเภสัชจลนศาสตร์
เภสัชจลนศาสตร์
ข้อมูลความเข้มข้นของ Eltrombopag ในพลาสมา - เวลาที่รวบรวมในผู้ป่วย ITP 88 รายใน TRA100773A และ TRA100773B ร่วมกับข้อมูลจากผู้ใหญ่ที่มีสุขภาพดี 111 รายในการวิเคราะห์ทางเภสัชจลนศาสตร์ของประชากร ค่าประมาณของ AUC พลาสม่า (0-?) และค่า Cmax ของ eltrombopag ในผู้ป่วยที่มี ITP (ตารางที่ 8)
ตารางที่ 8: ค่าเฉลี่ยเรขาคณิต (ช่วงความเชื่อมั่น 95%) ของพารามิเตอร์เภสัชจลนศาสตร์ของพลาสมา eltrombopag ที่สภาวะคงตัวในผู้ใหญ่ที่มี ITP
a - ค่าประมาณของ AUC (0-?) และ Cmax ตามค่าเภสัชจลนศาสตร์ของประชากรหลังเฉพาะกิจ
ข้อมูลเกี่ยวกับความเข้มข้นในพลาสมาในช่วงเวลาของ eltrombopag ที่รวบรวมใน 590 คนที่ติดเชื้อ HCV ที่ลงทะเบียนในการศึกษาระยะที่ III TPL103922 / ENABLE 1 และ TPL108390 / ENABLE 2 ถูกรวมเข้ากับข้อมูลจากผู้ป่วยที่ติดเชื้อ HCV ที่ลงทะเบียนในการศึกษาระยะที่ 2 TPL102357 และผู้ใหญ่ที่มีสุขภาพดีใน การวิเคราะห์เภสัชจลนศาสตร์ของประชากร ประมาณการของ eltrombopag plasma Cmax และ AUC (0-?) ในผู้ป่วยที่ติดเชื้อ HCV ที่ลงทะเบียนในการศึกษาระยะที่ 3 สำหรับแต่ละขนาดยาในตารางที่ 9
ตารางที่ 9 ค่าเฉลี่ยเรขาคณิต (95% CI) allo สภาวะคงตัว พารามิเตอร์เภสัชจลนศาสตร์ของพลาสมา eltrombopag ในผู้ป่วยที่ติดเชื้อ HCV เรื้อรัง
ข้อมูลที่แสดงเป็นค่าเฉลี่ยเรขาคณิต (95% CI)
AUC (0-?) และ Cmax ตามค่าประมาณ โพสต์เฉพาะกิจ เภสัชจลนศาสตร์ของประชากรในปริมาณสูงสุดในข้อมูลผู้ป่วยแต่ละราย
การดูดซึมและการดูดซึม
Eltrombopag ถูกดูดซึมด้วยความเข้มข้นสูงสุดที่เกิดขึ้น 2 ถึง 6 ชั่วโมงหลังการให้ยาทางปาก การบริหาร eltrombopag ควบคู่ไปกับยาลดกรดและผลิตภัณฑ์อื่น ๆ ที่มีโพลีวาเลนท์ cations เช่น ผลิตภัณฑ์นมและอาหารเสริมแร่ธาตุช่วยลดการสัมผัส eltrombopag ได้อย่างมาก (ดูหัวข้อ 4.2). ในการศึกษาการดูดซึมสัมพัทธ์ในผู้ใหญ่ ผง eltrombopag สำหรับสารแขวนลอยในช่องปากได้รับ AUC ในพลาสมาสูงกว่า 22% (0-?) เมื่อเทียบกับสูตรยาเม็ด ยังไม่มีการกำหนดการดูดซึมทางปากที่แน่นอนของ eltrombopag ภายหลังการบริหารของมนุษย์ จากการขับถ่ายปัสสาวะและสารเมแทบอไลต์ที่ถูกขับออกมาในอุจจาระ การดูดซึมทางปากของสารที่เกี่ยวข้องกับยาภายหลังการให้สารละลาย eltrombopag ขนาด 75 มก. เพียงครั้งเดียว ประมาณว่าอยู่ที่ อย่างน้อย 52%
การกระจาย
Eltrombopag มีความผูกพันกับโปรตีนในพลาสมาของมนุษย์อย่างมาก (> 99.9%) ซึ่งส่วนใหญ่เป็นอัลบูมิน Eltrombopag เป็นสารตั้งต้น BCRP แต่ไม่ใช่สารตั้งต้น P-glycoprotein หรือ OATP1B1
การเปลี่ยนแปลงทางชีวภาพ
Eltrombopag ถูกเผาผลาญเป็นหลักโดยความแตกแยก ออกซิเดชัน และคอนจูเกตด้วยกรดกลูโคโรนิก กลูตาไธโอน หรือซิสเทอีน ในการศึกษาของมนุษย์ที่ติดฉลากด้วยคลื่นวิทยุ eltrombopag มีสัดส่วนประมาณ 64% ของ AUC0-? ความเข้มข้นในพลาสมาของถ่านหินที่มีฉลากกัมมันตภาพรังสี นอกจากนี้ยังพบสารเมแทบอไลต์เล็กน้อยเนื่องจากกลูโคโรนิเดชันและออกซิเดชัน การศึกษา ในหลอดทดลอง แนะนำว่า CYP1A2 และ CYP2C8 มีหน้าที่ในการเผาผลาญออกซิเดชันของ eltrombopag uridine diphosphoglucuronyl transferases UGT1A1 และ UGT1A3 มีหน้าที่ในการเกิด glucuronidation และแบคทีเรียจากทางเดินอาหารส่วนล่างอาจเป็นสาเหตุของความแตกแยก
การกำจัด
เมื่อดูดซึมแล้ว eltrombopag จะถูกเผาผลาญอย่างกว้างขวาง เส้นทางเด่นของการขับถ่าย eltrombopag ผ่านทางอุจจาระ (59%) โดย 31% ของขนาดยาที่พบในปัสสาวะเป็นสารเมตาโบไลต์ ตรวจไม่พบสารประกอบที่ไม่เปลี่ยนแปลง (eltrombopag) ในปัสสาวะ eltrombopag ที่ไม่เปลี่ยนแปลงที่ถูกขับออกทางอุจจาระคิดเป็นประมาณ 20% ของขนาดยา ครึ่งชีวิตในการกำจัดพลาสม่าของ eltrombopag อยู่ที่ประมาณ 21-32 ชั่วโมง
ปฏิกิริยาทางเภสัชจลนศาสตร์
จากการศึกษาในมนุษย์ที่มี eltrombopag ที่ติดฉลากกัมมันตภาพรังสี glucuronidation มีบทบาทเล็กน้อยในการเผาผลาญของ eltrombopag การศึกษาใน microsome ของตับของมนุษย์ระบุว่า UGT1A1 และ UGT1A3 เป็นเอนไซม์ที่รับผิดชอบในการเกิดกลูโคโรนิเดชันของ eltrombopag Eltrombopag เป็นตัวยับยั้งเอนไซม์ UGT หลายตัว ในหลอดทดลอง. ปฏิกิริยาระหว่างยาที่มีนัยสำคัญทางคลินิกที่เกี่ยวข้องกับ glucuronidation ไม่คาดว่าจะเกิดขึ้นเนื่องจากการมีส่วนร่วมที่จำกัดของเอนไซม์ UGT แต่ละตัวใน eltrombopag glucuronidation และยาที่อาจให้ยาร่วม
ประมาณ 21% ของขนาดยา eltrombopag สามารถผ่านการเผาผลาญออกซิเดชัน การศึกษาในไมโครโซมตับของมนุษย์ระบุว่า CYP1A2 และ CYP2C8 เป็นเอนไซม์ที่มีหน้าที่ในการออกซิเดชันของ eltrombopag Eltrombopag ไม่ยับยั้งหรือกระตุ้นเอนไซม์ CYP ตามข้อมูล ในหลอดทดลอง และ ในร่างกาย (ดูหัวข้อ 4.5)
การศึกษา ในหลอดทดลอง แสดงให้เห็นว่า eltrombopag เป็นตัวยับยั้งการขนส่ง OATP1B1 และเป็นตัวยับยั้งการขนส่ง BCRP และ eltrombopag ในการศึกษาปฏิสัมพันธ์ทางคลินิกจะเพิ่มการได้รับ OATP1B1 และ BCRP ของสารตั้งต้น rosuvastatin (ดูหัวข้อ 4.5) ในการศึกษาทางคลินิกกับ eltrombopag พบว่า แนะนำให้ลดขนาดยาสแตตินลง 50% การใช้ยา cyclosporine ขนาด 200 มก. (ตัวยับยั้ง BCRP) ร่วมกัน ลด eltrombopag Cmax และ AUCinf ลง 25% และ 18% ตามลำดับ การใช้ cyclosporine ร่วมกัน 600 มก. ลด eltrombopag Cmax และ AUCinf ลง 39% และ 24% ตามลำดับ
Eltrombopag คีเลตพอลิวาเลนท์ cations เช่น เหล็ก แคลเซียม แมกนีเซียม อะลูมิเนียม ซีลีเนียม และสังกะสี (ดูหัวข้อ 4.2 และ 4.5)
การบริหาร eltrombopag ขนาด 50 มก. ครั้งเดียวในยาเม็ดที่มีอาหารแคลอรีสูงมาตรฐาน อาหารเช้าที่มีไขมันสูงที่รวมผลิตภัณฑ์นม ลดค่า AUC0-? ของ eltrombopag ในพลาสมา 59% และ Cmax เฉลี่ย 65%
การใช้ผง eltrombopag ขนาด 25 มก. เพียงครั้งเดียวสำหรับอาหารแขวนลอยด้วยอาหารที่มีแคลเซียม ไขมันปานกลาง และแคลอรีสูงช่วยลดค่าเฉลี่ย AUC0- ในพลาสมาของ eltrombopag 75% และ Cmax เฉลี่ย 79% การได้รับสัมผัสที่ลดลงนี้ลดลงเมื่อ ให้ยา eltrombopag ขนาด 25 มก. ครั้งเดียวสำหรับสารแขวนลอยในช่องปาก 2 ชั่วโมงก่อนมื้ออาหารที่มีแคลเซียมสูง (ค่าเฉลี่ย AUC0- ลดลง 20% และ Cmax เฉลี่ย 14%)
อาหารที่มีแคลเซียมต่ำ (ผลไม้ แฮมไม่ติดมัน เนื้อวัวและน้ำผลไม้ที่ไม่เติมแคลเซียม แมกนีเซียม หรือธาตุเหล็ก) นมถั่วเหลืองที่ไม่เติมและข้าวสาลีไม่มีผลกระทบอย่างมีนัยสำคัญต่อการได้รับ eltrombopag ในพลาสมา โดยไม่คำนึงถึงปริมาณแคลอรี่และไขมัน (ดูหัวข้อ 4.2 และ 4.5)
ประชากรผู้ป่วยพิเศษ
ไตล้มเหลว
เภสัชจลนศาสตร์ของ eltrombopag ได้รับการศึกษาหลังจากให้ยา eltrombopag แก่ผู้ใหญ่ที่มีภาวะไตไม่เพียงพอ หลังจากได้รับยาขนาด 50 มก. เพียงครั้งเดียว AUC0- ของ eltrombopag ลดลง 32% ถึง 36% ในผู้ป่วยที่มีความบกพร่องทางไตเล็กน้อยถึงปานกลางและลดลง 60% ในกลุ่มที่มีความบกพร่องทางไตอย่างรุนแรง เมื่อเทียบกับอาสาสมัครที่มีสุขภาพดี มีจำนวนมาก ความแปรปรวนและความเหลื่อมล้ำกันอย่างมีนัยสำคัญในความเสี่ยงระหว่างผู้ป่วยที่มีภาวะไตไม่เพียงพอและอาสาสมัครที่มีสุขภาพดี ไม่ได้วัดความเข้มข้นของ eltrombopag ฟรี (ใช้งานอยู่) สำหรับผลิตภัณฑ์ยาที่มีโปรตีนสูงนี้ไม่ได้วัด ผู้ป่วยที่มีความบกพร่องทางไตควรใช้ eltrombopag ด้วยความระมัดระวังและอยู่ภายใต้การดูแลอย่างระมัดระวัง เช่น การตรวจ creatinine ในซีรัมและ / หรือการตรวจปัสสาวะ (ดูหัวข้อ 4.2) ยังไม่มีการกำหนดประสิทธิภาพและความปลอดภัยของ eltrombopag ในอาสาสมัครที่มีภาวะไตวายทั้งในระดับปานกลางถึงรุนแรงและความไม่เพียงพอของตับ
ตับไม่เพียงพอ
เภสัชจลนศาสตร์ของ eltrombopag ได้รับการศึกษาหลังจากให้ยา eltrombopag แก่ผู้ใหญ่ที่มีภาวะตับไม่เพียงพอ หลังจากได้รับยาขนาด 50 มก. เพียงครั้งเดียว AUC0-? ของ eltrombopag สูงขึ้น 41% ในผู้ป่วยที่มีความบกพร่องทางตับเล็กน้อย และสูงกว่า 80% ถึง 93% ในผู้ที่มีความบกพร่องของตับปานกลางถึงปานกลาง รุนแรง เมื่อเทียบกับอาสาสมัครที่มีสุขภาพดี มีความแปรปรวนอย่างมากและการเปิดรับแสงที่ทับซ้อนกันอย่างมีนัยสำคัญระหว่างผู้ป่วยที่มีภาวะตับไม่เพียงพอและอาสาสมัครที่มีสุขภาพดี ความเข้มข้นของ eltrombopag ฟรี (ออกฤทธิ์) สำหรับผลิตภัณฑ์ยาที่มีโปรตีนสูงนี้ยังไม่ได้วัด
อิทธิพลของความไม่เพียงพอของตับต่อเภสัชจลนศาสตร์ของ eltrombopag หลังการให้ยาซ้ำๆ ได้รับการประเมินโดยใช้การวิเคราะห์ทางเภสัชจลนศาสตร์ของประชากรในผู้ใหญ่ที่มีสุขภาพดี 28 คนและผู้ป่วยที่เป็นโรคตับ 714 ราย (ผู้ป่วย 673 รายที่ติดเชื้อ HCV และผู้ป่วยโรคตับเรื้อรัง 41 รายจากสาเหตุอื่น) ในผู้ป่วย 714 รายนี้ 642 รายมีภาวะตับไม่เพียงพอ 67 รายมีภาวะตับไม่เพียงพอและ 2 รายมีภาวะตับไม่เพียงพออย่างรุนแรง เมื่อเทียบกับอาสาสมัครที่มีสุขภาพดี ผู้ป่วยที่มีความบกพร่องของตับเล็กน้อยมีค่า eltrombopag AUC ในพลาสมา (0-?) มากกว่าประมาณ 111% (95% CI: 45% ถึง 283%) และผู้ป่วยที่มีความบกพร่องของตับในระดับปานกลางมีค่าพลาสมา eltrombopag AUC ( 0-?) มากกว่าประมาณ 183% (95% CI: 90% ถึง 459%)
ดังนั้น ไม่ควรใช้ eltrombopag ในผู้ป่วย ITP ที่มีความบกพร่องของตับในระดับปานกลางถึงรุนแรง (คะแนน Child-Pugh ≥ 5) เว้นแต่ผลประโยชน์ที่คาดหวังจะมีมากกว่าความเสี่ยงที่ระบุของการเกิดลิ่มเลือดในหลอดเลือดดำพอร์ทัล (ดูหัวข้อ 4.2 และ 4.4) สำหรับผู้ป่วยที่ติดเชื้อ HCV ให้เริ่มใช้ยา eltrombopag ในขนาด 25 มก. วันละครั้ง (ดูหัวข้อ 4.2)
แข่ง
อิทธิพลของเชื้อชาติเอเชียตะวันออกในเภสัชจลนศาสตร์ของ eltrombopag ได้รับการประเมินโดยใช้การวิเคราะห์ทางเภสัชจลนศาสตร์ของประชากรในผู้ใหญ่ที่มีสุขภาพดี 111 คน (ชาวเอเชียตะวันออก 31 คน) และผู้ป่วย ITP 88 คน (ชาวเอเชียตะวันออก 18 คน) จากการประมาณการ จากการวิเคราะห์ทางเภสัชจลนศาสตร์ของประชากร ผู้ป่วย ITP ในเอเชียตะวันออก (เช่น เนื่องจากชาวญี่ปุ่น จีน ไต้หวัน และเกาหลี) มีค่า eltrombopag AUC (0-?) ในพลาสมาที่สูงขึ้นประมาณ 49% เมื่อเทียบกับผู้ป่วยที่ไม่ใช่ชาวเอเชียตะวันออก ซึ่งส่วนใหญ่เป็นชาวคอเคเซียน (ดูหัวข้อ 4.2)
อิทธิพลของเชื้อชาติเอเชียตะวันออก (เช่น จีน ญี่ปุ่น ไต้หวัน เกาหลี และไทย) ต่อเภสัชจลนศาสตร์ของ eltrombopag ได้รับการประเมินโดยใช้การวิเคราะห์ทางเภสัชจลนศาสตร์ของประชากรในผู้ป่วยที่ติดเชื้อ HCV 635 ราย (145 คนเอเชียตะวันออกและ 69 คนเอเชียตะวันออกเฉียงใต้) ตามการประมาณการจากประชากร การวิเคราะห์ทางเภสัชจลนศาสตร์ ผู้ป่วยจากเชื้อชาติเอเชียตะวันออกมีค่า eltrombopag AUC (0-?) ในพลาสมาที่สูงขึ้นประมาณ 55% เมื่อเทียบกับผู้ป่วยในเชื้อชาติอื่น ซึ่งส่วนใหญ่เป็นชาวคอเคเชียน (ดูหัวข้อ 4.2)
เพศ
อิทธิพลของเพศต่อเภสัชจลนศาสตร์ของ eltrombopag ได้รับการประเมินโดยใช้การวิเคราะห์ทางเภสัชจลนศาสตร์ของประชากรในผู้ใหญ่ที่มีสุขภาพดี 111 คน (หญิง 14 คน) ในผู้ป่วย ITP 88 คน (หญิง 57 คน)จากการประมาณการจากการวิเคราะห์ทางเภสัชจลนศาสตร์ของประชากร ผู้ป่วย ITP เพศหญิงมีค่า eltrombopag AUC (0-?) ในพลาสมามากกว่าผู้ป่วยเพศชายประมาณ 23% โดยไม่มีการปรับความแตกต่างของน้ำหนักแต่อย่างใด
อิทธิพลของเพศต่อเภสัชจลนศาสตร์ของ eltrombopag ได้รับการประเมินโดยใช้การวิเคราะห์ทางเภสัชจลนศาสตร์ของประชากรในผู้ป่วยที่ติดเชื้อ HCV 635 ราย (หญิง 260 ราย) จากการประมาณการแบบจำลอง ผู้ป่วยหญิงที่ติดเชื้อ HCV มีค่า eltrombopag AUC (0-?) ในพลาสมาที่สูงขึ้นประมาณ 41% เมื่อเทียบกับผู้ป่วยชาย
อายุ
อิทธิพลของอายุที่มีต่อเภสัชจลนศาสตร์ของ eltrombopag ได้รับการประเมินโดยใช้การวิเคราะห์ทางเภสัชจลนศาสตร์ของประชากรในคนไข้ที่มีสุขภาพดี 28 ราย ผู้ป่วยที่ติดเชื้อ HCV 673 ราย และผู้ป่วยโรคตับเรื้อรังจากสาเหตุอื่น 41 รายที่มีอายุ 19 ปี อายุ 74 ปี ไม่มีข้อมูลทางเภสัชจลนศาสตร์ การใช้ eltrombopag ในผู้ป่วยที่อายุมากกว่า 75 ปี จากการประมาณการแบบจำลอง ผู้ป่วยสูงอายุ (≥ 65 ปี) มีค่า eltrombopag AUC (0-?) ในพลาสมาที่สูงขึ้นประมาณ 41% เมื่อเทียบกับผู้ป่วยที่อายุน้อยกว่า (ดูหัวข้อ 4.2)
ประชากรเด็ก (อายุ 1-17 ปี)
เภสัชจลนศาสตร์ของ eltrombopag ได้รับการประเมินในเด็ก 168 คนที่มี ITP ในการศึกษาวันละสองครั้ง TRA108062 / PETIT และ TRA115450 / PETIT-2 การกวาดล้างพลาสมาที่ชัดเจนของ eltrombopag หลังการบริหารช่องปาก (CL / F) เพิ่มขึ้นตามน้ำหนักตัวที่เพิ่มขึ้น
ผลกระทบของเชื้อชาติและเพศต่อการประมาณการ eltrombopag CL / F ในพลาสมามีความสอดคล้องกันระหว่างผู้ป่วยเด็กและผู้ใหญ่ ผู้ป่วย ITP ในเด็กในเอเชียตะวันออกมี eltrombopag AUC (0-?) ในพลาสมาสูงกว่าผู้ป่วยที่ไม่ใช่ชาวเอเชียตะวันออกประมาณ 43% ผู้ป่วย ITP เพศหญิงมี "Plasma AUC (0-?) ของ eltrombopag เพิ่มขึ้นประมาณ 25% เมื่อเทียบกับผู้ป่วยชาย .
พารามิเตอร์ทางเภสัชจลนศาสตร์ของ eltrombopag ในเด็กที่มี ITP แสดงไว้ในตารางที่ 10
ตารางที่ 10 ค่าเฉลี่ยเรขาคณิต (95% CI) ของพารามิเตอร์ทางเภสัชจลนศาสตร์ในสภาวะคงตัวของความเข้มข้นของ eltrombopag ในพลาสมาในเด็กที่มี ITP (50 มก. วันละครั้ง)
ข้อมูลที่แสดงเป็นค่าเฉลี่ยเรขาคณิต (95% CI) AUC (0-?) และ Cmax ขึ้นอยู่กับการประมาณการทางเภสัชจลนศาสตร์ของประชากรภายหลังเฉพาะกิจ
05.3 ข้อมูลความปลอดภัยพรีคลินิก
Eltrombopag ไม่กระตุ้นการผลิตเกล็ดเลือดในหนู หนู หรือสุนัขเนื่องจากความจำเพาะของตัวรับ TPO เฉพาะ ดังนั้น ข้อมูลที่ได้จากสัตว์เหล่านี้จึงไม่ใช่แบบจำลองที่สมบูรณ์สำหรับการประเมินผลข้างเคียงที่อาจเกิดขึ้นจากการใช้ยา eltrombopag ในมนุษย์ ซึ่งรวมถึง การศึกษาการสืบพันธุ์และสารก่อมะเร็ง
ตรวจพบต้อกระจกที่เกี่ยวข้องกับการรักษาในหนูและขึ้นอยู่กับปริมาณและเวลา ที่ความเสี่ยงมากกว่า 6 เท่าของการได้รับสัมผัสทางคลินิกของมนุษย์ในผู้ป่วย ITP ที่เป็นผู้ใหญ่ในขนาด 75 มก. / วันและเมื่อสัมผัส 3 เท่าของการสัมผัสทางคลินิกของมนุษย์ในผู้ป่วยผู้ใหญ่ที่ติดเชื้อ HCV ที่ 100 มก. / วัน ความเสี่ยงตาม AUC ต้อกระจก พบในหนูหลังจาก 6 สัปดาห์และในหนูหลังการรักษา 28 สัปดาห์ เมื่อได้รับสัมผัสทางคลินิกมากกว่าหรือเท่ากับ 4 เท่าของผู้ป่วย ITP ที่ 75 มก. / วันและการสัมผัสทางคลินิกของมนุษย์ 2 เท่าในผู้ป่วยที่ติดเชื้อ HCV ที่ ปริมาณ 100 มก. / วัน, การสัมผัสตาม AUC, ต้อกระจกพบได้ในหนูหลังจาก 13 สัปดาห์และในหนูหลังการรักษา 39 สัปดาห์ ที่ปริมาณที่ไม่ได้รับในหนูก่อนหย่านมเด็กและเยาวชนที่ได้รับยาตั้งแต่วันที่ 4 ถึง 32 (ประมาณ 2 ปีมนุษย์เมื่อสิ้นสุดระยะเวลาการให้ยา) จะสังเกตเห็นความทึบของตา 9 เท่าของการสัมผัสทางคลินิกสูงสุดของมนุษย์ในผู้ป่วย ITP ในเด็ก โดยอิงตาม AUC อย่างไรก็ตาม ไม่พบต้อกระจกในหนูที่อายุยังน้อยที่ได้รับปริมาณที่ยอมรับได้ 5 เท่าของการรับสัมผัสทางคลินิกของมนุษย์ในผู้ป่วย ITP ในเด็ก โดยอิงตาม AUC ไม่พบต้อกระจกในสุนัขโตหลังจาก 52 สัปดาห์ การรักษา (2 เท่าของการสัมผัสทางคลินิกในมนุษย์ในผู้ใหญ่ หรือผู้ป่วยเด็กที่มี ITP ในขนาด 75 มก. / วันและเทียบเท่ากับการได้รับสัมผัสทางคลินิกในมนุษย์ในผู้ป่วยที่ติดเชื้อ HCV ในขนาด 100 มก. / วันตาม AUC)
ในการศึกษาในหนูและหนูในระยะเวลาไม่เกิน 14 วัน พบว่ามีความเป็นพิษต่อท่อไตเมื่อได้รับสารซึ่งโดยทั่วไปเกี่ยวข้องกับการเจ็บป่วยและการตาย ความเป็นพิษของท่อยังพบในการศึกษาสารก่อมะเร็งในช่องปาก 2 ปีในหนูทดลองในขนาด 25, 75 และ 150 มก. / กก. / วัน ผลกระทบมีความรุนแรงน้อยกว่าในขนาดที่ต่ำกว่าและมีลักษณะเฉพาะโดยการปรับเปลี่ยนรูปแบบใหม่ช่วงหนึ่ง การเปิดรับแสงในขนาดต่ำสุดคือ 1.2 หรือ 0.8 เท่าของการได้รับสัมผัสทางคลินิกของมนุษย์โดยพิจารณาจาก AUC ในผู้ป่วย ITP สำหรับผู้ใหญ่หรือเด็กที่ 75 มก. / วันและ 0.6 เท่าของ L. การได้รับสัมผัสทางคลินิกของมนุษย์ในผู้ป่วย HCV ในขนาด 100 มก. / วัน ตาม AUC ไม่พบผลกระทบของไตในหนูหลังจาก 28 สัปดาห์หรือในสุนัขหลังจาก 52 สัปดาห์ที่การสัมผัส 4 และ 2 เท่าของการสัมผัสทางคลินิก ในมนุษย์ในผู้ป่วย ITP ที่เป็นผู้ใหญ่และ 3 และ 2 เท่าของการเปิดรับทางคลินิกของมนุษย์ในผู้ป่วยเด็ก ด้วย ITP ในขนาด 75 มก. / วันและเมื่อสัมผัส 2 ครั้งและเทียบเท่ากับการสัมผัสทางคลินิกของมนุษย์ในผู้ป่วยที่มีไวรัสตับอักเสบซีในขนาด 100 มก. / วันโดยพิจารณาจาก AUC
การเสื่อมสภาพของตับและ / หรือเนื้อร้ายซึ่งมักมาพร้อมกับเอนไซม์ตับในซีรัมที่เพิ่มขึ้นพบได้ในหนูหนูและสุนัขในปริมาณที่เกี่ยวข้องกับการเจ็บป่วยและการตายหรือไม่สามารถทนต่อยาได้ ไม่พบผลกระทบของตับหลังการรักษาเรื้อรังในหนู (28 สัปดาห์) และสุนัข (52 สัปดาห์) เมื่อได้รับสัมผัส 4 หรือ 2 เท่าของการสัมผัสทางคลินิกของมนุษย์ในผู้ป่วยผู้ใหญ่ที่มี ITP และการสัมผัส 3 หรือ 2 เท่าของการสัมผัสทางคลินิก มนุษย์ในผู้ป่วย ITP ในเด็ก ในขนาด 75 มก. / วันและ 2 ครั้งหรือเทียบเท่ากับการได้รับสัมผัสทางคลินิกของมนุษย์ในผู้ป่วยที่ติดเชื้อ HCV ในขนาด 100 มก. / วันโดยพิจารณาจาก AUC
ในการศึกษาระยะสั้นในปริมาณที่ยอมรับได้ไม่ดีในหนูและสุนัข (การสัมผัสมากกว่า 10 หรือ 7 เท่าของการสัมผัสทางคลินิกของมนุษย์ในผู้ใหญ่หรือผู้ป่วย ITP ในเด็กในขนาด 75 มก. / วันและการสัมผัสมากกว่า 4 ครั้ง ล. " ทางคลินิกของมนุษย์ การเปิดรับผู้ป่วยที่ติดเชื้อไวรัสตับอักเสบซีในขนาด 100 มก. / วันโดยพิจารณาจาก AUC) ลดจำนวน reticulocyte และ regenerative erythroid hyperplasia ของไขกระดูก (หนูเท่านั้น) ผลกระทบที่น่าสังเกตต่อเซลล์เม็ดเลือดแดงหรือการนับมวลเรติคูโลไซต์หลังการรักษา นานถึง 28 สัปดาห์ในหนู, 52 สัปดาห์ในสุนัขและ 2 ปีในหนูหรือหนูที่ได้รับยาสูงสุดที่ยอมรับได้, ซึ่งสอดคล้องกับการสัมผัสทางคลินิกของมนุษย์ 2 ถึง 4 เท่าในผู้ใหญ่หรือผู้ป่วย ITP ในเด็กในขนาด 75 มก. / วัน และเมื่อได้รับสัมผัสน้อยกว่า 2 เท่าของการสัมผัสทางคลินิกของมนุษย์ในผู้ป่วยที่ติดเชื้อ HCV ในขนาด 100 มก. / วัน ไอออนตาม AUC
Endosteal hyperostosis พบในการศึกษาความเป็นพิษ 28 สัปดาห์ในหนูที่ได้รับยา 60 มก. / กก. / วัน (6 ครั้งหรือ 4 เท่าของการสัมผัสทางคลินิกของมนุษย์ในผู้ใหญ่หรือผู้ป่วย ITP ในเด็กในขนาด 75 มก. / วันและ 3 เท่าของการได้รับสัมผัสทางคลินิกของมนุษย์ในผู้ป่วยที่ติดเชื้อ HCV ในขนาด 100 มก. / วัน โดยอิงตาม AUC) ไม่มีการเปลี่ยนแปลงของกระดูกในหนูหรือหนูหลังการสัมผัสตลอดชีวิต (2 ปี) ที่ 4 หรือ 2 เท่าของการสัมผัสทางคลินิกของมนุษย์ ในผู้ป่วย ITP สำหรับผู้ใหญ่หรือเด็กในขนาด 75 มก. / วันและ 2 เท่าของการได้รับสัมผัสทางคลินิกของมนุษย์ในผู้ป่วยที่มีไวรัสตับอักเสบซีในขนาด 100 มก. / วันโดยพิจารณาจาก AUC
Eltrombopag ไม่เป็นสารก่อมะเร็งในหนูทดลองในขนาด 75 มก. / กก. / วัน หรือในหนูที่ขนาด 40 มก. / กก. / วัน (การสัมผัสทางคลินิกของมนุษย์สูงถึง 4 หรือ 2 เท่าในผู้ใหญ่หรือผู้ป่วยเด็กที่มี ITP ที่ ปริมาณ 75 มก. / วันและ 2 เท่าของการสัมผัสทางคลินิกของมนุษย์ในผู้ป่วยที่ติดเชื้อ HCV ในขนาด 100 มก. / วันโดยอิงตาม AUC) Eltrombopag ไม่ก่อให้เกิดการกลายพันธุ์หรือ clastogenic ในการทดสอบการกลายพันธุ์ของแบคทีเรียหรือในการทดสอบสองครั้ง ในร่างกาย ในหนู (ไมโครนิวเคลียสและการสังเคราะห์ DNA ที่ไม่ได้กำหนดไว้ 10 เท่าหรือ 8 เท่าของการสัมผัสทางคลินิกของมนุษย์ในผู้ใหญ่หรือผู้ป่วย ITP ในเด็กในขนาด 75 มก. / วันและ 7 เท่าของการสัมผัสทางคลินิกของมนุษย์ในผู้ป่วยที่ติดเชื้อ HCV ในขนาด 100 มก. / วัน เปิดรับแสงตาม Cmax) ในการทดสอบ ในหลอดทดลอง ในมะเร็งต่อมน้ำเหลืองของหนูเมาส์ eltrombopag เป็นบวกเล็กน้อย (การกลายพันธุ์ที่เพิ่มขึ้น) ข้อสังเกตเหล่านี้ ในหลอดทดลอง และ ในร่างกาย แนะนำว่า eltrombopag ไม่ก่อให้เกิดความเสี่ยงต่อพันธุกรรมของมนุษย์
Eltrombopag ไม่ส่งผลต่อภาวะเจริญพันธุ์ของเพศหญิง การพัฒนาของตัวอ่อนในระยะแรก หรือการพัฒนาของตัวอ่อนและทารกในครรภ์ในหนูที่ปริมาณสูงถึง 20 มก. / กก. / วัน (2 เท่าของการรับสัมผัสทางคลินิกของมนุษย์ในผู้ใหญ่หรือวัยรุ่น (12 ถึง 17 ปี) ด้วย ITP ที่ขนาดยา 75 มก. / วันและเทียบเท่ากับการสัมผัสทางคลินิกของมนุษย์ในผู้ป่วยที่ติดเชื้อ HCV ในขนาด 100 มก. / วันโดยพิจารณาจาก AUC) นอกจากนี้ยังไม่มีผลต่อพัฒนาการของตัวอ่อนในกระต่ายในขนาด 150 มก. / กก. / วันซึ่งเป็นขนาดสูงสุดที่ทดสอบ (0.3 ถึง 0.5 เท่าของการสัมผัสทางคลินิกของมนุษย์ในผู้ป่วย ITP ในขนาด 75 มก. / วันและในผู้ติดเชื้อไวรัสตับอักเสบซี ผู้ป่วยในขนาด 100 มก. / วันความเสี่ยงตาม AUC) การรับสัมผัสทางคลินิกของมนุษย์ในผู้ป่วยที่มี ITP ในขนาด 75 มก. / วันและ 3 เท่าของการสัมผัสทางคลินิกของมนุษย์ในผู้ป่วยที่ติดเชื้อ HCV ในขนาด 100 มก. / วัน การสัมผัสตาม AUC) การรักษาด้วย eltrombopag สัมพันธ์กับการตายของตัวอ่อน (การสูญเสียก่อนและหลังการปลูกถ่ายที่เพิ่มขึ้น) การลดน้ำหนักตัวของทารกในครรภ์และน้ำหนักมดลูกที่ตั้งครรภ์ในการศึกษาภาวะเจริญพันธุ์ของสตรีและอุบัติการณ์ของซี่โครงปากมดลูกต่ำและทารกในครรภ์ลดลง น้ำหนักตัวในการศึกษาภาวะเจริญพันธุ์ของสตรี การศึกษาพัฒนาการของตัวอ่อนและทารกในครรภ์ ควรใช้ Eltrombopag ในระหว่างตั้งครรภ์เท่านั้น ผลประโยชน์ที่คาดหวังจะเป็นตัวกำหนดความเสี่ยงที่อาจเกิดขึ้นกับทารกในครรภ์ (ดูหัวข้อ 4.6) Eltrombopag ไม่มีผลต่อภาวะเจริญพันธุ์ในหนูเพศผู้ในขนาดสูงถึง 40 มก. / กก. / วันซึ่งเป็นปริมาณสูงสุดที่ทดสอบ (3 เท่าของการสัมผัสทางคลินิกของมนุษย์ในผู้ป่วย ITP ที่ 75 มก. / วันและ 2 ครั้ง ล. " การสัมผัสทางคลินิกของมนุษย์ในผู้ป่วยที่ติดเชื้อ HCV ที่ขนาด 100 มก. / วันโดยพิจารณาจาก AUC) ในการศึกษาพัฒนาการก่อนและหลังคลอดของหนูไม่มีผลเสียต่อการตั้งครรภ์ การคลอด หรือการให้นมของหนู F0 เพศเมียในปริมาณที่ไม่เป็นพิษต่อมารดา (10 และ 20) มก./กก./วัน) และไม่มีผลต่อการเจริญเติบโต พัฒนาการ พฤติกรรมทางระบบประสาท หรือการทำงานของระบบสืบพันธุ์ของลูกหลาน (F1)
ตรวจพบ Eltrombopag ในพลาสมาของลูกหนู F1 ทั้งหมดในช่วงระยะเวลาสุ่มตัวอย่าง 22 ชั่วโมงทั้งหมดหลังการให้ยากับมารดาที่เป็นโรค F0 ซึ่งบ่งชี้ว่าการสัมผัสของหนูแรกเกิดกับ eltrombopag นั้นน่าจะเกิดจากการให้นม
การศึกษา ในหลอดทดลอง ด้วย eltrombopag แนะนำความเสี่ยงที่อาจเกิดขึ้นจากการเกิดพิษต่อแสง อย่างไรก็ตาม ในหนูไม่มีหลักฐานของความเป็นพิษต่อแสงที่ผิวหนัง (10 หรือ 7 เท่าของการได้รับสัมผัสทางคลินิกของมนุษย์ในผู้ใหญ่หรือผู้ป่วย ITP ในเด็กที่ขนาด 75 มก. / วัน และ 5 เท่าของการสัมผัสทางคลินิกของมนุษย์ในผู้ป่วยที่ติดเชื้อไวรัสตับอักเสบซีด้วยขนาดยา 100 มก. / วัน, ความเสี่ยงตาม AUC) หรือความเป็นพิษต่อดวงตา (เปิดรับมากกว่า 4 เท่าของการสัมผัสทางคลินิกของมนุษย์ในผู้ใหญ่หรือผู้ป่วย ITP ในเด็กที่ 75 มก. / วันและ 3 เท่าของการสัมผัสทางคลินิกของมนุษย์ในผู้ป่วยที่ติดเชื้อ HCV ในขนาด 100 มก. / วัน, การเปิดรับแสงตาม AUC). นอกจากนี้ การศึกษาเภสัชวิทยาทางคลินิกใน 36 คนพบว่าไม่มีหลักฐานว่าความไวแสงเพิ่มขึ้นหลังจากได้รับ eltrombopag 75 มก. วัดจากดัชนี phototoxic ที่ล่าช้า อย่างไรก็ตาม ความเสี่ยงที่อาจเกิดขึ้นจากการแพ้แสงไม่สามารถยกเว้นได้เนื่องจากการศึกษาพรีคลินิกเฉพาะไม่สามารถทำได้
ไม่พบผลในหนูที่เป็นเด็กและแนะนำว่ามีความเสี่ยงที่จะเป็นพิษจากการรักษาด้วยยา eltrombopag ในผู้ป่วยเด็กมากกว่าในผู้ใหญ่ที่มี ITP
06.0 ข้อมูลทางเภสัชกรรม
06.1 สารเพิ่มปริมาณ
ยาเม็ดเคลือบฟิล์ม Revolade 12.5 มก.
แกนหลักของแท็บเล็ต
แมกนีเซียมสเตียเรต
แมนนิทอล (E421)
ไมโครคริสตัลลีน เซลลูโลส
โพวิโดน (K30)
โซเดียมแป้งไกลโคเลต
การเคลือบแท็บเล็ต
ไฮโปรเมลโลส
Macrogol 400
โพลีซอร์เบต 80
ไทเทเนียมไดออกไซด์ (E171)
Revolade 25 มก. เม็ดเคลือบฟิล์ม
แกนหลักของแท็บเล็ต
แมกนีเซียมสเตียเรต
แมนนิทอล (E421)
ไมโครคริสตัลลีน เซลลูโลส
โพวิโดน
โซเดียมแป้งไกลโคเลต
การเคลือบแท็บเล็ต
ไฮโปรเมลโลส
Macrogol 400
โพลีซอร์เบต 80
ไทเทเนียมไดออกไซด์ (E171)
Revolade 50 มก. เม็ดเคลือบฟิล์ม
แกนหลักของแท็บเล็ต
แมกนีเซียมสเตียเรต
แมนนิทอล (E421)
ไมโครคริสตัลลีน เซลลูโลส
โพวิโดน
โซเดียมแป้งไกลโคเลต
การเคลือบแท็บเล็ต
ไฮโปรเมลโลส
เหล็กออกไซด์แดง (E172)
เหล็กออกไซด์สีเหลือง (E172)
Macrogol 400
ไทเทเนียมไดออกไซด์ (E171)
Revolade 75 มก. เม็ดเคลือบฟิล์ม
แกนหลักของแท็บเล็ต
แมกนีเซียมสเตียเรต
แมนนิทอล (E421)
ไมโครคริสตัลลีน เซลลูโลส
โพวิโดน
โซเดียมแป้งไกลโคเลต
การเคลือบแท็บเล็ต
ไฮโปรเมลโลส
เหล็กออกไซด์แดง (E172)
แบล็กไอรอนออกไซด์ (E172)
Macrogol 400
ไทเทเนียมไดออกไซด์ (E171)
06.2 ความเข้ากันไม่ได้
ไม่เกี่ยวข้อง
06.3 ระยะเวลาที่มีผลบังคับใช้
4 ปี.
06.4 ข้อควรระวังพิเศษสำหรับการจัดเก็บ
ยานี้ไม่ต้องการเงื่อนไขการจัดเก็บพิเศษใด ๆ
06.5 ลักษณะการบรรจุทันทีและเนื้อหาของบรรจุภัณฑ์
เม็ดเคลือบฟิล์ม
ตุ่มอลูมิเนียม (PA / Alu / PVC / Alu) ในแพ็คที่มีเม็ดเคลือบฟิล์ม 14 หรือ 28 เม็ดและในแพ็กใหญ่ที่บรรจุเม็ดเคลือบฟิล์ม 84 (3 แพ็ค 28)
ขนาดของบรรจุภัณฑ์อาจไม่สามารถวางตลาดได้ทั้งหมด
06.6 คำแนะนำในการใช้งานและการจัดการ
ยาที่ไม่ได้ใช้และของเสียที่ได้จากยานี้ต้องกำจัดตามระเบียบข้อบังคับของท้องถิ่น
07.0 ผู้ทรงอำนาจการตลาด
บริษัท โนวาร์ทิส ยูโรฟาร์ม จำกัด
อุทยานธุรกิจ Frimley
แคมเบอร์ลีย์ GU16 7SR
สหราชอาณาจักร
08.0 หมายเลขอนุญาตการตลาด
ยาเม็ดเคลือบฟิล์ม Revolade 12.5 มก.
EU / 1/10/612/010
039827100
EU / 1/10/612/011
039827112
EU / 1/10/612/012
039827124
Revolade 25 มก. เม็ดเคลือบฟิล์ม
EU / 1/10/612/001
039827011
EU / 1/10/612/002
039827023
EU / 1/10/612/003
039827035
Revolade 50 มก. เม็ดเคลือบฟิล์ม
EU / 1/10/612/004
039827047
EU / 1/10/612/005
039827050
EU / 1/10/612/006
039827062
Revolade 75 มก. เม็ดเคลือบฟิล์ม
EU / 1/10/612/007
039827074
EU / 1/10/612/008
039827086
EU / 1/10/612/009
039827098
09.0 วันที่อนุญาตครั้งแรกหรือต่ออายุการอนุญาต
วันที่อนุญาตครั้งแรก: 11 มีนาคม 2010
วันที่ต่ออายุครั้งล่าสุด: 15 มกราคม 2015
10.0 วันที่แก้ไขข้อความ
พฤศจิกายน 2559








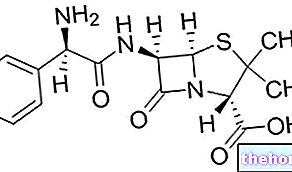





-inverno-2021-modelli-pi-belli.jpg)