ลักษณะทั่วไป
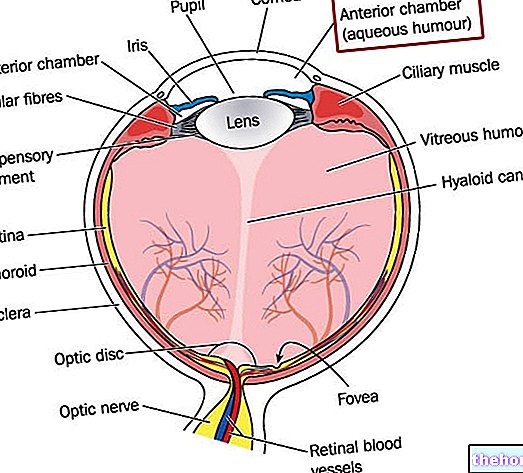
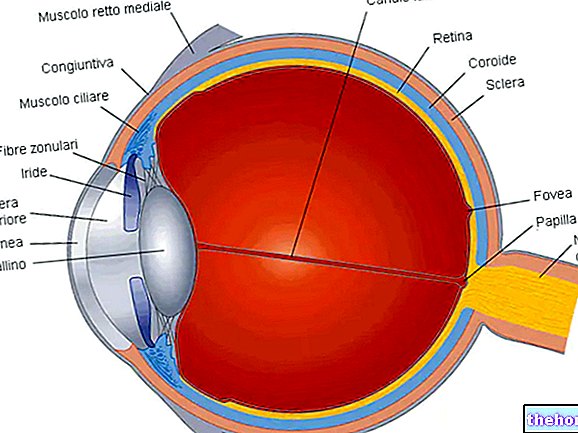
Keratoconus เป็นโรคที่ทำให้เกิดการเสียรูปของกระจกตา (พื้นผิวตาโปร่งใสวางไว้ด้านหน้าม่านตาซึ่งทำหน้าที่เป็นเลนส์บรรจบกันช่วยให้แสงผ่านไปยังโครงสร้างภายในของดวงตาได้ถูกต้อง)

Keratoconus ไม่อนุญาตให้แสงส่องผ่านไปยังโครงสร้างตาภายในที่ถูกต้อง และปรับเปลี่ยนกำลังการหักเหของแสงของกระจกตา ทำให้เกิดการบิดเบือนในการมองเห็น
อาการ
สำหรับข้อมูลเพิ่มเติม: อาการ Keratoconus
Keratoconus เป็นโรคที่มีความก้าวหน้าอย่างช้าๆ การเสียรูปของกระจกตาอาจส่งผลต่อดวงตาข้างหนึ่งหรือทั้งสองข้าง แม้ว่าอาการข้างหนึ่งจะเลวร้ายยิ่งกว่าอีกข้างหนึ่งอย่างเห็นได้ชัด (โรคสามารถแสดงออกมาในรูปแบบอสมมาตรระดับทวิภาคี)

อาการของ Keratoconus อาจรวมถึง:
- วิสัยทัศน์ที่บิดเบี้ยว;
- เพิ่มความไวต่อแสง (กลัวแสง);
- ระคายเคืองตาเล็กน้อย
- มองเห็นภาพซ้อน
- การมองเห็นสองครั้งโดยปิดตาข้างเดียว (monocular polyopia)
Keratoconus มักจะดำเนินไปอย่างช้าๆ ในช่วง 10-20 ปีก่อนจะทรงตัว
ในระหว่างการวิวัฒนาการของสภาพอาการที่พบบ่อยที่สุดคือ:
- การมองเห็นบกพร่องในทุกระยะทาง
- ลดการมองเห็นตอนกลางคืน
- เพิ่มสายตาสั้นหรือสายตาเอียง kerotocone;
- เปลี่ยนแว่นสายตาบ่อยๆ
- ไม่สามารถใส่คอนแทคเลนส์แบบเดิมได้
ในบางครั้ง keratoconus อาจลุกลามเร็วขึ้น ทำให้เกิดอาการบวมน้ำที่กระจกตาและเกิดแผลเป็น การปรากฏตัวของเนื้อเยื่อแผลเป็นบนพื้นผิวของกระจกตากำหนดการสูญเสียความเป็นเนื้อเดียวกันและความโปร่งใส เป็นผลให้เกิดความทึบซึ่งช่วยลดการมองเห็นได้อย่างมาก
ความผิดปกติของกระจกตาหรือรอยโรคที่เกี่ยวข้องกับ Keratoconus อาจส่งผลกระทบอย่างมีนัยสำคัญต่อความสามารถในการทำงานง่ายๆ เช่น การขับรถ ดูโทรทัศน์ หรืออ่านหนังสือ
สาเหตุ
สาเหตุที่แท้จริงของ Keratoconus ยังไม่เป็นที่ทราบแน่ชัด นักวิจัยบางคนเชื่อว่าพันธุกรรมมีบทบาทสำคัญ เนื่องจากคาดว่าประมาณ 10-15% ของผู้ได้รับผลกระทบมีสมาชิกในครอบครัวที่มีอาการเดียวกันอย่างน้อย 1 คน (หลักฐานการถ่ายทอดทางพันธุกรรม)
นอกจากนี้ Keratoconus มักเกี่ยวข้องกับ:
- การบาดเจ็บหรือความเสียหายของกระจกตา: การขยี้ตาอย่างรุนแรง การระคายเคืองเรื้อรัง การใส่คอนแทคเลนส์เป็นเวลานาน เป็นต้น
- สภาพตาอื่นๆ รวมทั้ง: retinitis pigmentosa, retinopathy ของทารกที่คลอดก่อนกำหนด และ vernal keratoconjunctivitis
- โรคทางระบบ: amaurosis ที่มีมา แต่กำเนิดของ Leber, กลุ่มอาการ Ehlers-Danlos, กลุ่มอาการดาวน์และโรคกระดูกพรุน
นักวิจัยบางคนเชื่อว่าความไม่สมดุลของการทำงานของเอนไซม์ภายในกระจกตาอาจทำให้กระจกตาเสียหายจากอนุมูลอิสระและสารออกซิไดซ์อื่นๆ โปรตีเอสเฉพาะแสดงสัญญาณของกิจกรรมที่เพิ่มขึ้นและทำงานโดยการทำลายส่วนหนึ่งของการเชื่อมโยงระหว่างเส้นใยคอลลาเจนในสโตรมา (ส่วนที่ลึกที่สุดของกระจกตา) กลไกทางพยาธิสภาพนี้จะทำให้เนื้อเยื่อกระจกตาอ่อนตัวลง โดยส่งผลให้ความหนาและความต้านทานทางชีวกลศาสตร์ลดลง
การวินิจฉัย
การวินิจฉัยตั้งแต่เนิ่นๆสามารถป้องกันความเสียหายเพิ่มเติมและการสูญเสียการมองเห็น ในระหว่างการตรวจตาเป็นประจำ แพทย์จะถามคำถามของผู้ป่วยเกี่ยวกับอาการทางสายตาและความโน้มเอียงในครอบครัว จากนั้นตรวจสอบสายตาเอียงที่ผิดปกติและปัญหาอื่นๆ ด้วยการวัดการหักเหของดวงตาจักษุแพทย์อาจขอให้คุณมองผ่านอุปกรณ์เพื่อพิจารณาว่าเลนส์ออพติคอลชนิดใดช่วยให้มองเห็นได้คมชัดที่สุด keratometer ใช้เพื่อวัดความโค้งของพื้นผิวด้านนอกของกระจกตาและขอบเขตของข้อบกพร่องในการหักเหของแสง ในกรณีที่รุนแรง เครื่องมือนี้อาจไม่เพียงพอสำหรับการวินิจฉัยที่ถูกต้อง
อาจจำเป็นต้องมีการตรวจวินิจฉัยเพิ่มเติมเพื่อกำหนดรูปร่างของกระจกตา ซึ่งรวมถึง:
- Retinoscopy: ประเมินการฉายภาพและการสะท้อนของลำแสงบนเรตินาของผู้ป่วย โดยตรวจสอบว่าโฟกัสที่ด้านหลังของดวงตาอย่างไร แม้จะเอียงไปข้างหน้าและข้างหลังของแหล่งกำเนิดแสง Keratoconus เป็นหนึ่งในสภาวะของตาที่แสดงการสะท้อนของกรรไกร (แถบสองแถบเข้าใกล้และเว้นระยะห่างเหมือนใบมีดของกรรไกร)
- การตรวจ Slit-lamp: หากมีข้อสงสัยว่า keratoconus เกิดจาก retinoscopy การตรวจนี้สามารถทำได้ แพทย์สั่งลำแสงแสงเข้าไปในดวงตาและใช้กล้องจุลทรรศน์กำลังต่ำเพื่อดูโครงสร้างของดวงตาและมองหาข้อบกพร่องที่อาจเกิดขึ้นในกระจกตาหรือส่วนอื่นๆ ของดวงตา การตรวจด้วยหลอดกรีดจะประเมินรูปร่างของพื้นผิวกระจกตาและมองหาลักษณะเฉพาะอื่นๆ ของ Keratoconus เช่น แหวน Kayser-Fleischer ประกอบด้วยสีเหลืองน้ำตาลอมเขียวที่ขอบกระจกตา ซึ่งเกิดจากการสะสมของ hemosiderin ภายในเยื่อบุผิวกระจกตาและเห็นได้ชัดจากการตรวจด้วยตัวกรองโคบอลต์สีน้ำเงิน แหวน Kayser-Fleischer มีอยู่ใน 50% ของเคส Keratoconus สามารถทดสอบซ้ำได้หลังจากให้ยาหยอดตา mydriatic เพื่อขยายรูม่านตาและเห็นภาพด้านหลังของกระจกตา
- Keratometry: เทคนิคที่ไม่รุกรานนี้จะฉายแสงวงแหวนที่มีจุดศูนย์กลางบนกระจกตา จักษุแพทย์วัดการสะท้อนของลำแสงเพื่อกำหนดความโค้งของพื้นผิว
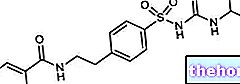
- การทำแผนที่กระจกตา (การทำแผนที่กระจกตา): การตรวจวินิจฉัยนี้ช่วยให้คุณสร้างแผนที่ภูมิประเทศของพื้นผิวด้านหน้าของดวงตาได้ โดยใช้เครื่องมือเกี่ยวกับการมองเห็นด้วยคอมพิวเตอร์เพื่อฉายรูปแบบแสงบนกระจกตาและวัดความหนาของกระจกตา เมื่อ Keratoconus อยู่ในระยะเริ่มต้น ระยะ ลักษณะภูมิประเทศของกระจกตาแสดงการบิดเบี้ยวหรือรอยแผลเป็นบนกระจกตา หรืออาจใช้การตรวจเอกซเรย์เชื่อมโยงด้วยแสง (OCT) ก็ได้
การรักษา
การรักษา Keratoconus มักขึ้นอยู่กับความรุนแรงของอาการและความรวดเร็วของอาการ ในระยะเริ่มแรก ความบกพร่องทางสายตาสามารถแก้ไขได้ด้วยแว่นสายตาและคอนแทคเลนส์ชนิดอ่อนหรือกึ่งแข็ง อย่างไรก็ตาม เมื่อเวลาผ่านไป โรคนี้จะทำให้กระจกตาบางลงอย่างหลีกเลี่ยงไม่ได้ ทำให้มันมีรูปร่างผิดปกติมากขึ้นจนทำให้อุปกรณ์เหล่านี้ไม่เพียงพออีกต่อไป Keratoconus ขั้นสูงอาจต้องมีการปลูกถ่ายกระจกตา

-a-cosa-serve.jpg)
.jpg)