ก่อนที่เราจะพูดถึงฮอร์โมนไทรอยด์ สิ่งสำคัญคือต้องจำไว้ว่าฮอร์โมนคืออะไร
คำว่า ฮอร์โมน มาจากภาษากรีก hormao ซึ่งแปลว่า กระตุ้น, กระตุ้น, ปลุกเร้า อันที่จริง ฮอร์โมนคือสารเคมีที่ส่งสัญญาณบางอย่างจากเซลล์หนึ่งไปยังอีกเซลล์หนึ่ง ข้อความที่ส่งโดยฮอร์โมนประกอบด้วยคำแนะนำและคำสั่งทั้งหมดที่จำเป็นในการควบคุมการเผาผลาญและ/หรือกิจกรรมของผู้รับ เซลล์มีความไวต่อการกระทำของฮอร์โมนก็ต่อเมื่อมีตัวรับเฉพาะอยู่ที่ผนังด้านนอก นั่นคือ "กล่องจดหมาย" ที่เหมาะสำหรับรับข้อความ
ต่อมไทรอยด์ของเราสามารถเปรียบได้กับโรงงานผลิตฮอร์โมนที่แท้จริง ซึ่งมีอิทธิพลต่อการทำงานของส่วนต่างๆ ของร่างกาย การเปรียบเทียบที่ได้รับความนิยมอีกอย่างหนึ่งเชื่อมโยงต่อมไทรอยด์กับเทอร์โมสตัทที่สามารถเร่งหรือลดการเผาผลาญของร่างกายได้ขึ้นอยู่กับสภาวะ
ไทรอยด์จึงเป็นต่อมไร้ท่อ: "ต่อม" เพราะมันผลิตและปล่อยฮอร์โมน "ต่อมไร้ท่อ" เมื่อมันหลั่งสารคัดหลั่งเข้าสู่กระแสเลือด
ดังที่เราเห็นในบทเรียนเกี่ยวกับกายวิภาคของต่อมไทรอยด์ ต่อมรูปผีเสื้อที่มีปีกกางออกนี้ประกอบขึ้นจาก "ถุงทรงกลม" จำนวนมาก ซึ่งเรียกว่าต่อมไทรอยด์ฟอลลิเคิล รูขุมขนเหล่านี้เป็น "หน่วยทำงานของต่อมไทรอยด์และทำหน้าที่เป็นทั้งโรงงาน" " ซึ่งทำหน้าที่เป็น "คลังสินค้า" สำหรับฮอร์โมนไทรอยด์
โดยเฉพาะอย่างยิ่ง รูขุมขนผลิตฮอร์โมนที่สำคัญมากสองชนิด คือ ไทรอกซีน (เรียกง่ายๆ ว่า T4) และไตรไอโอโดไทโรนีน (หรือ T3) ฮอร์โมนเหล่านี้มีหน้าที่ในการทำงานของอวัยวะและเนื้อเยื่อต่างๆ ของร่างกายอย่างเหมาะสม หน้าที่ต่างๆ ของพวกเขาจะได้รับการสำรวจในวิดีโอที่จะมาถึง ในขณะที่ในการนำเสนอนี้ เราจะเน้นที่กลไกที่ควบคุมการผลิตและการคัดหลั่ง
ฮอร์โมนไทรอยด์ผลิตขึ้นเพื่อตอบสนองต่อการกระตุ้นของฮอร์โมนอื่นที่เรียกว่า TSH หรือฮอร์โมนไทโรโทรปิกที่ผลิตและหลั่งโดยต่อมใต้สมองส่วนหน้า ต่อมเล็ก ๆ นี้ตั้งอยู่ที่ฐานของกะโหลกศีรษะจะหลั่ง TSH เพื่อส่งผลโดยตรงต่อการทำงานของต่อมไทรอยด์ . ในทางกลับกัน การหลั่ง TSH โดยต่อมใต้สมองนั้นถูกควบคุมโดยฮอร์โมนอีกตัวหนึ่ง ซึ่งก็คือ TRH ที่ผลิตและหลั่งโดยไฮโปทาลามัส
ลองย้อนกลับไปทำความเข้าใจกันดีกว่า TSH ถูกหลั่งโดยต่อมใต้สมองส่วนหน้า ซึ่งเป็นต่อมที่ตั้งอยู่ที่ฐานของสมอง และทำหน้าที่ในเซลล์ฟอลลิคูลาร์ (หรือไทโรไซต์) โดยส่งเสริมการผลิตและการปล่อย T3 และ T4 เข้าสู่กระแสเลือด การเพิ่มขึ้นของไทรอยด์ฮอร์โมนในกระแสเลือดมีผลยับยั้งการปลดปล่อย TSH และ TRH กลไกนี้เรียกว่าการป้อนกลับเชิงลบและมีจุดประสงค์เพื่อรักษาฮอร์โมนไทรอยด์ให้อยู่ในระดับที่คงที่ทางสรีรวิทยา ซึ่งปรับให้เข้ากับสภาวะต่างๆ ของร่างกาย ตัวอย่างเช่น ความเย็นจะถูกจับโดยศูนย์ควบคุมอุณหภูมิของมลรัฐไฮโปทาลามัสซึ่งตอบสนองด้วยการหลั่ง TRH ฮอร์โมนนี้กระตุ้นต่อมใต้สมองให้หลั่ง TSH ซึ่งกระตุ้นคำสั่งให้หลั่งฮอร์โมนไทรอยด์ ณ จุดนี้ T3 และ T4 ทำหน้าที่เพิ่มการเผาผลาญพื้นฐาน ดังนั้นร่างกายจะร้อน อย่างไรก็ตาม สิ่งสำคัญคือต้องหลีกเลี่ยงความร้อนสูงเกินไปของร่างกาย และด้วยเหตุนี้เองที่การเพิ่มขึ้นของฮอร์โมนเหล่านี้ในการไหลเวียนจะปิดการหลั่งของ TRH และ TSH
ร่างกายทั้งหมดของเราทำงานร่วมกับกลไกประเภทนี้ เนื่องจากการรักษาสภาวะสมดุลนั้นเป็นสิ่งสำคัญ กล่าวคือ ความสมดุลระหว่างหน้าที่ต่างๆ ของร่างกาย
การวัด TSH ในเลือดจึงมีประโยชน์มากสำหรับวัตถุประสงค์ในการวินิจฉัย: TSH เพียงเล็กน้อยหมายความว่าต่อมใต้สมองกำลังพยายามใส่บังเหียนบนไทรอยด์ที่โอ้อวด TSH จำนวนมากหมายถึงภาวะไทรอยด์ทำงานผิดปกติ โดยการเพิ่มปริมาณ TSH ในระบบไหลเวียน ต่อมใต้สมองจะพยายามโน้มน้าวให้ต่อมไทรอยด์ผลิตฮอร์โมนมากขึ้น
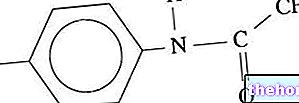
องค์ประกอบบางอย่างจำเป็นสำหรับการสังเคราะห์ฮอร์โมนไทรอยด์ ได้แก่ ไอโอดีน กรดอะมิโนไทโรซีน และเอ็นไซม์ไทโรเปอร์ออกซิเดส (TPO)
ไอโอดีนเป็นสิ่งจำเป็นสำหรับการทำงานที่เหมาะสมของต่อมไทรอยด์ เนื่องจากมีอยู่ในโครงสร้างทางเคมีของฮอร์โมนไทรอยด์ทั้งสองชนิด นอกจากนี้ยังมีบทบาทสำคัญในการควบคุมการผลิตและการปลดปล่อยในกระแสเลือด ด้วยเหตุนี้จึงเป็นสิ่งสำคัญมากที่จะต้องแน่ใจว่าได้รับไอโอดีนกับอาหารอย่างเพียงพอ ปลาทะเล ครัสเตเชียน และแน่นอน เกลือเสริมไอโอดีน ซึ่งจำเป็นต่อการต่อสู้กับการขาดสารไอโอดีน และยังแพร่หลายอย่างมากในอิตาลีอีกด้วย การบริโภคไอโอดีนไม่เพียงพอนำไปสู่การสังเคราะห์ที่บกพร่องและความเข้มข้นของฮอร์โมนไทรอยด์ลดลง การขาด T3 และ T4 นี้อาจทำให้เกิดอาการทางคลินิกต่างๆ ผลที่ตามมาที่รู้จักกันดีที่สุดคือคอพอกนั่นคือการขยายตัวของต่อมไทรอยด์และ ณ จุดนี้เราควรเข้าใจว่าทำไมมันถึงเกิดขึ้น อันที่จริง เราได้เห็นแล้วว่าฮอร์โมนไทรอยด์ในระดับต่ำนั้นกระตุ้นการหลั่งของ TRH และ TSH ได้อย่างไร อย่างไรก็ตาม หากมีไอโอดีนไม่เพียงพอ ระดับของ T3 และ T4 จะยังคงต่ำอยู่ การกระตุ้นของ TSH จะยังคงอยู่ในระดับสูง และไทรอยด์ที่กระตุ้นมากเกินไปจะขยายใหญ่ขึ้นทำให้เกิดคอพอก
ในคอลลอยด์ซึ่งมีอยู่ในโพรงของต่อมไทรอยด์ ฟอลลิเคิล นอกจากไอโอดีนที่สะสมในรูปของไอโอไดด์ไอออนแล้ว ยังมีเอ็นไซม์สำหรับการสังเคราะห์ T3 และ T4 และไทโรโกลบูลิน (Tg) ซึ่งทำหน้าที่เป็นสารตั้งต้น สำหรับฮอร์โมนไทรอยด์ Thyroxine และ triiodiothyronine มาจากกรดอะมิโน tyrosine และ thyroglobulin (Tg) ให้สารตกค้างของไทโรซีนที่จำเป็นสำหรับการสังเคราะห์นี้ส่วนประกอบทั้งหมดสำหรับการผลิตฮอร์โมนไทรอยด์จึงถูกเก็บไว้ในคอลลอยด์
ขั้นตอนของการสังเคราะห์เริ่มต้นด้วยการแทรกแซงของเอนไซม์ thyroperoxidase ซึ่งกระตุ้นปฏิกิริยาไอโอดีนของไทโรซีน ในทางปฏิบัติ ไอโอดีนจับกับไทโรซีนตกค้างของไทโรโกลบูลิน ก่อตัวเป็นโมโนไอโอโดไทโรซีน (MIT) และไดไอโอโดไทโรซีน (DIT) ตามชื่อที่แนะนำ monoiodotyrosine มีอะตอมไอโอดีนเพียงอะตอมเดียวในขณะที่ไดไอโอโดไทโรซีนประกอบด้วยสองอะตอม
MIT และ DIT ไม่ได้เป็นเพียงสารตั้งต้นของฮอร์โมนไทรอยด์: อันที่จริง T4 เกิดขึ้นจากปฏิกิริยาควบแน่นระหว่างสองโมเลกุลของ DIT ในขณะที่ T3 ได้จากการควบแน่นของหนึ่งโมเลกุลของ MIT และ DIT หนึ่งตัว
ฮอร์โมนไทรอยด์ที่ก่อตัวขึ้นนั้นเชื่อมโยงกับการรองรับของไทโรโกลบูลินและสามารถเก็บไว้ในคอลลอยด์เป็นเวลาหลายเดือนหลังจากการสังเคราะห์ น่าแปลกที่ต่อมไทรอยด์เป็นต่อมไร้ท่อเพียงชนิดเดียวที่มีความสามารถในการสะสมฮอร์โมนในบริเวณนอกเซลล์ก่อนที่จะถูกปล่อยออกมา เมื่อ TSH มีผลผูกพันกระตุ้น endocytosis ของ thyroglobulin-thyroid hormone complex ในเซลล์ follicular การสนับสนุน thyroglobulin จะลดลงด้วยเอนไซม์ในขณะที่ฮอร์โมนไทรอยด์ถูกปล่อยเข้าสู่เซลล์จึงเข้าสู่กระแสเลือด
เนื่องจากฮอร์โมนไทรอยด์ละลายในไขมัน เมื่อหลั่งเข้าสู่กระแสเลือด พวกมันจึงถูกขนส่งโดยโปรตีนในพลาสมา เช่น thyroxine-binding globulin (หรือ TBG), transthyretin (หรือ TTR) และ albumin อย่างไรก็ตาม มีเพียงจำนวนเล็กน้อยที่เรียกว่า FT4 และ FT3 (โดยที่ F หมายถึง ฟรี) ยังคงอยู่ในรูปแบบอิสระ และเป็นจำนวนเล็กน้อยที่แสดงถึงส่วนที่ออกฤทธิ์ทางชีวภาพของฮอร์โมน
ฮอร์โมนไทรอยด์ที่ไหลเวียนอยู่นั้นส่วนใหญ่แสดงโดย thyroxine T4 ในความเป็นจริง T3 พลาสม่าส่วนใหญ่ได้มาจากการกำจัดไอโอดีนของ T4 ในเนื้อเยื่อส่วนปลาย ในทางปฏิบัติ อะตอมของไอโอดีนจะถูกลบออกจาก T4 เพื่อให้ได้ T3
สิ่งสำคัญที่ต้องจำไว้คือ แม้ว่า T3 จะถูกหลั่งออกมาในปริมาณที่น้อยกว่าไทรอกซีน แต่ T3 เป็นรูปแบบที่แอคทีฟมากที่สุดในระดับเซลล์ ซึ่งรับผิดชอบต่อผลกระทบทางสรีรวิทยาส่วนใหญ่
เมื่อไทรอยด์ฮอร์โมนไปถึงที่หมาย พวกมันสามารถข้ามเยื่อหุ้มพลาสมาเพื่อจับกับตัวรับ (เมลบ็อกซ์) ที่มีอยู่ในเซลล์เป้าหมาย ตัวรับเฉพาะสำหรับฮอร์โมนไทรอยด์นั้นพบได้ในนิวเคลียสซึ่งพวกมันสามารถโต้ตอบกับ DNA เพื่อควบคุมการแสดงออกของยีนต่างๆ
นอกจากฮอร์โมนไทรอยด์แล้ว ต่อมไทรอยด์ยังผลิตแคลซิโทนิน ซึ่งเกี่ยวข้องกับการควบคุมการเผาผลาญแคลเซียม ฮอร์โมนถูกสังเคราะห์และหลั่งโดยเซลล์พาราฟอลลิคูลาร์หรือเซลล์ซีเพื่อตอบสนองต่อภาวะแคลเซียมในเลือดสูง นั่นคือ แคลเซียมในเลือดมากเกินไป ในสภาวะที่คล้ายคลึงกัน แคลซิโทนินจะลดความเข้มข้นของแคลเซียมในเลือด โดยไปสะสมที่กระดูกและขับออกทางไต การกระทำที่เป็นปฏิปักษ์นั้นดำเนินการโดยฮอร์โมนพาราไทรอยด์ซึ่งเป็นฮอร์โมนที่ต่อมพาราไทรอยด์หลั่งออกมา