ยังเป็นที่รู้จักกันในนามโรคไอกรน, ไอนักฆ่า หรือ ไอสุนัข การติดเชื้อนี้ทำให้เกิดอาการไอเรื้อรัง ซึ่งในระยะกลางของการติดเชื้อ (ระยะ paroxysmal) จะกลายเป็นตัวเอกของวิกฤตการณ์การเคี้ยวที่แท้จริง
โรคไอกรนเป็น "การติดเชื้อที่ - เมื่อส่งผลกระทบต่อทารกและเด็กเล็กมาก - อาจทำให้เกิดโรคแทรกซ้อนร้ายแรง แม้กระทั่งความตาย แต่ในผู้ใหญ่ มักไม่ค่อยทำให้เกิดผลร้ายแรง
การรักษาโรคไอกรนจะแตกต่างกันไปตามอายุของผู้ป่วยและระยะที่การวินิจฉัยการติดเชื้อเกิดขึ้น
วิธีที่มีประสิทธิภาพที่สุดในการป้องกันโรคคือหันไปใช้การฉีดวัคซีน การฉีดวัคซีน ซึ่งในอิตาลีได้บังคับใช้มาหลายปีแล้ว
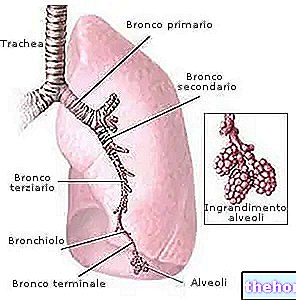
ซึ่งส่งผลต่อทางเดินหายใจและปอด
โรคไอกรนเป็นชื่ออาการที่มีลักษณะเฉพาะมากที่สุดคือไอ
ในผู้ป่วยที่ติดเชื้อ อาการไอจะคงอยู่นานถึง 10 สัปดาห์; สิ่งนี้อธิบายได้ว่าทำไมโรคไอกรนถึงเรียกว่า "ไอ 100 วัน"
คำพ้องความหมายอื่นของ Pertosse
นอกเหนือจาก "ไอกรน 100 วัน" คำพ้องความหมายอื่นๆ สำหรับโรคไอกรน ได้แก่ ไอสุนัข ไอกรน และไอนักฆ่า
ระบาดวิทยา: โรคไอกรนพบได้บ่อยแค่ไหน?
ด้วยการถือกำเนิดของวัคซีน (พ.ศ. 2483) โรคไอกรนได้หายไปจาก "การเป็น" การติดเชื้อที่แพร่หลายไปทั่วโลกและเป็นสาเหตุหลักของการเสียชีวิตในเด็ก กลายเป็นปัญหาสุขภาพที่สำคัญเฉพาะในประเทศในประเทศกำลังพัฒนาซึ่ง โปรแกรมการฉีดวัคซีนยังค้างอยู่
กล่าวอีกนัยหนึ่ง การสร้างวัคซีนไอกรนเป็นจุดเปลี่ยนครั้งสำคัญ ซึ่งลดกรณีของโรคไอกรนในประเทศอุตสาหกรรมส่วนใหญ่ของโลกลงอย่างมหาศาล
ทั่วโลกในปัจจุบัน โรคไอกรนเป็นโรคติดเชื้อที่ส่งผลกระทบต่อผู้คนประมาณ 16 ล้านคนต่อปีและทำให้ผู้ป่วยเสียชีวิต 58,700 ราย
ตัวเลขบางอย่างเกี่ยวกับโรคไอกรน:
- จากสถิติในปี 2551 โรคไอกรนเป็นสาเหตุของการเสียชีวิตของคน 195,000 คนทั่วโลก
- ตามการประมาณการ ประมาณ 90% ของกรณีของโรคไอกรนทั้งหมดเกิดขึ้นในประเทศกำลังพัฒนา
- ในประเทศอย่างสหรัฐอเมริกา จำนวนผู้ป่วยโรคไอกรนต่อปีลดลงจากเพียง 178,000 ยูนิต ในช่วงก่อนการผลิตวัคซีน เหลือเพียง 21,000 ยูนิตในปี 2558 (กล่าวคือ เกือบ 70 ปีหลังจากการถือกำเนิดของวัคซีน) .
เมื่อมันแพร่เชื้อสู่มนุษย์ Bordetella Pertussis ตั้งรกรากในเซลล์เยื่อบุผิวของปอดและตั้งอาณานิคม การกระทำอาณานิคมของแบคทีเรียนี้ขัดขวางการเคลื่อนไหวของตา (ซึ่งครอบคลุมเยื่อบุผิวในปอดและมีหน้าที่สำคัญในการกำจัดเศษซากที่เข้าสู่ปอดผ่านอากาศที่หายใจเข้า)
จึงเป็นอุปสรรคต่อการเคลื่อนตัวของขนตา โดย Bordetella Pertussisทำให้เกิดการสะสมของเศษอาหารตามทางเดินหายใจและในปอดของเจ้าบ้าน ซึ่งจะเป็นสาเหตุของอาการไอกรนส่วนหนึ่ง
เพื่อให้กระบวนการติดเชื้อของ .สมบูรณ์ Bordetella Pertussis มันเป็นการยับยั้งที่แบคทีเรียนี้มีต่อระบบภูมิคุ้มกันของโฮสต์ ลงรายละเอียดอาวุธที่เขาใช้ Bordetella Pertussis เพื่อโจมตีระบบภูมิคุ้มกันคือ exotoxin เรียกง่ายๆว่าไอกรนทอกซิน
โรคไอกรน: ระยะฟักตัว
ระยะฟักตัวที่บ่งบอกลักษณะ Bordetella Pertussis (กล่าวคือ เวลาที่ต้องผ่านจากการสัมผัสแบคทีเรียครั้งแรกไปจนแสดงอาการครั้งแรก) มีระยะเวลาเฉลี่ย 9-10 วัน อย่างไรก็ตาม เป็นการดีที่จะระบุว่าช่วงของมันมีตั้งแต่ขั้นต่ำ 6 ถึงสูงสุด 20 วัน
โรคไอกรน: การติดต่อ
Bordetella Pertussis ถ่ายทอดได้อย่างไร?
การแพร่กระจายของโรคไอกรน (และของ Bordetella Pertussis) สู่โฮสต์ใหม่เกิดขึ้นเฉพาะผ่านการสูดดมละอองน้ำลายที่ติดเชื้อซึ่งปล่อยออกมาจากพาหะของการติดเชื้อเมื่อจามไอหรือพูด
ระดับการติดเชื้อของละอองน้ำที่บรรจุอยู่ Bordetella Pertussis มันสูงเป็นพิเศษ จากการศึกษาทางการแพทย์บางฉบับ ความน่าจะเป็นที่ละอองเหล่านี้ส่งผ่านโรคไอกรนไปยังบุคคลที่อ่อนแอ (ซึ่งหายใจเข้าอย่างชัดเจน) มีมากกว่า 90%
คุณรู้หรือเปล่าว่า ...
ในด้านการแพทย์ เส้นทางการแพร่เชื้อที่เพิ่งกล่าวถึงนี้ ซึ่งกำหนดบทบาทของยานพาหนะสำหรับโรคไอกรนให้กับละอองน้ำลายที่ปล่อยออกมาจากผู้ป่วย เรียกว่าละอองลอย
โรคติดเชื้อที่แพร่ได้โดยละอองลอยทำให้สถานที่แออัดยัดเยียดสภาพแวดล้อมที่เหมาะสำหรับการแพร่กระจายของเชื้อโรคที่กระตุ้น
โรคไอกรน ใครเสี่ยงป่วยมากที่สุด?
โรคไอกรนสามารถส่งผลกระทบต่อทุกคนที่ไม่ได้รับวัคซีน อย่างไรก็ตาม สถิติในมือ เขามีความชอบสำหรับทารกและเด็กเล็กมาก ซึ่งยิ่งไปกว่านั้น เขาอาจมีผลที่เลวร้ายที่สุด
และเสมหะที่เกี่ยวข้องกับอุณหภูมิร่างกายเพิ่มขึ้นเล็กน้อย)
ระยะ catarrhal ตามมาหลังจาก 1-3 สัปดาห์โดยระยะ paroxysmal ที่เรียกว่า (หรือ accessional phase) โดยเฉพาะอย่างยิ่งในเวลากลางคืนมีอาการไอซึ่งก่อให้เกิดอาการไอรุนแรงขึ้น วิกฤตการณ์
ระยะ paroxysmal ใช้เวลา 2 ถึง 6 สัปดาห์ หลังจากนั้นระยะสุดท้ายของโรคไอกรนก็เริ่มต้นขึ้น นั่นคือระยะของการพักฟื้น
โดดเด่นด้วยการค่อยๆ หยุดไอรุนแรง ซึ่งเป็นเรื่องปกติของระยะพยาธิสภาพก่อนหน้า ระยะพักฟื้นหรือระยะเวลามีระยะเวลาผันแปร ซึ่งอาจอยู่ในช่วงตั้งแต่หนึ่งถึงสามสัปดาห์
โรคไอกรน: อาการของโรคหวัด
ลักษณะอาการของระยะ catarrhal ของโรคไอกรนคือ:
- โรคหวัด. ทนต่อยากล่อมประสาททั่วไป เมื่อผ่านไปหลายวัน จะทำให้เกิดอาการระคายเคืองและบ่อยขึ้นเรื่อยๆ
- ไข้;
- น้ำมูกไหล (น้ำมูกไหล)
- ไข้;
- คัดจมูก;
- เจ็บคอ;
- ตาแดงก่ำ
- ความอ่อนแอและอาการป่วยไข้ทั่วไป
ร่วมกับระยะฟักตัว ระยะ catarrhal ของไอกรนแสดงถึงระยะพยาธิสภาพที่การติดเชื้อ (หรือการติดต่อ) สูงสุด
โรคไอกรน: อาการของ Paroxysmal Phase

ระยะ paroxysmal ของไอกรนเริ่มต้นเมื่อมีเสมหะสะสมในทางเดินหายใจมากจนร่างกายต้องการปลดปล่อยทางเดินหายใจทำให้เกิดอาการไอได้อย่างแท้จริง (ผู้อ่านเตือนว่าไอเป็นการสะท้อนการป้องกันซึ่งดำเนินการโดยร่างกายเพื่อป้องกันทางเดินหายใจ และทำให้เปิดได้)
บ่อยครั้งมากขึ้นในช่วงกลางคืน วิกฤตการณ์ไอของระยะ paroxysmal มีระยะเวลาตามบัญญัติไม่กี่นาทีและมีลักษณะเป็นไอสั้นและต่อเนื่องกัน
การทำซ้ำของพวกเขาในลำดับที่ใกล้เคียง - ปรากฏการณ์หลังซึ่งเป็นเรื่องธรรมดามาก - มีแนวโน้มที่จะจบลงด้วยการดึงออกหรือการคาดคะเนของวัสดุเมือกที่มีความหนาแน่นสูง น้ำเลี้ยง และเส้นเป็นเส้น นอกจากนี้ ยังรับผิดชอบ:
- หน้าแดงหรือน้ำเงิน (ถ้าเป็นสีน้ำเงินจะเรียกว่าตัวเขียว)
- ความรู้สึกเมื่อยล้าอย่างรุนแรง
- ทำให้เกิดเสียงหอนโดยทั่วไปในการหายใจครั้งแรกหลังจากสิ้นสุดวิกฤตการไอ
จำนวนอาการไอกำเริบในช่วง "หนึ่ง" ทั้งวันสามารถอยู่ในช่วงตั้งแต่ 5 ถึงมากที่สุดเท่าที่ 40
เมื่อระยะ paroxysmal ดำเนินไป ระดับการติดต่อของผู้ป่วยจะค่อยๆ ลดลง จนกระทั่งหายไป
โรคไอกรน: อาการของระยะพักฟื้น
ในโรคไอกรน ระยะพักฟื้นหมายถึงช่วงเวลาที่อาการของระยะ paroxysmal เริ่มลดลงเรื่อย ๆ จนกว่าจะหายไปอย่างสมบูรณ์
กล่าวอีกนัยหนึ่ง ผู้ป่วยโรคไอกรนที่เข้าสู่ระยะพักฟื้นจะเห็นว่าสุขภาพของเขาดีขึ้นเรื่อย ๆ และสามารถพิจารณาได้ว่าเป็นหนทางสู่การฟื้นตัว
อาการไอกรนในทารกและเด็กเล็ก
ในทารกแรกเกิดที่เป็นโรคไอกรน อาการชักจะทุเลาลงได้ดีกว่าในเด็กหรือในผู้สูงอายุ อย่างไรก็ตาม ในเด็กแรกเกิดที่ป่วย มีความเป็นไปได้ที่จะพบเห็นปรากฏการณ์หยุดหายใจขณะหลับ ซึ่งอาจส่งผลให้เกิดโรคแทรกซ้อนร้ายแรงได้ในกรณีที่โชคร้ายที่สุด
อาการไอกรนในเด็กโต วัยรุ่น และผู้ใหญ่
ยิ่งผู้ป่วยโรคไอกรนเป็นผู้ใหญ่มากเท่าไร อาการไอเป็นอาการเดียวที่มีอยู่มากขึ้นเท่านั้น
กล่าวอีกนัยหนึ่ง ในเด็กโตและวัยรุ่น จะสังเกตภาพอาการที่ซับซ้อนได้ง่ายกว่า เมื่อเทียบกับสิ่งที่เกิดขึ้นในผู้ใหญ่ ซึ่งโดยทั่วไปแล้วจะแสดงอาการไอเท่านั้น
เด็กแรกเกิดที่เป็นโรคไอกรนที่มีอาการแทรกซ้อนเหล่านี้จำเป็นต้องเข้ารับการรักษาในโรงพยาบาลทันที
โรคไอกรน: ภาวะแทรกซ้อนในเด็กโตและผู้ใหญ่
ในวัยรุ่นและผู้ใหญ่ที่มีระบบภูมิคุ้มกันที่ดี โรคไอกรนมีแนวโน้มที่จะหายขาดได้โดยไม่มีปัญหา
อย่างไรก็ตาม ในบางสถานการณ์ อาการไอมีความรุนแรงจนทำให้เกิด:
- ซี่โครงหัก
- การก่อตัวของ "ไส้เลื่อนช่องท้อง;
- ตอนของเลือดกำเดาไหล;
- การแตกของหลอดเลือดบางส่วนปรากฏบนลูกตา
โรคไอกรน: เมื่อไปพบแพทย์?
การมีอาการไออย่างต่อเนื่องซึ่งทำให้เกิดอาการหน้าแดง หน้าแดง อาการตัวเขียว ภาวะหยุดหายใจขณะหลับและเสียงหอนระหว่างการหายใจเป็นมากกว่าเหตุผลที่ถูกต้องในการปรึกษาแพทย์
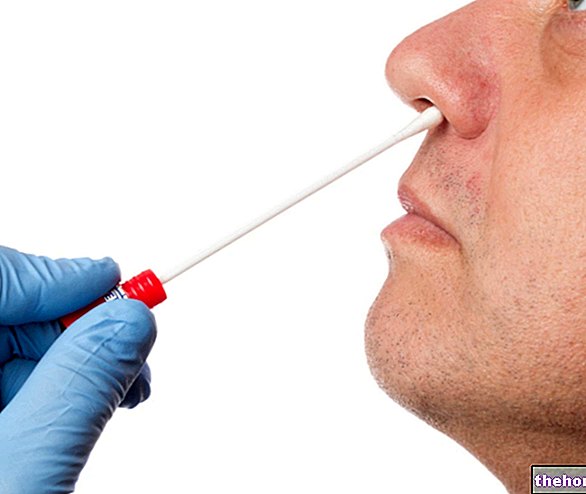
การเพาะเลี้ยงเนื้อเยื่อโพรงจมูก (หรือโพรงจมูก) อย่างละเอียดและการตรวจเลือด
การตรวจร่างกายและรำลึก
การตรวจร่างกายและบันทึกความทรงจำมักเป็นขั้นตอนแรกในกระบวนการที่นำไปสู่การวินิจฉัยโรคไอกรน
โดยสังเขปประกอบด้วยการสังเกตและการประเมินที่สำคัญของอาการที่แสดงโดยผู้ป่วย
ในบางสถานการณ์ (เช่น เมื่อไอกรนอยู่ในระยะ paroxysmal) อาจเพียงพอสำหรับการวินิจฉัยที่ถูกต้อง ในสถานการณ์อื่น ๆ (เช่น เมื่อไอกรนอยู่ในระยะ catarrhal) พวกเขาสามารถให้ข้อมูลที่ไม่สมบูรณ์เท่านั้น
คุณรู้หรือเปล่าว่า ...
โรคไอกรนเป็นโรคติดเชื้อซึ่งเมื่ออยู่ในระยะเริ่มมีอาการ (ระยะ catarrhal) วินิจฉัยได้ยาก เนื่องจากจะมีอาการเช่นเดียวกับไข้หวัดธรรมดา
สิ่งต่าง ๆ เปลี่ยนไปอย่างสิ้นเชิงเมื่อการติดเชื้อดังกล่าวอยู่ในระยะเฉียบพลัน (ระยะ paroxysmal): ในสถานการณ์เหล่านี้ อาการจะพูดได้ชัดเจน และการวินิจฉัยก็ง่ายมาก
การตรวจวัฒนธรรม Nasopharyngeal Swab
การทดสอบวัฒนธรรมบนผ้าเช็ดทำความสะอาดโพรงจมูก - นั่นคือ ตัวอย่างเนื้อเยื่อที่มาจากจมูกและลำคอ - แสดงถึงการทดสอบการวินิจฉัยยืนยัน เนื่องจากช่วยให้สามารถติดตามได้ Bordetella Pertussis และแสดงว่าปัจจุบันติดเชื้อไอกรน
การตรวจเลือด
การตรวจเลือดพบว่ามี "การติดเชื้อกับ Bordetella ไอกรนเนื่องจากแบคทีเรียนี้กระตุ้นการผลิต โดยสิ่งมีชีวิตที่ติดเชื้อ แอนติบอดีจำเพาะที่พบในกระแสเลือด
, การรักษาในโรงพยาบาลของทารกแรกเกิดที่เป็นโรคไอกรนหรือผู้ที่มีอาการไอกรนรุนแรงรวมถึง:- การให้ของเหลวทางเส้นเลือดเพื่อป้องกัน/รักษาอาการขาดน้ำ การใช้ทางหลอดเลือดดำเกี่ยวข้องกับความจริงที่ว่าผู้ป่วยอาจมีปัญหาในการกลืนของเหลว
- การตรวจสอบการทำงานของระบบทางเดินหายใจเป็นระยะ ซึ่งจะช่วยให้แพทย์สามารถเข้าแทรกแซงได้ทันทีหากผู้ป่วยต้องการเครื่องช่วยหายใจ (เครื่องช่วยหายใจ) และการรักษา เช่น การบำบัดด้วยออกซิเจน
- "การรักษาด้วยยาปฏิชีวนะอย่างเพียงพอ เพื่อกำจัดแบคทีเรียที่รับผิดชอบต่อการติดเชื้อจากสิ่งมีชีวิตที่ติดเชื้อ"
- เครื่องช่วยหายใจและการบำบัดด้วยออกซิเจน ใช้เมื่อหายใจลำบากกลายเป็นวิกฤต
โรคไอกรน: การเยียวยาและยาสำหรับการบำบัดที่บ้าน
มีไว้สำหรับผู้ป่วยที่ไม่ใช่ทารกแรกเกิดที่มีอาการปกติ การรักษาโรคไอกรนที่บ้านรวมถึง: การใช้ยาปฏิชีวนะ (ตามวิธีการที่อธิบายไว้ข้างต้น) ช่วงเวลาของการพักผ่อนอย่างแท้จริง การบริโภคน้ำปริมาณมากเพื่อหลีกเลี่ยงการคายน้ำและการใช้ พาราเซตามอลหรือไอบูโพรเฟนเพื่อลดไข้
ยาปฏิชีวนะไอกรน: มันคืออะไร?
ในบรรดายาปฏิชีวนะที่เหมาะสมที่สุดสำหรับการรักษาโรคไอกรน ได้แก่ erythromycin, clarithromycin และ azithromycin
ข้อมูลเพิ่มเติม : ยารักษาโรคไอกรนโรคไอกรน: จะทำอย่างไรเพื่อหลีกเลี่ยงไม่ให้คนอื่นติดเชื้อ?
เพื่อหลีกเลี่ยงไม่ให้ผู้อื่นติดเชื้อ บุคคลที่เป็นโรคไอกรนควร:
- หลีกเลี่ยงการไปในที่ที่มีผู้คนพลุกพล่านและสถานการณ์ใดๆ ที่ทำให้เขาต้องติดต่อกับผู้อื่น (โรงเรียน ที่ทำงาน ฯลฯ) คำแนะนำนี้จะหมดอายุหลังจาก 48 ชั่วโมงจากการเริ่มต้นการรักษาด้วยยาปฏิชีวนะใดๆ หรือหลังจาก 3 สัปดาห์นับจากจุดเริ่มต้นของการติดเชื้อ
- ปิดปากและจมูกด้วยกระดาษทิชชู่หรือพับข้อศอกเวลาจาม ไอ สำหรับเด็ก คำแนะนำนี้ปฏิบัติได้ยากกว่า
- ทิ้ง / ล้างเนื้อเยื่อที่ใช้ปิดปากและจมูกโดยเร็วที่สุด
- ล้างมือด้วยน้ำสบู่อุ่นๆ
ยาปฏิชีวนะป้องกันโรคไอกรน: สำหรับใคร?
ตามที่แพทย์บอก เป็นความคิดที่ดีสำหรับผู้ที่อาศัยอยู่ใกล้ชิดกับผู้ป่วยโรคไอกรน (โดยทั่วไปแล้ว สมาชิกในครอบครัว) ให้หันไปใช้ "การป้องกันโรคด้วยยาปฏิชีวนะอย่างเพียงพอ เพื่อป้องกันตนเองจากการติดเชื้อใดๆ
โรคไอกรน: ยาแก้ไอมีประโยชน์หรือไม่?
ยาแก้ไอมักมีข้อห้ามในเด็กและทารก ในขณะที่ยาเหล่านี้อาจใช้ในผู้ใหญ่
ไม่ว่าในกรณีใดในหัวข้อนี้ควรพึ่งพาข้อบ่งชี้ของแพทย์ที่เข้าร่วม
ประโยชน์ของวัคซีนไอกรน
การถือกำเนิดของการฉีดวัคซีนป้องกันโรคไอกรน ไม่เพียงแต่ช่วยลดการเจ็บป่วยของโรคเท่านั้น แต่ยังช่วยลดอัตราการเสียชีวิตที่เกี่ยวข้องกับโรคแทรกซ้อน เช่น โรคปอดบวม โรคไข้สมองอักเสบ การหายใจไม่ออก เป็นต้น
วัคซีนไอกรน: การป้องกันนานแค่ไหน?
ภูมิคุ้มกันที่เกิดจากวัคซีนไอกรนมีแนวโน้มที่จะลดลงตามกาลเวลา (5-10 ปี) ซึ่งหมายความว่าหลังจากช่วงระยะเวลาหนึ่งผู้ที่ได้รับวัคซีนสามารถป่วยได้เช่นเดียวกับผู้ที่มี ไม่เคยได้รับการฉีดวัคซีน
ความเป็นไปได้เดียวกันนี้ (การป้องกันโรคไอกรนที่ลดลงเมื่อเวลาผ่านไป) ยังใช้กับผู้ที่ป่วยด้วยโรคไอกรนและได้พัฒนา "ภูมิคุ้มกันตามธรรมชาติ"
วัคซีนป้องกันโรคไอกรน: จำเป็นหรือไม่?
ด้วยกฎหมายว่าด้วยการป้องกันการฉีดวัคซีนสำหรับผู้เยาว์ตั้งแต่ศูนย์ถึง 16 ปีซึ่งได้รับอนุมัติเมื่อวันที่ 28/07/2560 การฉีดวัคซีนป้องกันโรคไอกรนจึงกลายเป็นข้อบังคับ
ในเด็กเล็ก การฉีดวัคซีนนี้เกี่ยวข้องกับการให้โดสสามโดส กระจายไปในช่วงปีแรกของชีวิต หลังจากนั้นจะฉีดวัคซีนกระตุ้นเป็นระยะๆ โดยกำหนดอายุที่กำหนด
วัคซีนไอกรนให้ร่วมกับวัคซีนอื่นๆ มีอีก 5 ชนิด ได้แก่ วัคซีนป้องกันโรคคอตีบ บาดทะยัก ต้านไวรัสตับอักเสบบี ยาต้านจุลชีพฮีโมฟีลัส อินฟลูเอนเซ type B และ anti-poliomyelitis) เช่นเดียวกับวัคซีน Infanrix Hexa ที่เรียกว่าวัคซีนเฮกซะวาเลนท์ อาจมีอีกสี่ชนิด (ยาต้านโรคคอตีบ ยาต้านบาดทะยัก ยาต้านไวรัสตับอักเสบบี และยาต้านโปลิโอไมเอลิติส) ดังที่เกิดขึ้นในการเตรียม Infanrix Penta อาจมีอีกสามคน (anti-diphtheria, anti-tetanus และ anti-hepatitis B) ดังที่เกิดขึ้นในการเตรียม Tritanrix HepB
เราขอเตือนคุณว่าการฉีดวัคซีนบังคับ เช่น สำหรับโรคไอกรนเป็นข้อกำหนดสำหรับการเข้าโรงเรียนอนุบาลและเด็กก่อนวัยเรียน (สำหรับเด็กอายุ 0 ถึง 6 ปี) และการละเมิดภาระผูกพันในการฉีดวัคซีนทำให้เกิดการลงโทษทางการเงินที่สำคัญ
สำหรับข้อมูลเพิ่มเติมเกี่ยวกับวัคซีนบังคับในเด็ก โปรดดูบทความนี้
วัคซีนไอกรนในการตั้งครรภ์

วัคซีนไอกรนเป็นหนึ่งในวัคซีนที่สามารถดำเนินการและแนะนำในระหว่างตั้งครรภ์ เพื่อปกป้องมารดาและโดยเฉพาะอย่างยิ่งเด็กในช่วงเดือนแรกของชีวิต เมื่อวัคซีนในระยะหลังยังไม่สามารถดำเนินการได้
สำหรับข้อมูลเพิ่มเติม: วัคซีนป้องกันไอกรนในการตั้งครรภ์: ทำไมและควรทำเมื่อใด

.jpg)